תפקיד הרופא בעידוד ותמיכה בהנקה וטיפול באם המניקה ובתינוקה - הנחיה קלינית - The physician’s role in breastfeeding
הופניתם מהדף תפקיד הרופא בעידוד ותמיכה בהנקה וטיפול באם המניקה ובתינוקה - הנחיה קלינית לדף הנוכחי.
|
| ||
|---|---|---|
| תפקיד הרופא בעידוד ותמיכה בהנקה וטיפול באם המניקה ובתינוקה | ||
| ||
| הוועדה המקצועית | האיגוד הישראלי לרפואת ילדים איגוד רופאי המשפחה בישראל החברה הישראלית לרפואת הנקה | |
| עריכה | ד"ר דינה רחל צימרמן ד"ר נועה גור אריה זיו ד"ר מורן פרידמן פרופ' פרנסיס מימוני ד"ר מיכל מנסובסקי ד"ר ג׳ינה ויסמן ד"ר שרון ברנסבורג צברי | |
| קישור | באתר הר"י | |
| תאריך פרסום | מאי 2018 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הנקה
תקציר
הנקה היא הדרך העדיפה להזנת תינוקות. על מנת להגשים זאת, על הרופאים לדאוג לסביבה תומכת הנקה בקהילה ובבתי החולים, שתחל עוד במהלך ההיריון ותימשך אחרי הלידה. הרופאים המטפלים בנשים הרות, צריכים לספק להן מידע עדכני בנוגע לחשיבות ההנקה לבריאות האם והתינוק, ולדאוג שהאם תקבל הערכת טרום הנקה על ידם ו/או על ידי גורם מקצועי אחר. על הרופאים, המטפלים ביולדות ויילודים, לנקוט בצעדים המעלים את אחוזי ההנקה ובהם גם: הנקה מיד לאחר לידה, הנקה בלעדית לפי דרישה ואי הפרדה בין האם ותינוקה. על הרופאים המטפלים בתינוקות בקהילה לבצע בעצמם, או לדאוג שהאם תקבל מגורם מקצועי אחר, הערכת מצב ההנקה. טיפול רפואי בנשים מניקות צריך לכלול מידע עדכני מבוסס ספרות. אם עולה הצורך בהתערבות רפואית אצל המניקה או היונק, יש לבחון את ההשפעה על ההנקה, חלב האם והיילוד, כמו גם את התועלת מול הנזק אצל שניהם, ולהעדיף התערבויות אשר אינן פוגעות בהנקה, לרבות: הפחתת אספקת חלב האם לתינוק.
הקדמה
הנקה היא הדרך העדיפה להזנת תינוקות[1]. משרד הבריאות, בדומה לאקדמיה האמריקנית לרפואת ילדים והאקדמיה האמריקנית של רופאי המשפחה, ממליץ על הנקה כדרך ההזנה הבלעדית לתינוק בששת החודשים הראשונים, ועל הנקה בשילוב מזון ביתי בין גיל חצי שנה לשנה, לכל הפחות[2][3]. הנקה לאחר גיל שנה חשובה כגיבוי בשלב התחלת ההזנה במזון ביתי, מעניקה לתינוק הגנה חיסונית אימהית בשלב שבו מערכת החיסון שלו אינה בשלה ומסייעת להתפתחות המוח. ארגון הבריאות העולמי[4] והחברה הקנדית לרפואת ילדים[5]ממליצים על הנקה עד גיל שנתיים, לכל הפחות. הנקה יכולה להימשך כל עוד האם והתינוק מעוניינים בכך.
חלב אם מעניק בסיס מיטבי של הגנה חיסונית ומספק רכיבי מזון, המתאימים לבניית המוח ולפיתוח נכון של מסלולים מטבוליים (Metabolic). בנוסף לכך, חלב אם מכיל מגוון רב של תאים חיים, נוגדנים, אנזימים (Enzymes), פרה-ביוטיקה (Prebiotics) ופרו-ביוטיקה (Probiotics), הורמונים (Hormones), פקטורי גדילה (Growth factors) ועוד רכיבים, החיוניים להתפתחות התינוק ולבריאותו בינקות ולאחר מכן[6]. הנקה הוכחה כמפחיתה תחלואה, הן של תינוקות יונקים[7] והן של האימהות המניקות[8]. העדר הנקה, הפסקת הנקה בטרם עת או אי עמידה בהמלצות להנקה בלעדית-מגבירים את הסיכון לתחלואה של התינוק ואמו בהווה ובעתיד, וכמו כן את הוצאת הבריאות לנפש ברמה הלאומית[9]. ההנקה, לרבות הזנה בחלב אם, כנושא מרכזי בבריאות הציבור, צריכה להיות מוגדרת כחלק מיעדי הצוות הרפואי המטפל בתינוק ובאימו.
בישראל מתחילים לינוק כ-88 אחוזים מהתינוקות, בגיל חודשיים ניזונים בלעדית מהנקה רק אחד מתוך שניים ובמחצית השנה הראשונה- רק אחד מתוך חמישה. חלק ניכר מהירידה באחוזי ההנקה מתרחש בחודש הראשון, וקשור בחלקו להיעדר זמינות של סביבה רפואית התומכת בהנקה[10]. לעומת זאת, תמיכה פעילה בהנקה על ידי הצוות הרפואי, הוכחה כתורמת להעלאה משמעותית בשיעורי ההנקה[11][12][13]. התמיכה הפעילה בהנקה כוללת עידוד הנקה כמדיניות ציבורית ומתן מענה ממשי לאתגרי ההנקה ברמת הפרט.
לשם עמידה ביעדי הנקה אין די בהצהרות על חשיבותה, אלא יש צורך בצעדים פעילים של תמיכה, עידוד וכן טיפול בקשיי הנקה על ידי הצוות הרפואי. נקיטת צעדים אלו, על ידי מכלול הצוותים הרפואיים המטפלים באם ובתינוקה לאורך כל השלבים, הכרחית להצלחת ההנקה ולעמידה ביעדי משרד הבריאות. מטרת הנחיות קליניות (Clinical) אלו, היא לספק למטפלים בבתי חולים ובקהילה מידע רפואי המבוסס על ספרות מקצועית על חלב אם והנקה, על מנת שיוכלו להעניק לאישה ההרה, לאם המניקה ולתינוק היונק עידוד ותמיכה פעילה בהנקה.
הנחיות
כללי
על הרופאים לדאוג לסביבה תומכת הנקה בבתי בחולים ובמרפאות[14][15]. במהלך ההיריון ולאחר הלידה, אמורים הרופא וצוות מרפאת הקהילה הילדים, לעודד ולתמוך בצורה פעילה בהנקה ובבחירת ההורים להיניק. אין לאפשר פרסום גלוי, או סמוי, של תמ"ל (תרכובת מזון לתינוקות) במרפאות הקהילה ובבתי החולים[16].
במהלך ההיריון
תקופת טרום הלידה היא חשובה בהחלטת האם להיניק. על הרופאים, המטפלים בנשים הרות, לספק להן מידע עדכני בנוגע לחשיבות ההנקה לבריאות האם והתינוק[5][6][7] [ראו נספח א]. לנשים השוקלות שלא להיניק עקב קושי בלידה קודמת, יש להציע התייעצות עם גורם מקצועי כדי לאפשר חוויה מתקנת. עם זאת, יש לכבד את בחירתה של אישה הבוחרת מדעת שלא להיניק לאחר קבלת מידע מהימן.
על הרופאים לתת מידע בסיסי חשוב בהנקה: הנקה בלעדית ללא תוספת תמ"ל, הנקה לפי דרישה, תכיפות ההנקה, חיבור נכון אל השד והקשר בין ניהול נכון של הנקה לבין יצירת חלב [ראה דף מידע על הנקה ליולדת ומשפחתה]. יש לידע כל אישה על קיומם של 10 צעדים להנקה מוצלחת [נספח ב][17] וכן על גורמים מקצועיים היכולים לשמש לעזר עבור המניקה והיונק, להשגת הנקה מוצלחת.
מפגשים טרום לידתיים
מומלץ לרופאי נשים וכו לא על ידי, רופאי משפחה או רופאי ילדים להקדיש זמן ייעודי לנושא ההנקה[18] [נספח א]. לפחות אחד המפגשים הללו יכלול אנמנזה (Anamnesis) רפואית, אנמנזת הנקה מלידות קודמות ובדיקה גופנית של השד (או הפניה לגרום מקצועי אחר על מנת לבצע הבדיקה), לאיתור ממצאים העשויים לגרום לקשיים בהנקה, כגון: חוסר התפתחות של רקמת שד וכיוצא בזה. מטרת מפגש זה היא עידוד הנקה, הכנה להנקה וזיהוי נשים בסיכון לקשיים בהנקה. איתור מוקדם ועזרה נכונה, עוד בטרם הלידה, מגדילים את הסיכוי להצלחת ההנקה[19][20] [נספח ג]. כמו כן, חשוב לידע נשים על האפשרות של שאיבת חלב להפקת חלב אם, במקרים של קשיים של הנקה ישירה. במקביל, יש להפנות את האם לגורם עזרה מקצועי, על מנת לנסות למצוא פתרון לבעיה. על רופאים לתת מידע על היכולת להמשיך להיניק ועל חשיבות המשך ההנקה הישירה, בשילוב שאיבת חלב, לשם חזרה ללימודים או עבודה לאחר הלידה. נשים טבעוניות או כאלה הניזונות מדיאטות מגבילות, יש להפנות לייעוץ תזונה.
לנשים עם מחלות רקע, יש לתת הדרכה נכונה במהלך ההיריון בנוגע להנקה לאחר לידה. לדוגמה: בחינת בטיחות תרופות בהנקה עם גורם מוסמך, לגבי אישה המקבלת טיפול תרופתי [ראו נספח ד]. אם תתגלה בעייתיות (נדיר), יש לשקול החלפת התרופה לתרופה הבטוחה בהנקה.
לאחר הלידה- בבית החולים
משרד הבריאות דורש מבתי החולים, על פי הנחיות של ארגון הבריאות העולמי[21]:
- מדיניות הנקה כתובה בבית החולים, המוסברת באופן שגרתי לצוות העובדים
- הקניית כלים ליישום מדיניות ההנקה לצוות הרפואי והסיעודי
- יידוע כל אישה באופן ישיר, או באמצעות עלונים וכרזות, על יתרונות ההנקה וכיצד לבצעה
גורמים סב-לידתיים (Perinatal), שהוכחו כמעלים אחוזי הצלחה בהנקה ומופיעים בחוזרי משרד הבריאות, הם:
- לסייע לאם להיניק מיד לאחר הלידה (רצוי בתוך חצי שעה). חלק מהסיוע הוא אפשור של מגע עור לעור של האם ותינוק
- לאפשר לעודד ביות (Rooming in) של האם והתינוק, במשך כל שעות היממה בעת שהותם בית החולים. גישה חופשית של האם לתינוק מעלה את הזדמנויות לשניהם ללמוד את ההנקה
- עידוד הנקה לפי דרישה, כ-8–12 פעמים ביממה
- מתן חלב אם בלבד לתינוק ומניעת כל מזון אחר או מים, אלא אם קיימת הוריה רפואית לכך. אין לקדם מתן תמ"ל
- אין לתת מוצצים לתינוקות יונקים עד לביסוס ההנקה (בערך 3–4 שבועות). אם יש צורך בהפרדה בין האם לתינוק מסיבות רפואיות, יש ללמד את האם איך לשאוב חלב, כדי לדאוג שהתינוק יוזן רק בחלב אם
על הרופא במחלקת היולדות לשאול על חווית האם המניקה, ואם היא מתלוננת על כאב או קושי- להפנותה בהקדם ליועצת ההנקה של המחלקה.
לאחר הלידה- בקהילה
מומלץ שהאם ותינוקה ייבדקו, בטיפת חלב או במרפאה ראשונית, בתוך 48 שעות לאחר השחרור מבית חולים או מלידת בית, כדי לאמוד את מצב ההנקה ולטפל בקשיים- אם קיימים. המלצה זו חשובה במיוחד בהתקיים גורמי סיכון לקשיים בהנקה, הן של האימהות והן של היילודים [ראו נספח ג].
במהלך המפגש הראשון
הערכת האם: הנקה אינה אמורה להכאיב. כאב במהלכה הוא, לרוב, סימן לבעיה בטכניקת החיבור של התינוק לשד. תיקון מהיר של החיבור יפתור את הבעיה, וימנע סבל רב והפסקת ההנקה בטרם עת. יש להיעזר באנשי מקצוע עם ידע בהנקה.
בדיקה גופנית: אם הרופא או האם לא מרגישים בנוח בעשיית הבדיקה במסגרת המרפאה הראשונית, ניתן להפנות את האם לגורם אחר, כגון: רופא אחר, המתמצא בתחום, או יועצת הנקה.
מרקם השד: מלאות בשד, שבוע לאחר השחרור מבית החולים, היא מצב תקין. ריקון תכוף של השד והנקה יעילה יחישו את המעבר לייצור חלב בשל. היווצרות של גודש בשד (מלאות קשה וכואבת, לפי תלונות האם, והניכרת במישוש רקמת השד) אינה תקינה, ועלולה להעיד על הנקה שאינה מתקדמת כשורה. אין להמליץ על הגבלת הנקה או הגבלה של ריקון השד, כאמצעי לשליטה על הגודש. התערבות כזאת עלולה להחריף את המצב, לגרום לדלקת או מורסה ולפגוע בהתבססות ההנקה התקינה. הטיפול הוא הנקה תכופה, תוך חיבור נכון של היונק לשד. אם אין התינוק משתף פעולה בצורה מספקת ניתן, בנוסף להנקה תכופה ישירה, לשאוב עד ירידת תחושת הגודש.
הפטמות: יש לאתר פצעים וסדקים. לאחר הנקה, פטמה תקינה נראית מוארכת ועגולה. פטמה שטוחה או מעוכה יכולה להעיד על חיבור לא תקין של התינוק לשד.
הערכת התינוק: תינוקות יורדים במשקל לאחר הלידה עד 10 אחוזים (12 אחוזים בתינוקות שנולדו בניתוח קיסרי) ממשקל הלידה. בתינוק שנראה טוב ונותן שתן היטב, ירידה זו היא בתחום התקין ואינה מצריכה התערבות. יש שוני בין משקלים, ולכן אין לקבוע החלטות על פי שקילה יחידה בקהילה. הירידה הזאת במשקל נמשכת עד גיל שבוע, ולא צפויה עלייה במשקל עד השבוע השני לחיים. בתינוק במצב כללי טוב, יש לחזור על השקילה לאחר יום או יומיים באותו משקל בקהילה.
אי-עמידה ביעד זה, מצריכה הערכה של מצב ההנקה. אם יש קשיים בתחילת החיים, כגון הפרדה בין האם ותינוקה עקב מחלה של אחד מהם, ייתכן עיכוב קל בעליה במשקל. בתינוק במצב כללי טוב שנותן שתן היטב, ההתערבות הראשונה היא בדיקת טכניקת ההנקה (מומלץ להיעזר באנשי מקצוע בהנקה) ותדירות ההנקה (אמורה להיות 10–12 פעמים ביממה). אם אלו לוקות בחסר, יש לתקנן ולבצע שקילה חוזרת, לאחר יומיים באותו משקל, בקהילה. אם לאחר ההתערבות בניהול ההנקה, נצפתה עלייה במשקל של 20 גרמים ליום, בממוצע, ניתן להניח כי הבעיה נפתרה. אם לא- הצעד הבא הוא הדרכה של האם לשאוב ולתת תוספת של חלב אם, בנוסף להנקה ישירה. עדיף לתת את התוספת בדרכי האכלה חלופיות (ראו נספח ה'); לאחר יומיים, יש לחזור על השקילה באותו משקל בקהילה. רק אם אין שיפור לאחר ניסיון תיקון טכניקת הנקה, תדירות הנקה ומתן תוסף חלב אם שאוב, יש לשקול שימוש בתמ"ל[22]. כאשר משתמשים בתמ"ל, יש לתת מינון קצוב ליממה ולהמשיך לעקוב אחר התינוק. בהמשך יש להפחית את התמ"ל באופן הדרגתי עד חזרה להנקה בלעדית.
לקראת חזרה לעבודה
אישה יכולה להמשיך, ואף רצוי שתמשיך, להיניק תוך פעילויות ואורחות חיים שונים, בין אם היא עובדת ובין אם לא. ניתן לחזור לעבודה במשרה מלאה תוך כדי שמירה על הזנה בחלב אם, באמצעות הנקה או על ידי שאיבות חלב אם. בערך חודש לפני החזרה המשוערת לעבודה, יש להדריך נשים על שאיבה המתאימה לסביבת עבודתן[23] ואחסון חלב האם[24]. לתינוקות בריאים, אפשר לאחסן חלב אם בחום חדר עד 4 שעות, במקרר עד 5 ימים, במקפיא של מקרר עד 3 חודשים ובהקפאה עמוקה- 6 חודשים. לאחר הפשרה, ניתן לשמור במקרר עוד 24 שעות. בצידנית עם קרחונים ניתן לשמור עד 24 שעות[24][25].
רצוי לתת לנשים מידע בדבר זכותן על פי חוק לשימור ההנקה במהלך שעות העבודה[26].
לאורך כל תקופת ההנקה
אין להמליץ על הפסקת הנקה, אלא אם ישנה התוויה ברורה לכך. ישנן מעט מאוד התווית נגד מוחלטות, או זמניות, להנקה[1]:
- התוויות נגד אמהיות מוחלטות: AIDS (Acquired Immunodeficiency Syndrome), נשאות של HIV (Human Immunodeficiency Virus), טיפול בכימותרפיה (Chemotherapy), הקרנות, טיפול (לא אבחון) ביוד רדיואקטיבי (Radioactive Iodine)
- התווית הנגד היחידה המוחלטת של התינוק היא גלקטוזמיה (Galactosemia). במחלות מטבוליות אחרות [כגון: פנילקטונוריה (Phenylketonuria)], מתאפשרת בדרך כלל הנקה חלקית
- התוויות להפסקה זמנית של ההנקה[1]:
- זיהום פעיל בשחפת: יש להפריד בין התינוק לאם, עד שהיא מקבלת טיפול הולם (לרוב אפשר לחדש הנקה ישירה כשבועיים מתחילת טיפול). עם זאת, ניתן להאכיל את התינוק בחלב אם שאוב
- בזיהום על ידי ברוצלה (Brucella), אין להניק עד סיום הטיפול
- יש להימנע ממגע ישיר עם פצעים הרפטים (Herpetic) על השד; באין מגע כזה, אפשר להמשיך להיניק או להשתמש בחלב אם שאוב
מצבים שכיחים שבנוכחותם ניתן להיניק
מצבים אימהיים
- היריון- בהיריון שאינו בסיכון גבוה ללידה מוקדמת, אין מניעה מהנקה
- דלקת זיהומית של השד או מורסה בשד- אין כל מניעה מהמשך הנקה מהשד המודלק; יתרה מכך, מניעת ההנקה עלולה אף לגרום להחמרת הדלקת, מאחר שאי זרימה של חלב גורמת כשלעצמה למצב דלקתי. אם האם אינה יכולה להיניק בשל כאב, יש חשיבות עליונה לשאיבות מהשד, בתדירות דומה להנקה ישירה (שאיבה מלאה לריקון השדיים 8 פעמים ביממה, לכל הפחות). אין מניעה משימוש בחלב השאוב מהשד המודלק להזנת היונק[27]. אם אין שיפור בתסמיני הדלקת בתוך 12–24 שעות של ריקון השד וטיפול בנוגדי דלקת כגון: אדוויל (Advil, Ibuprofen), אשר יעיל יותר מאקמול (Paracetamol) במקרה זה ובטוח בהנקה, או אם האם נראית חולה מאוד, יש להמליץ על טיפול אנטיביוטי (Antibiotic). הטיפול האנטיביוטי צריך להיות פעיל כנגד Staphylococcus aureus, שהוא המחולל של חלק הארי של זיהומי השד. התכשירים המומלצים הם צפלוספורינים (Cephalosporins) מהדור הראשון או, בעת אלרגיה לתכשירי בטא לקטם (β-lactam), קלינדמיצין (Clindamycin)- שניהם בטוחים בהנקה. 48 שעות לאחר התחלת טיפול אנטיביוטי, צפוי שיפור קליני ניכר. באין שיפור כזה, חשוב לשקול ביצוע בדיקת על-שמע (Ultra sound) של השד, לשלילת התפתחות מורסה ו/או תרבית מהחלב לזיהוי MRSA (Methycillin-resistant Staphylococcus aureus). בדיקה זו ניתן להזמין במעבדות הקופות, כתרבית נוזל גוף[28]. באישה שלא הגיבה לטיפול של קו ראשון יש לשקול שימוש באמוקסיצילין (Amoxicillin) חומצה קלוולוניק אסיד (Clavulanic acid) או לשקול גם טיפול תוך ורידי
- כאב מקומי בפטמה/פטמות- כאב בפטמה בשעת הנקה המתחיל מיד לאחר הלידה, מקורו, בדרך כלל, בבעיות חיבור בין יונק לשד (Latch) ואמור להשתפר תוך מספר ימים. אם הכאב מתמיד יש להפנות את האישה לגורם מקצועי להערכה.
במקרה שבו הופיע הכאב מתחיל מאוחר יותר, לאחר פרק זמן של הנקה תקינה, יש לחשוד בפטרת של הפטמה (גם ללא סימנים בפה של התינוק או פריחה על השד) או דלקת חיידקית תת-קלינית של השד. כאשר מדובר על כאב "שורף" במיוחד לאחר ההנקה, סביר לטפל במשך שבועיים בצורה אמפירית (Empirical) במשחה נוגדת פטרת לאם (ללא צורך בשטיפה לפני הנקה) ובו זמנית בתכשיר נוגד פטרת לתינוק, במשך 10–14 ימים[29]. אם אין תגובה לטיפול יש לבצע תרבית חלב אם[25]. ממצאים בעור סביב הפטמה, כגון אקזמה (Eczema), עשויים אף הם לגרום לכאבים בהנקה. הטיפול בהם הוא במשחות נוגדות דלקת שיש למרוח לאחר ההנקה. רוב התכשיר ייספג עד ההנקה הבאה ולא מומלץ לשטוף את המקום על מנת להוריד את התכשיר - כאב בעומק השד- כאב כזה, המתחיל שבועיים לאחר הלידה וללא בעיות של ניקוז חלב מהשד, יכול להעיד על זיהום עמוק בצינוריות החלב. מקור הכאב הנפוץ הוא חיידק הגורם לתסמיני מסטיטיס (Mastitis) תת-קלינית או זיהום מעורב של פטרייה וחיידק. על מנת לזהות את מקור הזיהום, יש צורך בתרבית חלב אם. עד לקבלת התשובה, ניתן להיעזר במשחת מופירוצין (Mupirocin) ולהיעזר במשככי כאבים נוגדי דלקת, כגון: איבופרופן (Ibuprofen)
- מחלה חדה או נשאות של דלקת כבד מסוג B אצל האם- מומלץ לחסן את היונק מפני צהבת B בדומה לשאר היונקים, עם היוולדו, וכן בחיסון סביל על ידי אימונוגלובולינים (Immunoglobulin). אין מניעה מהנקה[30]
- מחלה חדה או נשאות של הפטיטיס C- ככלל, אין מניעה מהנקה בהיעדר דימום מהפטמה. במקרה של דימום מומלץ לנהוג כך:
- להתייעץ עם גורם מקצועי בהנקה כדי לפתור את הבעיה הגורמת לדימום
- לשקול הפסקת הנקה זמנית מהפטמה המדממת (אין מידע ברור בנושא). במקרה של הפסקת ההנקה הישירה חשוב להמשיך לשאוב בתדירות הדומה ליניקת התינוק, כדי לשמור על ייצור חלב האם. לאחר הפסקת הדימום ניתן לחזור להנקה מלאה[31]
- תרופות הניטלות על ידי האם- לרוב המחלות יש תרופות שניתן ליטול תוך כדי הנקה. יש לברר במרכז לייעוץ על תרופות בהנקה [נספח ד] בנוגע לבטיחות התרופה בהנקה. על סמך מידע המבוסס על ספרות עדכנית, בדבר יעילות ובטיחות התרופה, יש להמליץ הטיפול התרופתי מתאים ובטוח. לכל מחלה מומלץ לנסות ראשית תרופות הידועות כבטוחות, ורק בהיעדר יעילות קלינית לשקול את השימוש בתרופה אחרת
- בדיקות דימות- אין כל בעיה להיניק, ואין צורך לשאוב חלב ולהשליכו לבדיקות דימות כגון CT (Computed Tomography) או MRI (Magnetic Resonance Imaging), עם או בלי חומר ניגוד[32]. פרוצדורות (Procedures) (טיפולים או בדיקות אבחנתיות) באמצעות איזוטופים רדיואקטיביים (Radioactive Isotope), מצריכות בדרך כלל הפסקה קצרה בלבד. יש לבדוק את סוג החומר לפני הפרוצדורה, ולברר עם המרכז לייעוץ על הבטיחות בהנקה [נספח ד] בדבר הצורך בהפסקת הנקה ולאיזה משך
- שימוש בחומרי הרדמה- לאחר חשיפת האם לחומרי הרדמה, ניתן לשוב להיניק כאשר האם בהכרה, יציבה וערנית[33], תוך מעקב אחר חיוניות היונק
- עישון- מסכן את בריאות התינוק גם ללא הנקה. מומלץ להפסיק, או לכל הפחות להפחית, את העישון וכן אם לא ניתן לתזמן את העישון להפחתת ההשפעה על חלב האם והתינוק. עם זאת, סכנות העדר ההנקה עולות על הסיכונים חשיפת התינוק לחומרי העישון דרך ההנקה, ומכאן שאין להימנע מהנקה בשל עישון[34]
- שימוש בסמים- לא מהווה התוויית נגד מוחלטת, אך יש לשקול את יתרונות חלב האם וההנקה כנגד הסיכונים של החומרים הספציפיים שהתינוק עלול להיחשף אליהם[35]
אצל התינוק
- פגות- הנקה בפגים היא בעלת חשיבות עליונה להתפתחות הפג ומניעת תחלואה[36]
- צהבת ילודים- צהבת (ללא בעיה פתולוגית) בשבוע הראשון לחיים קשורה לעיתים קרובות לצריכת חלב מופחתת, ולכן יש לעודד שיפור בטכניקת ההנקה והגברת תדירות ההנקה תוך מעקב אחר מתן שתן, צואה ומשקל היונק, בלי להפסיק את ההנקה. ניתן להיניק בלעדית תוך כדי טיפול באור. צהבת פיזיולוגית (Physiological) בשבוע הראשון לחיים קשורה לעיתים לצריכת חלב שאינה מספקת, ולכן יש לעודד שיפור בטכניקת ההנקה והגברת תדירות ההנקה תוך מעקב אחר מתן שתן, צואה ומשקל היונק, ובוודאי לא להפסיק את ההנקה[36]. קיים סוג של צהבת, שמו "צהבת חלב אם" המופיע בשבוע השני של החיים. ברוב המקרים, הבילירובין (Bilirubin) לא עולה למדדים שמצריכים טיפול בפוטותרפיה (Phototherapy), ולכן אין צורך בהפסקת ההנקה. רק במקרים נדירים, כשערך הבילירובין בסרום גבוה מאוד [מעל 20 mg% (Milligram) מיליגרמים אחוז], יש מקום להפסקה זמנית של צריכת חלב אם ל-24 שעות[37] בלבד. במהלך היממה הזו, חשוב מאוד שהאם תמשיך לשאוב בתדירות של לפחות 8 פעמים ביום, כדי לשמור על המשך ייצור החלב
- מומי לידה- אלו מהווים אתגרים להנקה, אך אין הם סיבה שלא להיניק. רוב התינוקות עם מומי לידה יכולים ליהנות מיתרונות חלב האם. במקרים אלו, מומלץ ליווי של אנשי מקצוע מומחים בהנקה לאחר הלידה ואף לפניה, במידת האפשר. עבור תינוקות עם מחלות רקע, לרבות מומים, הנקה וחלב אם חשובים אף יותר מאשר עבור אוכלוסיית התינוקות הבריאים
סיכום: הנקה היא הדרך הרצויה להזנת תינוקות, והיא תורמת רבות לבריאות האימהות וילדיהן. על הרופאים לעודד הנקה בצורה פעילה מבוססת ידע וספרות, ולתמוך במשפחות הבוחרות להיניק על ידי מתן מידע נכון וטיפול הולם. אם אין לרופא הראשוני ידע, כישורים או זמן לטפל בעצמו בנושא ההנקה, ניתן להפנות את האם והיונק למומחים בתחום ההנקה. מומלץ שיתוף פעולה בין הרופא הראשוני לבין המומחה בתחום ההנקה ועבודה משותפת, להשגת יעדי ההנקה.
| הנחיות | טרום לידה | ימים ראשונים | עד התחלת מזון ביתי | לאחר התחלת מזון ביתי | מעבר לגיל שנה |
|---|---|---|---|---|---|
| אנמנזה ואיתור בעיות | בירור לגבי כוונה להיניק תשאול לגבי מצב תזונתי של האם איתור אוכלוסיות בסיכון לקשיים בהנקה |
תשאול לגבי גודש תשאול לגבי כאב בעת ההנקה, לרבות סולם כאב תשאול לגבי המצב התזונתי של האם תשאול על מספר ההנקות ביממה תשאול לגבי התינוק: יציאות ומתן שתן, סימני שובע |
תשאול לגבי גודש תשאול לגבי כאב בעת ההנקה, לרבות סולם כאב תחושת האם בדבר הצלחת ההנקה, ומשך ההנקה המתוכנן על ידי האם תשאול בנוגע למצב התזונתי האם |
תשאול לגבי תזונת התינוק ושביעות ו־צון האם מחוויית ההכקה משך ההנקה המתוכנן על ידי האם |
תשאול לגבי תזונת התינוק ושביעות רצון האם מחוויית ההנקה |
| בדיקה גופנית מוכוונת הנקה (עשייה או הפנייה לגורם אחר לעשות) |
בדיקת רקמת שד | האם: הסתכלות על השד- העדר סימני דלקת מרקם השדיים (מלאות תקינה, גודש, גוש, מורסה) הסתכלות על הפטמה לאחר ההנקה, אם יש תלונה של כאב ** אם לא ניתן להעריך, יש להפנות לגורם מקצועי לאבחון התינוק: משקל שלילת סימני צחיחות מבנה הפה, אם יש קשיים בהנקה |
אם יש בעיות בהנקה: האם: מבנה ומרקם השדיים, איתור פצעים בפטמה, הסתכלות על הפטמה לאחר ההנקה, אם יש תלונה של כאב ** אם לא ניתן להעריך, יש להפנות לגורם מקצועי לאבחון התינוק: עקומת משקל, התנהגות לאחר אכילה |
||
| ייעוץ טיפול והפניה | הדגשת חשיבות ההנקה לבריאות האם והתינוק המלצה על הנקה בלעדית עד גיל חצי שנה הפניה לגורם מקצועי להכנה להנקה |
תמיכה באם והעצמתה להשגת הבחירה הנכונה- להניק המלצה על הנקה לפי דרישה אם נמצאו סימנים להנקה לא תקינה או לניהול הנקה לא תקין, הפניה לגורם מקצועי בהנקה בהקדם האפשרי המלצה על שאיבת חלב אם עד למפגש עם הגורם המקצועי |
הדגשת חשיבות המשך ההנקה בשילוב עם מזון ביתי הדגשת ההמלצה להנקה לפחות עד גיל שנה |
המלצה על המשך ההנקה כל עוד האם וילדה מעוניינים בכך |
נספח א'- הדרכה טרום לידתית
טרום היריון
נשים רבות מקבלות החלטה לגבי הנקה כבר בשלב טרום ההיריון. עידוד הנקה ומתן מידע מהרופא יכולים להעלות את אחוזי התחלת ההנקה, בלעדיותה ומשכה.
- תשאול האישה בשאלות פתוחות על הידע שיש לה בנושא ההנקה ועל חששותיה לגבי התהליך, ומתן מידע עדכני על חשיבות ההנקה לבריאות האם והתינוק
- במקרים בהם הייתה הנקה קודמת, יש לקחת אנמנזה של הנקה: זמן התחלת הנקה, זמן הגעת החלב המרבי לאחר הלידה (לאיתור הגעת חלב מאוחרת), משך הנקה בלעדית או חלקית, מקורות תמיכה בהנקה בהיריונות קודמים, הישגים בהנקה בעבר וקשיים וכן סיבות לגמילה. יש לברר היסטוריה משפחתית מקיפה רלוונטית להנקה [[[השמנה]], סוכרת, אטופיה (Atopy), דיכאון, סרטן שד או שחלה]- מקרים בהם ההנקה תתרום בריאותית משמעותית לתינוק ו/או לאם
- יש לברר, באנמנזה ובדיקה גופנית, ממצאים היכולים להביא לקשיים בהנקה, כגון: כשל בהנקה בעבר, טיפול תרופתי, אי פריון, טראומה או ניתוח של השד, הקרנה בעברה למוח או לחזה, אלימות במשפחה, פטמות שטוחות או שקועות, היפופלזיה (Hypoplasia) של השדיים, השמנה, סכרת, תת-פעילות בלוטת תריס, תסמונת שחלה פוליציסטית (Polycystic Ovary Syndrome, PCOS)
- יש לברר את מערך התמיכה ביולדת לאחר הלידה, ולהתאים ההדרכה בהתאם
- יש להכיר את הרקע, המוצא והתרבות של הנשים, משפחותיהן והקהילות השונות, ולהתאים לכך את ההדרכה, לרבות הענקת מידע בשפת האם של האם ומשפחתה. אם אי-אפשר להעביר את המידע בשפתה של האם, ניתן להשתמש בתמונות או בסרטי הדרכה
- על בסיס הנתונים מהתשאול, בניית תוכנית תמיכה אישית במשפחה הבוחרת להיניק. אם מתגלה באנמנזה או בבדיקה הגופנית ממצא העלול להפריע להנקה, יש לבנות תוכנית טיפול או להפנות לגורם מקצועי לבניית תוכנית כזאת
במהלך הטרימסטר (Trimester) (שליש) הראשון והשני להיריון
- יש לעודד הנקה לכל אורך ההיריון כבר מהשלבים הראשוניים, ולתת מידע בדבר יתרונות ההנקה והסיכונים שבתחליפי חלב
- יש להמליץ באופן ברור על הנקה בלעדית במחצית השנה הראשונה לחיים, ובהמשך- על הנקה בשילוב עם אוכל ביתי במשך שנה, שנתיים או יותר מכך, בהתאם לרצון המיניקה והיונק. המלצה זו לבדה, הוכחה כמשפרת את שיעור ההנקה
- יש לשתף את בני הזוג ואת מערך התמיכה באישה, בעת מתן המידע על חשיבות ובריאות ההנקה
- יש להתייחס למכשולים נפוצים- חוסר ביטחון, מבוכה, הגבלות זמן או חששות תלויי תרבות, חששות בריאותיים ותזונתיים, העדר מערך תמיכה, חששות כלכליים, תעסוקתיים, מעונות יום או חשש מכאב
- בנוסף לייעוץ במרפאה, יש להמליץ על קורסים לאישה ההרה ובן/ת זוגה, או להמליץ על תמיכה של דולה או תומכת הנקה בלידה ולאחריה, שכן תמיכה זו הוכחה כמשפרת את אחוזי הנקה
במהלך הטרימסטר השלישי
- יש לתת מידע (כולל עלונים), המפרט את תרומת ההנקה לבריאות האם והתינוק ואת חשיבותה, ולשאול לגבי כוונות האם
- אם האישה מעלה שאלות או מספרת על חוויית הנקה קודמת שלא צלחה, יש לתת מידע וגם להרחיב אנמנזה ובדיקה גופנית, על מנת לאתר אתגרים פוטנציאליים בהנקה הבאה, תוך דגש על חשיבות תרומת ההנקה לבריאות האם והתינוק
- יש לאתר אוכלוסיות בסיכון לאי הנקה, אוכלוסיות בסיכון להגעת חלב מאוחרת, אוכלוסיות שאצלן ההנקה מומלצת במיוחד בשל מחלות רקע (רקע משפחתי של אטופיה, סוכרת, השמנת יתר, ירידת לחץ דם, סרטן)
- יש לברר קיום גורמי תמיכה מספקים בסביבתה של האישה ההרה, המבינים אף הם את חשיבות ההנקה ויכולים להיות מגויסים לעזרת האישה בימים הראשונים. יש לשלול אלימות ודיכאון
לקראת לידה
- מפגש עם גורם מקצועי בהנקה, העוסק בנושאים לפי פרוטוקול (Protocol), למשל: של האקדמיה לרפואת הנקה[18]
- מסירת דף מידע על הנקה ליולדת ולמשפחתה
דפים למשפחות- עובדות מוכחות על הנקה
- חשיבות ליונקים- חלב אם הוא המזון הטוב ביותר ליילודים ולתינוקות; חלב האם מעניק את כל הדרוש מבחינה תזונתית להתפתחות בריאה של התינוק, בנוסף למגוון רקמות ורכיבים ביו-אקטיביים (Bio active), המשמשים את התינוק ומאפשרים את מיטב שגשוגו. חלב האם בטוח ומכיל נוגדנים, המסייעים בהגנה חיסונית בפני מחלות ילדות נפוצות, כגון: שלשול ודלקת ריאות, שתי הסיבות המובילות לתמותת ילדים בעולם. חלב אם זמין כל הזמן, משתלם כלכלית למשפחה ולמדינה ומספק את התזונה המותאמת והטובה ביותר ליונקים
- חשיבות למיניקות- מפחית סיכונים לסרטן שד ושחלה, סוכרת סוג 2, התקפי לב, לחץ דם גבוה ודיכאון לאחר לידה. כמו כן, במהלך חצי שנה הראשונה לאחר הלידה, בתנאי שטרם חזר הדימום הווסתי וההנקה היא בלעדית, מהווה ההנקה אמצעי מניעה יעיל (יעילות של 98 אחוזים)
- חשיבות לילדים לטווח ארוך- בריאות טובה לאורך החיים, הפחתת הסיכון לעודף משקל או השמנה, סוכרת סוג 2, וכן תוצאות טובות יותר במבחני אינטליגנציה
- חשיבות לסביבה- הנקה מפחיתה את הזיהום הסביבתי, הכרוך בייצור ובשימור תרכובת מזון לתינוקות (תמ"ל)
- ארגון הבריאות העולמי ממליץ על הנקה בלעדית, בחצי השנה הראשונה של החיים; בגיל כחצי שנה ועד שנתיים ויותר, יש לשלב מוצקים עם הנקה. מוצקים יש לתת בכפית או בכוס, אך לא בבקבוק; מדובר בתהליך שבו התינוק לומד לאכול אוכל ביתי. לאחר קבלת אוכל ביתי, תשתנה תדירות ההנקה בהתאם לדרישות התינוק. זהו תהליך התפתחותי תקין
- הנקה מוצלחת מתחילה בהנקה בשעה הראשונה של החיים; בהנקה לפי דרישת היונק יום ולילה; ובהימנעות ממוצצים ומבקבוקים עד לביסוס ההנקה. עיכוב בהנקה הראשונה והעדר הנקות מספיקות ביממות הראשונות, עלול לפגוע ביכולת הייצור של החלב
- סכנות בתרכובות מזון לתינוקות- תמ"ל הוא מזון מעובד על בסיס חלב של יונק אחר (בקר או עיזים) או על בסיס צמח (סויה). חלב האם מזוהה על ידי גוף התינוק כרקמה אנושית, דבר המאפשר ספיגה מיטבית ושימוש ברכיבים החלב. בנוסף לכך, התמ"ל אינו מכיל נוגדנים ומרכיבים חיסוניים פעילים אחרים שקיימים בחלב אם. השומנים שמהם בנויים תאי המוח שונים בתמ"ל מאלו בחלב אם, ומכאן התפתחות שכלית פחותה בתינוקות הניזונים מתמ"ל. היתרונות ארוכי הטווח בהנקה ליונקים ולמניקות, אינם קיימים במתן תמ"ל. מתן חלב בבקבוקים מצריך הקפדה על תנאי סטריליזציה (Sterilization), על מנת למנוע זיהומים חיידקיים בשל מים מזוהמים, ציוד לא סטרילי ואבקת פורמולה (Formulation) מזוהמת. דילול אבקת תמ"ל עם יותר מים, בשל קשיים כלכליים, יכול להביא להיעדר שגשוג במשקל ולתת תזונה. שילוב תדיר של תמ"ל עם הנקה, מפחית את כמות החלב שהאם מייצרת ובמקביל גורם לפגיעה במיקרוביום (Microbiome) של התינוק ובהגנה החיסונית שלו
- הנקה היא מיומנות נלמדת, ומכאן הצורך בהדרכה ובתמיכה. אפשרות של תמיכה בבית חולים (עשרת הצעדים להנקה מוצלחת) ובקהילה מאפשרת חוויה נעימה ומוצלחת. אם מתעוררים קשיים, חשוב לבקש עזרה מקצועית בהקדם האפשרי, על מנת לפתור את הבעיה ולמנוע סבל ופגיעה בהנקה. אם יש מחלות רקע [השמנת יתר, סוכרת, בעיות הורמונליות (Hormonal)] או היו קשיים לאחר לידה קודמת, מומלץ לפנות לייעוץ מקצועי, עוד במהלך ההיריון
- חזרה לעבודה- נשים רבות מצליחות לחזור לעבוד ולהמשיך להיניק. הדרכה על שאיבה, בערך חודש לפני חזרה לעבודה, יכולה לעזור להצלחה. מומלץ לבדוק את התנאים הקיימים לשאיבה בעבודה עוד לפני יציאה לחופשת לידה, על מנת לשפרם; במידת הצורך, כדאי להתאים את ההכנה לחזרה לעבודה לתנאים הקיימים. כדאי לזכור שלפי חוק העבודה, כל אישה יולדת זוכה לקיצור שעות עבודה עד גיל 7 חודשים
- נסיעות, טיולים וטיסות, ללא צורך בהצטיידות או בתלות באמצעים להכנת תמ"ל באופן סטרילי, כי חלב האם תמיד זמין ובטוח
נקודות חשובות להתחלת הנקה מוצלחת
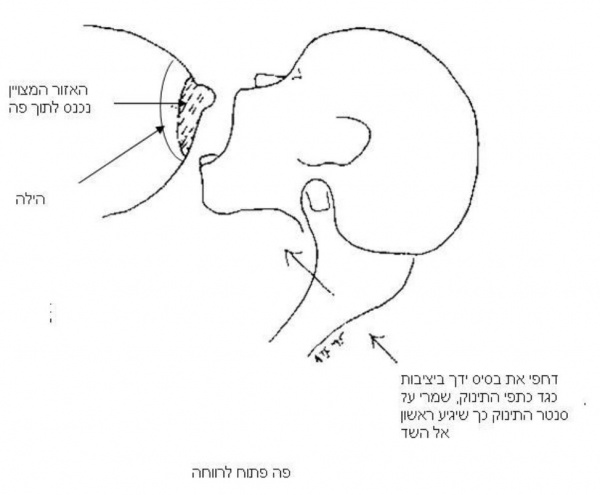
ניתן להיניק בתנוחות רבות- העיקר לדאוג שהתינוק מתחבר לשד בפתיחה גדולה של הפה לאזור ההילה או אחריו, ולא לקצה הפטמה (כמצורף בתרשים).
הנקה אינה אמורה לכאוב- במקרה של כאב החורג מאי-נעימות, הנמשך מעל ליממה, יש לפנות לקבלת עזרה מגורם מקצועי.
ההנקה אמורה להיות לפי דרישה- ביממה הראשונה צפויות 6–8 הנקות ואחריה 10–12 הנקות ביממה. ייתכנו שינויים בזמן בין הנקה להנקה. כל פעם שהתינוק מראה סימנים של מוכנות לינוק, היא הזדמנות לאם ולתינוקה ללמוד להיניק ולינוק.
ביות- שהות התינוק ליד האם, נותנת את האפשרות המרבית להנקה לפי דרישה. הספרות מראה כי ביות מעלה אחוזי המשך הנקה, ואיננו פוגע בשעות השינה של האימהות.
כמויות חלב לא אמורים לכמת- הן משתנות מארוחה לארוחה ובהתאם לגיל. עוקבים רק אחר סימני הנקה מוצלחת, שהם:
- הנקה ללא פצעים, סדקים או כאבים
- הפרשות שתן 4–5 פעמים ליממה, צואה 3–4 פעמים מיום 4–5, שינוי צבע בשבוע הראשון של היציאות משחור לירוק ולבסוף לצהוב חרדלי נוזלי רך
- משקל היונק- בימים הראשונים, היילודים היונקים יורדים במשקלם 5–10 אחוזים (12 אחוזים לאחר ניתוח קיסרי) וזה תקין- עד גיל שבוע מפסיקים לרדת. חוזרים למשקל לידה בתוך 10–14 ימים. מעקב משקל בשבועיים הראשונים חשוב, ולכן יש להגיע לטיפת חלב או לרופא מטפל תוך יומיים מהשחרור מבית החולים או לאחר לידת בית
בשבועות הראשונים, עד התבססות ההנקה, מומלץ להימנע ממוצצים, כדי שלא יתפתח הרגל לפתיחת פה קטנה מדי ולמציצה בלבד, אשר שונה מאוד מיניקה מעומק השד (מה שמכונה 'בלבול פטמות').
אם מופיעים קשיים או כאבים בבית החולים, או שקיימות חששות לגבי הנקה תקינה, מומלץ להתייעץ במהירות האפשרית עם יועצת הנקה או איש צוות, המיומן בהערכת הנקה תקינה, כדי לאפשר התערבות לפי הצורך.
נספח ב'- 10 צעדים להנקה מוצלחת
- דאגו למדיניות הנקה מנוסחת וכתובה, שתתוקשר באופן קבוע לכל הצוות הרפואי והטיפולי
- הכשירו את הצוות בכל המיומנויות הדרושות כדי להטמיע מדיניות זו
- ידעו את כל הנשים ההרות ביתרונות ובמידע המלא לגבי הנקה
- סייעו לאימהות להניק בחצי השעה הראשונה לאחר הלידה (במיוחד לאפשר מגע עור לעור, לפחות בשעה ראשונה לאחר לידה)
- למדו את האימהות איך להניק ואיך לדאוג לרצף של ייצור חלב, גם אם הן נמצאות בנפרד מהתינוק במהלך שהותן בבית החולים
- אל תתנו לתינוקות שנולדו שום מזון או משקה מלבד חלב אם- אלא אם ישנה הוראה רפואית מפורשת
- עודדו ביות מלא במחלקת היולדות- אפשרו לאימהות לשהות עם התינוקות 24 שעות ביממה
- עודדו "הנקה לפי דרישה"- בכל זמן שהתינוק רעב
- אל תגישו שום סוג של מוצץ או פטמה מלאכותית לתינוקות יונקים
- אמצו הקמת קבוצות לתמיכה בהנקה והפנו אליהן את האימהות עם השחרור ממחלקת היולדות
המקור ב:
Baby-Friendly Hospital initiative: revised, updated and expanded for integrated care. Geneva: World Health Organization and UNICEF; 2009
תרגום לעברית מאתר www.menika.co.il
לקריאה נוספת:World Health Organization. Baby Friendly Hospital Initiative (Revised 2018) . Available at http://origin.who.int/nutrition/bfhi/ten-steps/en/
נספח ג'- מצבי סיכון גבוה לקשיים בהנקה
מצבים אימהיים: יצירת חלב מתרחשת בשלבים:
שלב ראשון - Lactogenesis I- התמיינות תאי האפיתל (Epithelium) ללקטוציטים (Lactocytes), תאים בעלי היכולת לייצר את חלב האם. תהליך זה מתרחש מהשבוע ה-16 עד ה-22 להיריון.
שלב שני - Lactogenesis II- שבו מתרחשת הפרשת החלב מהשדיים, ועמה תחושת "הגעת" החלב. שלב זה מתרחש לרוב ביום השני עד הרביעי לאחר הלידה.
מצבים שונים, הקשורים לאופן הלידה או מחלות רקע של האם, עשויים לגרום לעיכוב בשלב השני, כלומר לעיכוב בהגעת החלב. במקרים אלו מומלץ על הנקה תכופה, מעקב צמוד אחר היילוד וקבלת עזרה מקצועית.
מצבים היכולים להביא לייצור מופחת של חלב
- מחלות רקע
- תסמונת שחלות פוליציסטיות
- תת-תריסיות
- ציסטה (Cyst) שחלתית מסוג Theca lutein
- תת-פעילות של בלוטת יותרת המוח
- סוכרת
מצבים סביב הלידה
- לידה קשה
- ניתוח קיסרי בלתי מתוכנן
מצבים לאחר הלידה
- שארית שליה
- תת פעילות של בלוטת יותרת המוח בשל דימום מסיבי במהלך הלידה (Sheehan's Syndrome)
מצבים היכולים להביא לייצור מופחת של חלב גם בשלבים מאוחרים יותר של ההנקה לרבות הימים הראשונים
- ניהול כושל של ההנקה:
- דחייה של הנקה ראשונה או הזנה בתמ"ל לפני הנקה
- תדירות נמוכה של הנקה סביב הלידה
- מתן אמצעי מניעה הורמונלי בשבוע הראשון שלאחר הלידה
- תינוקות:
נספח ד'- מרכזים למידע על שימוש בתרופות בהנקה
- מרכז רפואי אסף הרופא - מרכז ייעוץ תרופתי "הריופון" בהנהלת פרופסור מתי ברקוביץ 08-9779309 (ללא תשלום לאמהות בהיריון או מניקות).
שעות פעילות: א'-ה' 14:00-8:00
http://www.assafh.org/gynecology/MaternityClub/HealthyPregnancy/Pages/ Heryophone.aspx - המכון הארצי למידע בהרעלות- המרכז הרפואי רמב"ם- 04-7771900.
שעות פעילות: א-ה 9:00-15:00. אפשר גם לפנות עם שאלות דחופות בכל שעות היממה.
http://www.assafh.org/clinic/consultation/pages/default.aspxx - המרכז הארצי לייעוץ סרסולוגי של משרד הבריאות, בניהולו של פרופסור אשר אורנוי 02-5082825. ניתן גם לשלוח שאלות בפקס: 02-6474822. שעות פעילות: 09:00-14:00 בימים א'-ה'
https://www.health.gov.il/Subjects/pregnancy/health_centers/Pages/Teratology.aspx - מידע אמין באינטרנט (חינם): NIH DRUGS AND LACTATION DATABASE https://toxnet.nlm.nih.gov/newtoxnet/lactmed.htm
- מידע אמין באינטרנט (בתשלום): MEDICATIONS AND MOTHERS MILK ONLINE http://medsmilk.com
נספח ה'- שיטות האכלה אלטרנטיביות (Alternative)
לפעמים, עולה הצורך לתת תוספת של חלב שאוב (במקרה קיצון, תמ"ל). בילוד יונק, עד ביסוס ההנקה, רצוי להימנע משימוש בבקבוקים ופטמות מלאכותיות, בשל הפוטנציאל ליצירת או החמרת קשיים בהנקה[39][40]. יניקה משד היא שונה מכנית מאשר הפעולה הנעשית בעת אכילה מבקבוק, ועל כן יכול להיווצר "בלבול". קיימות מספר דרכי האכלה אלטרנטיביות לתינוק, בהן ניתן להשתמש על מנת לענות על צרכיו התזונתיים של התינוק, מבלי לפגוע בהנקה. שיטות אלה יעילות כדרך האכלה אלטרנטיבית, במידת הצורך, גם בימים הראשונים לחיים וגם כשישנה בעיה באחיזה שטרם נפתרה.
- האכלה בכוס[41]
- רצוי להשתמש בכוסית קטנה, רצוי שתהיה בעלת שפה רכה. בעוד התינוק במנח מאונך, יש לקרב את החלב אל פה התינוק, כך שהכוס נוגעת בזויות הפה ונחה על השפה התחתונה.
יש לאפשר לתינוק ללקק את החלב באופן אקטיבי (Active), ואין לשפוך אותו לתוך פיו - יתרונות: האכלה בכוס היא דרך האכלה בטוחה פיזיולוגית, לפחות כמו האכלה בבקבוק. שיטה זו מאפשרת לתינוק לשלוט בקצב האכילה. כמו כן, בקרב נשים המעוניינות להניק, האכלה בכוס מגדילה משמעותית את הסיכוי להצלחת ההנקה לעומת האכלה בבקבוק
- חסרונות: קיים סיכוי ליותר שפיכה של החלב. האכלה בכוס היא מיומנות נרכשת, אשר בהתחלה יכולה להיות מלווה בקושי טכני
- רצוי להשתמש בכוסית קטנה, רצוי שתהיה בעלת שפה רכה. בעוד התינוק במנח מאונך, יש לקרב את החלב אל פה התינוק, כך שהכוס נוגעת בזויות הפה ונחה על השפה התחתונה.
- האכלה בכפית[42]
- בדומה להאכלה בכוס: כפית קטנה מונחת על שפתו התחתונה של התינוק, וכאשר זה עושה תנועה אקטיבית של פתיחת פה והוצאת לשון- ניתן לעזור לו בהטיית הכפית. רצוי להשתמש בכפית קטנה, כדי להימנע משפיכה
- יתרונות: האכלה בכפית היא דרך האכלה בטוחה, אשר מאפשרת גדילה פיזית של יילודים, בתנאי שההורים מודרכים לגבי אופן האכלה וכמות. הפוטנציאל לשפיכה הוא קטן יותר מאשר בהאכלה בכוס, בשל הכמויות הקטנות על הכפית
- שיטה זו אורכת זמן רב יותר, מה שעלול לפגוע בהיענות
- האכלת אצבע[43]
- בשיטה זו יש צורך בצינור הזנה מסוג "זונדה" לתינוקות, מומלץ במידה 5F. את הצד עם החיבור הפלסטי ניתן לטבול בכוס או בבקבוק עם חלב, או לחלופין לחבר למזרק עם חלב. את קצה הצינור יש ליישר כך שיישב על כרית האצבע השנייה או השלישית; קצה הצינור צריך שלא לעבור את קצה האצבע. ניתן לאחוז בצינור ולייצב אותו פרוקסימלית (Proximal, קריבני) יותר או לחבר באמצעות פלסטר. יש לגרות את התינוק לפתוח את הפה ובעדינות להכניס את האצבע לפה, לכיוון החך. לרוב, התינוק יתחיל למצוץ את האצבע באופן אוטומטי. אם לא, ניתן לגרות את החך באמצעות כרית האצבע. כאשר התינוק מוצץ את האצבע, הלחץ השלילי יוצר יניקה של החלב מן הצינור
- יתרונות: זוהי שיטה בה שפיכה ואובדן החלב הנמוכים ביותר, והיא בעלת סיכויי הצלחה גבוהים יותר למעבר להנקה ישירה בהשוואה לבקבוק
- חסרונות: האכלה מול התנגדות התינוק עלולה להוביל לסלידה אוראלית. קשה לנקות את צינורות ההזנה. יש להיזהר מפציעת חך התינוק
- מערכת הוספה - (Supplementary Nursing System (SNS[44]
- לתינוק שמוכן להתחבר ישירות אל השד אבל צריך תוספת, עדיף להשתמש במערכת שנותנת תוספת תוך כדי יניקה מהשד. יש מערכות מוכנות הניתנות לרכישה (נמכרות בחנויות כמו 'שילב'- מתאים כאשר יש צורך ממושך), אך ניתן לאלתר לשימוש קצר על ידי זונדה (Zonda) לתוך בקבוק או צינור של פרפרית (לאחר הורדת המחט), מחובר למזרק
- יתרונות: התינוק נותן את מרב הגירוי לשד, מה שעשוי להגביר יצירת החלב
- חסרונות: דורש תרגול ומיומנות שימוש, ויש תינוקות שמפתחים הרגל להזנה רק מהצינורית
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 American Academy of Pediatrics. Section on Breastfeeding. Breastfeeding and the Use of Human Milk. Pediatrics 2012 available at http://pediatrics.aappublications. org/content/129/3/e827
- ↑ מדריך לאנשי מקצוע להזנת התינוק והפעוט - חוזר משרד הבריאות - Infant and toddler feeding guide for healthcare professionals
- ↑ American Academy of Family Physicians Position Paper.2014 Family Physicians Supporting Breastfeeding. http://www.aafp.org/about/policies/all/breastfeeding-support.html
- ↑ World Health Organization Website. http://www.who.int/topics/breastfeeding/en/
- ↑ 5.0 5.1 CM Pound, SL Unger; Canadian Paediatric Society, Nutrition and Gastroenterology Committee, Hospital Paediatrics Section Position Statement: The Baby-Friendly Initiative: Protecting, promoting and supporting breastfeeding Paediatr Child Health 2012;17:317-21(reaffirmed Jan 30,2017). Available at http://www.cps. ca/documents/position/baby-friendly-initiative-breastfeeding
- ↑ 6.0 6.1 Ballard,O, Morrow AL. Human Milk Composition: Nutrients and Bioactive Factors. Pediatr Clin North Am. 2013; 60: 49-74.
- ↑ 7.0 7.1 Victora CG, Bahl R, Barros AJD et al. Breastfeeding in the 21st century: Epidemiology, mechanisms, and lifelong effect. The Lancet 2016;387:475-490.
- ↑ Bartick MC, Schwarz EB, Green BD et al. Suboptimal breastfeeding in the United States: Maternal and pediatric health outcomes and costs. Matern Child Nutr. 2017;13:e12366
- ↑ Cochrane Library Special Collection. Enabling breastfeeding for mothers and babies 2017. Available at http://www.cochranelibrary.com/app/content/special- collections/article/?doi = 10.1002/14651858.10100214651858
- ↑ המרכז הלאומי לבקרת מחלות, משרד הבריאות. מבת לרך:סקר מצב בריאות ותזונה לאומי 2009–2012 מלידה עד גיל שנתיים Available at https://www.health.gov.il/UnitsOffice/ ICDC/mabat/Pages/Mabat_Infant.aspx
- ↑ US Preventive Services Task Force Recommendation Statement . Primary Care Interventions to Support Breastfeeding .JAMA. 2016;316:1688-1693.
- ↑ American College of Obstetricians and Gynecologists' Committee on Obstetric Practice; Breastfeeding Expert Work Group Committee Opinion No. 658 Summary: Optimizing Support For Breastfeeding As Part Of Obstetric Practice. Obstet Gynecol. 2016;127:420-1.
- ↑ McFadden A, Gavine A, Renfrew M, et al. Support for Healthy Breastfeeding Mothers with Healthy Term Babies. Cochrane Database Syst Rev. 2017; 2. CD001141
- ↑ Grawey AE, Marinelli KA, Holmes AV and the Academy of Breastfeeding Medicine. ABM Clinical Protocol #14: Breastfeeding-Friendly Physician's Office: Optimizing Care for Infants and Children, Revised 2013. Breastfeeding Medicine 2013;8:237- 242.
- ↑ Meek JA, Hatcher AM and the American Academy of Pediatrics Section on Breastfeeding. The Breastfeeding-Friendly Pediatric Office Practice. Pediatrics. 2017;139:e20170647
- ↑ World Health Organization. Regulation of marketing breast-milk substitutes. Available at http://www.who.int/elena/titles/regulation_breast-milk_substitutes/ en/
- ↑ Perez-Escamilla R, Martinez JL, Segura-Perez S. Impact of the Baby-friendly Hospital Initiative on breastfeeding and child health outcomes: a systematic review. Matern Child Nutr 2016;12: 402-17.
- ↑ 18.0 18.1 Rosen-Carole C, Hartman S and the Academy of Breastfeeding Medicine. ABM Clinical Protocol #19: Breastfeeding Promotion in the Prenatal Setting, Revision 2015 Breastfeeding Medicine 2015;10:451-457.
- ↑ Hurst NM. Recognizing and Treating Delayed or Failed Lactogenesis IIJ Midwifery Womens Health. 2007;52:588-594
- ↑ Brownell E, Howard,CR ,Lawrence RA, .Dozier, AM.Does Delayed Onset Lactogenesis II Predict the Cessation of Any or Exclusive Breastfeeding? J Pediatr. 2012; 161: 608-614.
- ↑ Israel Ministry of Health. Chozer Mankal 19/2012. https://www.health.gov.il/ hozer/mr19_2012.pdf
- ↑ Kellams A, Harrel C, Omage S, Gregory C, Rosen-Carole C and the Academy of Breastfeeding Medicine. ABM Clinical Protocol #3: Supplementary Feedings in the Healthy Term Breastfed Neonate, Revised 2017. Breastfeeding Medicine 2017;12:1- 10.
- ↑ Israel Ministry of Health Website https://www.health.gov.il/Subjects/infants/ feeding/Pages/Moms.aspx
- ↑ 24.0 24.1 The Academy of Breastfeeding Medicine Protocol Committee . ABM Clinical Protocol #8: Human Milk Storage Information for Home Use for Full-Term Infants (Original Protocol March 2004; Revision #1 March 2010). Breastfeeding Medicine 2010;5:127- 130.
- ↑ 25.0 25.1 Israel Ministry of Health Website. https: //www.health.g ov.il/Subjects/infants/ feeding/Pages/storage.aspx
- ↑ Israel Ministry of Health Website https://www.health.gov.il/Subjects/infants/ feeding/Pages/employer.aspx
- ↑ Lisa H. Amir1,2 and the Academy of Breastfeeding Medicine Protocol Committee. ABM Clinical Protocol #4: Mastitis, Revised March 2014. Breastfeeding Medicine 2014;9: 239-243.
- ↑ יש גם מעבדה פרטית המתמחה בבדיקה זו. www.mymilk.co.il
- ↑ Lawrence RA, Lawrence RM. Breastfeeding:A Guide for the Medical Profession 7th edition. Elsevier. Missouri Heights, Missouri .
- ↑ Section 2: Recommendations for Care of Children in Special Circumstances > Human Milk Transmission of Infectious Agents via Human Milk in American Academy of Pediatarics 2015 Report of the Committee on Infections Diseases.
- ↑ United States Center for Disease Control Webs ite https://ww w.cdc.gov/ breastfeeding/disease/hepatitis.htm
- ↑ American College of Radiology Committee on Drugs and Contrast Media. ACR Manual on Contrast Media 2017. https://www.acr.org/~/media/ACR/Documents/ PDF/QualitySafety/Resources/Contrast-Manual/Contrast_Media.pdf?la=en
- ↑ Montgomery A, Hale TW and the Academy of Breastfeeding Medicine. ABM Clinical Protocol #15: Analgesia and Anesthesia for the Breastfeeding Mother, Revised 2012. Breastfeeding Medicine 2012;7:547-553.
- ↑ Johnston M, Landers S, Noble L, Szucs VL. Breastfeeding and the Use of Human Milk. Pediatrics, 2012;129: e827-841.
- ↑ Reece-Stremtan S, Marinel li KA and the Academy of Breastfeeding Medicine ABM Clinical Protocol #21: Guidelines for Breastfeeding and Substance Use or Substance Use Disorder, Revised 2015; Breastfeed Med. 2015;10: 135-141.
- ↑ 36.0 36.1 Meier PP, Engstrom JL, Patel AL et al. Improving the Use of Human Milk During and After the NICU Stay. Clin Perinatol. 2010; 37: 217-245.
- ↑ Soldi A, Tonetto P, Varalda A, & Bertino E. Neonatal Jaundice and Human Milk. Journal of Maternal-Fetal and Neonatal Medicine 2011;24:85-87.
- ↑ Boies EG, Vaucher YE, and the Academy of Breastfeeding Medicine. ABM Clinical Protocol #10: Breastfeeding the Late Preterm (34-36 6/7 Weeks of Gestation) and Early Term Infants (37-38 6/7 Weeks of Gestation), Second Revision 2016. Breastfeeding Medicine 20165;11:492-500.
- ↑ Nyqvist KH, Haggkvist AP, Hansen MN et al. Expansion of the Baby-Friendly Hospital Initiative Ten Steps to Successful Breastfeeding into Neonatal Intensive Care: Expert Group Recommendations. Journal of Human Lactation 2013;29:300- 309.
- ↑ Lubbe W, Ham-Baloyi W. When is the use of pacifiers justifiable in the baby-friendly hospital initiative context? A clinician's guide. BMC Pregnancy Childbirth. 2017; 17: 130.
- ↑ McKinney CM, Glass RP, Coffey P, Rue T, Vaughn MG, Cunningham M. Feeding Neonates by Cup: A Systematic Review of the Literature. Maternal and Child Health Journal, 2016:20:1620-1633.
- ↑ Kumar A, Dabas P, Singh B. (2010). Spoon feeding results in early hospital discharge of low birth weight babies. J Perinatol 2010;30:209-217.
- ↑ Oddy WH, Glenn K. Implementing the Baby Friendly Hospital Initiative: the role of finger feeding. Breastfeed Rev 2003: 11(1):5-10
- ↑ West D, Weissinger D. Long Term at Breast Supplementation for the Breastfed Baby. La Leche League - Breastfeeding Today. Avialable at http://breastfeedingtoday-llli. org/at-breast-supplementing/
המידע שבדף זה נכתב על ידי ד"ר דינה רחל צימרמן - יו"ר. החברה ישראלית לרפואת ילדים בקהילה; ד"ר נועה גור אריה זיו - איגוד רופאי משפחה; ד"ר מורן פרידמן - איגוד רופאי משפחה; פרופ' פרנסיס מימוני - האיגוד הישראלי לנאונטולוגיה; ד"ר מיכל מנסובסקי - החברה לרפואת הנקה בישראל;
חברים נלווים: ד"ר גי׳נה ויסמן - האיגוד הישראלי ליועצות הנקה מוסמכות; ד"ר שרון ברנסבורג-צברי - אירגון לה לצ׳ה.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק