הבדלים בין גרסאות בדף "התנקבות הוושט - Esophageal perforation"
יונתן שוורץ (שיחה | תרומות) |
|||
| (8 גרסאות ביניים של 2 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
[[קובץ:כותרתושט.jpg|מרכז]] | [[קובץ:כותרתושט.jpg|מרכז]] | ||
| + | {{Sub Chapter | ||
| + | |Book=עקרונות בכירורגיה | ||
| + | |Chapter number=1 | ||
| + | |Sub Chapter number=10 | ||
| + | }} | ||
{{ספר| | {{ספר| | ||
|שם הספר= [[עקרונות בכירורגיה]] | |שם הספר= [[עקרונות בכירורגיה]] | ||
| שורה 10: | שורה 15: | ||
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| + | {{הרחבה|קרעים בוושט}} | ||
| + | התנקבות הוושט יכולה להיות עצמונית או מכנית. היא קשורה חלקית בחולשת הדופן. בחלקי המעי האחרים, התת-רירית והסרוזה - המורכבות מרקמת חיבור ומסיבים אלסטיים - מקנות לדופן את חוזקה. בוושט שכבת הסרוזה חסרה ולכן הדופן חלשה יותר. הלחץ בבית החזה הוא שלילי, ואילו בוושט הלחץ הוא אטמוספירי. לכן קיים מפל לחצים בין פנים הדופן לצד החיצוני שלה, הגורם למתיחתה. בזמן [[הקאה]], הוושט מתרחב פתאום, והלחץ בו עולה עד פי 5 מהמקובל. הדבר קורה גם בבליעת מזון בעל נפח גדול. המתח הזה יכול לגרום לקרעים בוושט. | ||
| − | + | ==חלוקת ההתנקבויות== | |
| − | + | #קרע עצמוני | |
| − | ==ההתנקבויות | + | #קרע על-ידי מכשירים - התנקבויות הנגרמות על-ידי מכשירים (כגון: אנדוסקופ, מרחיבי וושט, [[אינטובציה|אינטובציות]] של הוושט) דווחו בעבר ביחס של 1 ל-150 פעולות. ההתנקבויות מתרחשות בהרחבות יותר מאשר ב[[אנדוסקופיה|אנדוסקופיות]]. כיום, כשהשימוש באנדוסקופ הגמיש הפך למקובל, שכיחות ההתנקבויות היא נמוכה ביותר. המקומות השכיחים יותר לגרימת התנקבויות בזמן אנדוסקופיה הם: |
| − | + | #* בחלק הצווארי: הסיכון רב יותר בחולים זקנים ובחולים הסובלים מ[[ספונדילוזיס צווארית]]. חולים הלוקים בעווית של שריר הטבעונת והלוע (קריקופרינגאוס) חשופים יותר להתנקבויות. | |
| − | # קרע עצמוני | + | #* אזור הקרדיה: כאשר תהליכים דלקתיים או שאתיים חודרים לתת-רירית, הדופן נחלשת ולכן עלולה להיקרע בקלות יחסית |
| − | # קרע | + | #*באזור המעבר של הוושט מתחת לקשת אבי העורקים. |
| − | #* | + | #קרע עקב חבלה: [[פצעים חודרים]] בצוואר, בחזה ובבטן עלולים לגרום לקרעים בוושט. התנקבויות הנגרמות עקב [[חבלות מחיצה]] (Crush) הן נדירות. גופים זרים בוושט עלולים לגרום לקרעים, הן בזמן שהם נתקעים בוושט והן בזמן הוצאתם מהוושט. [[פגיעות קורוזיביות בוושט|חומרים מאכלים (קורזיבים)]], בעיקר אלקליים – גורמים להתנקבות הוושט |
| − | #* | + | #חבלות בוושט הנגרמות בניתוחים: ניתוחים באזור הוושט - [[כריתת עצב התועה]] (ואגוטומיה), תיקוני [[בקע סרעפתי]], דה-וסקולריזציה כטיפול ב[[יתר לחץ דם פורטלי|יתר לחץ דם שערי]] (פורטלי) וכו'. שכיחות ההתנקבויות לאחר ואגוטומיות היא כ-0.5%. התנקבויות דווחו גם ב[[איחוי שדרתי]] (Spinal fusion) של החוליות הצוואריות |
| − | #* באזור המעבר של הוושט מתחת לקשת אבי העורקים. | + | #קרע הקשור במחלות הוושט: מחלות ראשוניות של הוושט מלוות לפעמים בהתנקבויות. [[שאתות ממאירות של הוושט|שאת ממארת]], החודרת לכל עובי הדופן, נמקה ומתנקבת. כיבים שפירים של הוושט, במיוחד בחלקו הרחיקני, עלולים להתנקב כמו כיב פפטי |
| − | # קרע עקב חבלה: [[פצעים חודרים]] בצוואר, בחזה ובבטן עלולים לגרום לקרעים בוושט. התנקבויות הנגרמות עקב [[חבלות מחיצה]] (Crush) הן נדירות. גופים זרים בוושט עלולים לגרום לקרעים, הן בזמן שהם נתקעים בוושט והן בזמן הוצאתם מהוושט. [[פגיעות קורוזיביות בוושט|חומרים מאכלים (קורזיבים)]], בעיקר אלקליים – גורמים להתנקבות הוושט | ||
| − | # חבלות בוושט הנגרמות בניתוחים: ניתוחים באזור הוושט - [[כריתת עצב התועה]] (ואגוטומיה), תיקוני [[בקע סרעפתי]], | ||
| − | # קרע הקשור במחלות הוושט: מחלות ראשוניות של הוושט מלוות לפעמים בהתנקבויות. [[שאתות ממאירות של הוושט|שאת ממארת]], החודרת לכל עובי הדופן, נמקה ומתנקבת. כיבים שפירים של הוושט, במיוחד בחלקו הרחיקני, עלולים להתנקב כמו כיב פפטי | ||
==תסמינים== | ==תסמינים== | ||
| − | |||
המחלה מלווה במהלך סוער ודרמתי. התסמינים כוללים: | המחלה מלווה במהלך סוער ודרמתי. התסמינים כוללים: | ||
# [[כאבי בטן|כאבים בבטן]] ו[[כאבים בחזה|בבית החזה]]. | # [[כאבי בטן|כאבים בבטן]] ו[[כאבים בחזה|בבית החזה]]. | ||
| שורה 31: | שורה 34: | ||
# הפרעות בנשימה, [[קוצר נשימה]] (דיספנאה), [[כיחלון]] (Cyanosis) והשתוקקות לאוויר. | # הפרעות בנשימה, [[קוצר נשימה]] (דיספנאה), [[כיחלון]] (Cyanosis) והשתוקקות לאוויר. | ||
| − | ==ממצאי הבדיקה | + | ==ממצאי הבדיקה== |
| − | + | # [[חום]] גבוה | |
| − | # [[חום]] גבוה | + | # החולה נראה סובל |
| − | # החולה נראה סובל | + | # דופק מהיר ([[טכיקרדיה]]) |
| − | # דופק מהיר ([[טכיקרדיה]]) | + | # נשימה מהירה ([[טכיפניאה]]) |
| − | # נשימה מהירה ([[טכיפניאה]]) | + | # ירידה בלחץ הדם ו[[הלם]] |
| − | # ירידה בלחץ הדם ו[[הלם]] | + | # חרחורים וקריפיטציות בריאות, גם כאשר החולה מפסיק לנשום - סימן על-שם Homma |
| − | # חרחורים וקריפיטציות בריאות, גם כאשר החולה מפסיק לנשום - סימן | + | # [[נפחת]] (Emphysema) במיצר (מדיאסטינאלית) ובתת עור (סובקוטנאית) |
| − | # [[נפחת]] (Emphysema) במיצר (מדיאסטינאלית) ובתת עור (סובקוטנאית) | + | # [[תפליט צדרי]] (פלאורלי) |
| − | # [[תפליט צדרי]] (פלאורלי) | + | # חוסר קולות נשימה בחלק הנפגע |
| − | # חוסר קולות נשימה בחלק הנפגע | + | # עמימות עקב תפליט או תהודה (Resonance) בניקוש עקב [[חזה אוויר]], שעלולות להתפתח ל[[חזה אוויר בלחץ]] |
| − | # עמימות עקב תפליט או תהודה (Resonance) בניקוש עקב [[חזה אוויר]], שעלולות להתפתח ל[[חזה אוויר בלחץ]] | + | # [[רגישות בבטן]] העליונה בבדיקת הבטן |
| − | # [[רגישות בבטן]] העליונה בבדיקת הבטן | + | # קיבה נפוחה |
| − | # קיבה נפוחה | + | # עדות ל[[חסימת מעי]] אדינמית (נקרא גם [[חסימת מעי שיתוקית]] - Paralytic ileus) |
| − | # עדות ל[[חסימת מעי]] אדינמית (נקרא גם [[חסימת מעי שיתוקית]] - Paralytic ileus) | ||
==אבחנה== | ==אבחנה== | ||
| שורה 53: | שורה 55: | ||
האבחנה נקבעת בעזרת התמונה הקלינית האופיינית. בדיקות עזר מקובלות הן: | האבחנה נקבעת בעזרת התמונה הקלינית האופיינית. בדיקות עזר מקובלות הן: | ||
#[[צילום חזה]]: בצילום ניתן לראות סימנים של הרחבת המיצר, חזה אוויר, אוויר במיצר ([[פנאומומדיאסטינום]]) (תצלום 9.1), תפליט פלאורלי ו[[תמט ריאתי]]. ב-9% מהחולים צילום החזה תקין. | #[[צילום חזה]]: בצילום ניתן לראות סימנים של הרחבת המיצר, חזה אוויר, אוויר במיצר ([[פנאומומדיאסטינום]]) (תצלום 9.1), תפליט פלאורלי ו[[תמט ריאתי]]. ב-9% מהחולים צילום החזה תקין. | ||
| − | #[[צילום צוואר]]: בהתנקבות הוושט הצווארי ניתן לראות בצילום תזוזה קדמית של הקנה והרחבה של המרווח | + | #[[צילום צוואר]]: בהתנקבות הוושט הצווארי ניתן לראות בצילום תזוזה קדמית של הקנה והרחבה של המרווח הרטרו-ויסצראלי (Retrovisceral space). |
| − | #צילום ושט: לאחר | + | #[[צילום ושט]]: לאחר בליעת בריום. במתן חומרי ניגוד, כגון [[Lipiodol]] או [[Gastrografin]], קשה לעתים להדגים את מקום הנקב, ואז יש להשתמש בבריום. ב-90% מהחולים תודגם ההתנקבות (תצלום 10.1). |
#[[CT]] צוואר וחזה הכולל גם בטן עליונה אפשר לראות: הרחבת המיצר, אוויר במיצר וצדר (פלאורה), תפליטים פלאורלים ותמט ריאתי. אפשר גם לראות את מקום הדלף ולאמוד את כמותו. | #[[CT]] צוואר וחזה הכולל גם בטן עליונה אפשר לראות: הרחבת המיצר, אוויר במיצר וצדר (פלאורה), תפליטים פלאורלים ותמט ריאתי. אפשר גם לראות את מקום הדלף ולאמוד את כמותו. | ||
[[קובץ:Esophageal2.png|400px|thumb|center|תצלום 10.1 : צילום וושט עם בריום. נראה דלף בחלק העליון של הוושט (חץ)]] | [[קובץ:Esophageal2.png|400px|thumb|center|תצלום 10.1 : צילום וושט עם בריום. נראה דלף בחלק העליון של הוושט (חץ)]] | ||
| − | בבדיקת המעבדה ניתן למצוא עלייה ב[[ספירה לבנה|ספירה הלבנה]] ועלייה ב[[אוסמולריות של הדם]], כביטוי לאיבוד נוזלים. הפרעות במאזן האלקטרוליטים ו[[היפואלבומינמיה]] מתפתחות בדרך כלל במהירות. בדיקת [[גזים בדם]] מראה | + | בבדיקת המעבדה ניתן למצוא עלייה ב[[ספירה לבנה|ספירה הלבנה]] ועלייה ב[[אוסמולריות של הדם]], כביטוי לאיבוד נוזלים. הפרעות במאזן האלקטרוליטים ו[[היפואלבומינמיה]] מתפתחות בדרך כלל במהירות. בדיקת [[גזים בדם]] מראה אי-ספיקה נשימתית מתקדמת, המתבטאת בירידה PO2 ועלייה PCO2. בבדיקת הנוזל הפלאורלי ניתן למצוא רמות גבוהות של [[עמילאז]] (דיאסטאז), שמקורו ברוק. לעתים הנוזל חומצי עקב חדירת נוזל מהקיבה למיצר. |
רק לעתים נדירות יש לבצע אנדוסקופיה לאישור האבחנה. | רק לעתים נדירות יש לבצע אנדוסקופיה לאישור האבחנה. | ||
| שורה 66: | שורה 68: | ||
===התנקבות הוושט הצווארי: === | ===התנקבות הוושט הצווארי: === | ||
| − | הטיפול כולל: [[טיפול אנטיביוטי]] מסיבי, הפסקת ההזנה דרך הפה ומעבר ל[[הזנה | + | הטיפול כולל: [[טיפול אנטיביוטי]] מסיבי, הפסקת ההזנה דרך הפה ומעבר ל[[הזנה תוך-ורידית]] או [[הזנה בזונדה|תוך-מעית]] (אנטרלית) דרך זונדה. |
====הטיפול האנטיביוטי==== | ====הטיפול האנטיביוטי==== | ||
| − | חייב להיות רחב טווח. בסקר שערכנו בסדרת חולים מנוקבי ושט נמצאו חיידקים בחלל הצדר בכל החולים. בכולם נמצאו חיידקים | + | חייב להיות רחב טווח. בסקר שערכנו בסדרת חולים מנוקבי ושט נמצאו חיידקים בחלל הצדר בכל החולים. בכולם נמצאו חיידקים גרם-שליליים, בעיקר: E. coli, קלבסיאלה ופסאודומונס. ב-50% מהחולים נמצאו חיידקים גרם-חיוביים וב-25% - אנאירוביים. בתרבית מאוחרת יותר, ב-10% מהחולים צמחו גם פטריות מסוג קנדידה. ממצאים אלה מורים כי הטיפול האנטיביוטי חייב להיות רחב טווח, ולכלול אנטיביוטיקה נגד חיידקים גרם-שליליים, גרם-חיוביים ואנאירוביים. לאחר קבלת ה[[תרבית|תרביות]] מאזור הניקוז יש לשנות את הטיפול בהתאם לרגישות המתקבלת ב[[בקטריוגרם]]. יש לעקוב אחר הופעת פטריות בתרבית. הופעתן מחייבת טיפול ב[[Nystatin]] דרך הפה. הופעת [[אלח-דם]] על רקע של פטריות מחייבת טיפול אגרסיבי ב- [[Amphotericin]] וב- [[Flucytosine]]. |
| − | ==== | + | ====הזנת-על (Hyperalimentation)==== |
| − | החלת השימוש ב[[ | + | החלת השימוש ב[[הזנת-על]] ורידית ואנטרלית שיפרה את הפרוגנוזה של חולים אלו בצורה ניכרת. חולים הלוקים בהתנקבות הוושט הם קטבוליים ביותר וצורכים כמויות גדולות של אנרגיה וחלבון. שמירת מאזן החנקן מאפשרת טיפול ממושך ותוצאות טובות יותר. |
====טיפול ניתוחי==== | ====טיפול ניתוחי==== | ||
| שורה 82: | שורה 84: | ||
אם אין אפשרות לתפור את הקרע, יש לנקזו דרך נקז המונח בוושט ויוצא דרך החתך בעור. במשך הזמן מקצרים את הנקז, עד הוצאתו השלמה. התוצאות לאחר הטיפולים הללו הן טובות, ושיעורי התמותה בחולים אלה נמוכים. | אם אין אפשרות לתפור את הקרע, יש לנקזו דרך נקז המונח בוושט ויוצא דרך החתך בעור. במשך הזמן מקצרים את הנקז, עד הוצאתו השלמה. התוצאות לאחר הטיפולים הללו הן טובות, ושיעורי התמותה בחולים אלה נמוכים. | ||
| − | ===התנקבות הוושט החזי=== | + | ===התנקבות הוושט החזי:=== |
התמותה עקב התנקבות הוושט החזי היא גבוהה - 15%-10% . התמותה נמוכה יותר בחולים שטופלו בתוך 24 שעות, והיא עולה עד 50% אם הטיפול מתעכב מעבר ל-24 שעות. | התמותה עקב התנקבות הוושט החזי היא גבוהה - 15%-10% . התמותה נמוכה יותר בחולים שטופלו בתוך 24 שעות, והיא עולה עד 50% אם הטיפול מתעכב מעבר ל-24 שעות. | ||
| − | '''הטיפול כולל''': ניקוז של בית החזה, תפירת הקרע וטיפול אנטיביוטי. עקרונות הטיפול האנטיביוטי והשימוש | + | '''הטיפול כולל''': ניקוז של בית החזה, תפירת הקרע וטיפול אנטיביוטי. עקרונות הטיפול האנטיביוטי והשימוש בהזנת-על בחולים אלה זהים לאלה שתוארו בניקוב הוושט הצווארי. |
[[קובץ:Esophageal3.jpg|400px|thumb|center|איור 15.1: תפירה ראשונית וניקוז]] | [[קובץ:Esophageal3.jpg|400px|thumb|center|איור 15.1: תפירה ראשונית וניקוז]] | ||
| שורה 92: | שורה 94: | ||
====הטיפול הכירורגי==== | ====הטיפול הכירורגי==== | ||
| − | בקרעים נמוכים של הוושט החזי הגישה היא דרך פתיחת בית חזה [[תורקוטומיה]] שמאלית, ואילו בקרעים בשני השלישים העליונים של הוושט הגישה היא דרך תורקוטומיה ימנית. בקרעים המטופלים בתוך 24 שעות מבצעים תפירה ראשונית של הקרע, ניקוז אזור הקרע ובית החזה ופיום הקיבה ([[גסטרוסטומיה]]) (שיטת Clagett-Barrett) (איור 15.1). יש המוסיפים לחולים אלה גם פיום המעי ([[ג'ג'ונוסטומיה]]) לצורך האכלה. אם הקרע גדול, יש להיעזר בתיקונו במתלה. אם הקרע הוא בגובה הסרעפת, יילקח המתלה מהקיבה | + | בקרעים נמוכים של הוושט החזי הגישה היא דרך פתיחת בית חזה [[תורקוטומיה]] שמאלית, ואילו בקרעים בשני השלישים העליונים של הוושט הגישה היא דרך תורקוטומיה ימנית. בקרעים המטופלים בתוך 24 שעות מבצעים תפירה ראשונית של הקרע, ניקוז אזור הקרע ובית החזה ופיום הקיבה ([[גסטרוסטומיה]]) (שיטת Clagett-Barrett) (איור 15.1). יש המוסיפים לחולים אלה גם פיום המעי ([[ג'ג'ונוסטומיה]]) לצורך האכלה. אם הקרע גדול, יש להיעזר בתיקונו במתלה. אם הקרע הוא בגובה הסרעפת, יילקח המתלה מהקיבה על-ידי פונדופליקציה (שיטת Woodward) או על- ידי מתלה מהסרעפת (שיטת Raw). |
בקרעים גבוהים יותר ניתן להשתמש בצדר (פלאורה), כתמיכה באזור הקרע (שיטת Rosoff-White) (איור 16.1). אם הקרע נובע ממחלת הוושט, יש לטפל גם בה באופן כירורגי, יש לכרות שאת או היצרות, או לבצע חיתוך (מיוטומיה) ב[[אכלזיה של הוושט]]. | בקרעים גבוהים יותר ניתן להשתמש בצדר (פלאורה), כתמיכה באזור הקרע (שיטת Rosoff-White) (איור 16.1). אם הקרע נובע ממחלת הוושט, יש לטפל גם בה באופן כירורגי, יש לכרות שאת או היצרות, או לבצע חיתוך (מיוטומיה) ב[[אכלזיה של הוושט]]. | ||
| שורה 104: | שורה 106: | ||
כמה שיטות כירורגיות הוצעו לטיפול בקרע של הוושט שאובחן בשלב מאוחר: | כמה שיטות כירורגיות הוצעו לטיפול בקרע של הוושט שאובחן בשלב מאוחר: | ||
# הכירורג Abbott בנה נקז הדומה ל- T-tube, ובעזרתו הוא מנקז את הוושט. יש להקפיד להרחיק את הנקז מקשת הוותין, כדי למנוע מזיהומים משניים לפגוע בוותין ולגרום לקרע בו (איור 17.1). | # הכירורג Abbott בנה נקז הדומה ל- T-tube, ובעזרתו הוא מנקז את הוושט. יש להקפיד להרחיק את הנקז מקשת הוותין, כדי למנוע מזיהומים משניים לפגוע בוותין ולגרום לקרע בו (איור 17.1). | ||
| − | #Thal הציע בהתנקבויות נמוכות ליצור מתלה של הפונדוס | + | #Thal הציע בהתנקבויות נמוכות ליצור מתלה של הפונדוס כ- Serosal patch, ובעזרתו לסגור את הנקב (איור 18.1). |
| − | #יש הממליצים לבצע בניקוב הוושט החזי כריתת הוושט, סגירת הקרדיה, פיום הוושט (אזופאגוסטומיה) צווארית ופיום קיבה (גסטרוסטומיה), ובשלב שני, מאוחר יותר, לבצע טיפול סופי | + | #יש הממליצים לבצע בניקוב הוושט החזי כריתת הוושט, סגירת הקרדיה, פיום הוושט (אזופאגוסטומיה) צווארית ופיום קיבה (גסטרוסטומיה), ובשלב שני, מאוחר יותר, לבצע טיפול סופי על-ידי חיבור גדם הוושט לקיבה תוך הבאתה לבית החזה או על-ידי הכנסת לולאת מעי דק או כרכשת בין הוושט לקיבה כדי לגשר על החסר בין האיברים האלה (שיטת Johnson) (איור 19.1). |
[[קובץ:Esophageal6.jpg|400px|thumb|center|איור 18.1: Thal serosal patch]] | [[קובץ:Esophageal6.jpg|400px|thumb|center|איור 18.1: Thal serosal patch]] | ||
| − | [[קובץ:Esophageal7.jpg|400px|thumb|center|איור 19.1: שיטת Johnson]] | + | [[קובץ:Esophageal7.jpg|400px|thumb|center|איור 19.1: שיטת Johnson. מימין מודגמת האזופגוסטמיה הצוארית לאחר ניתוק הוושט ומשמאל הגסטרוסטומיה לאחר ניתוק הוושט וסגירת הגדם]] |
| − | לא כל המנותחים יטופלו כירורגית בקרעי הוושט. קרעים הנגרמים | + | לא כל המנותחים יטופלו כירורגית בקרעי הוושט. קרעים הנגרמים על-ידי מכשירים ([[אזופאגוסקופיה]] (תצפית וושט), מרחיבים) בוושט הצווארי או החזי יטופלו שמרנית על-ידי ניקוז מלעורי, זונדה, אנטיביוטיקה והזנת-על. תוצאות הגישה הלא-כירורגית אינן אחידות. |
==סיבוכים== | ==סיבוכים== | ||
| שורה 120: | שורה 122: | ||
* [[אמפיאמה]] (ממגלת). | * [[אמפיאמה]] (ממגלת). | ||
* מורסה במיצר. | * מורסה במיצר. | ||
| − | * מורסה | + | * מורסה תת-סרעפתית. |
* היבקעות קו ההשקה מלווה בדלף. | * היבקעות קו ההשקה מלווה בדלף. | ||
* [[דלקת ריאות]]. | * [[דלקת ריאות]]. | ||
| שורה 130: | שורה 132: | ||
תוצאות הניתוחים הללו תלויות במידה רבה בזמן שעבר עד האבחנה והטיפול, במיקום ופחות בשיטה. התמותה המדווחת בחולים שאובחנו בהם קרעים בוושט החזי וטופלו לאחר 24 שעות היא כ-60%, לעומת 30%-10% אם האבחנה מתבצעת בפחות מ-24 שעות. הפרוגנוזה הטובה ביותר מדווחת בוושט הצווארי והגרועה ביותר בקרעים בוושט החזי העליון. | תוצאות הניתוחים הללו תלויות במידה רבה בזמן שעבר עד האבחנה והטיפול, במיקום ופחות בשיטה. התמותה המדווחת בחולים שאובחנו בהם קרעים בוושט החזי וטופלו לאחר 24 שעות היא כ-60%, לעומת 30%-10% אם האבחנה מתבצעת בפחות מ-24 שעות. הפרוגנוזה הטובה ביותר מדווחת בוושט הצווארי והגרועה ביותר בקרעים בוושט החזי העליון. | ||
| − | ==קרע עצמוני של הוושט - תסמונת | + | ==קרע עצמוני של הוושט - תסמונת על-שם Boerhave== |
| − | בשנת 1924 תואר בראשונה, | + | בשנת 1924 תואר בראשונה, על-ידי Boerhave, מקרה של קרע עצמוני של הוושט. באותה שנה הוא נקרא לבדוק את הברון וסנאואר אשר התלונן, לאחר ארוחה כבדה, על כאבים עזים בקדמת החזה ועל הקאות. בבדיקה שלאחר המוות מצא Boerhave קרע בשליש התחתון של הוושט, בלי שינויים פתולוגיים נוספים. מאז תוארו בספרות מאות מקרים של קרע עצמוני בוושט. |
===אטיולוגיה=== | ===אטיולוגיה=== | ||
| − | המכניזם של קרע בוושט, אשר כונה עצמוני, עורר עניין רב וטרם הוברר. בניסויים | + | המכניזם של קרע בוושט, אשר כונה עצמוני, עורר עניין רב וטרם הוברר. בניסויים על-ידי ניפוח הוושט בגופות, זמן קצר לאחר המוות, נגרם קרע כאשר הלחץ עלה ליותר מ-150 מ"מ כספית. כמו- כן יש לציין, כי לא הלחץ בלבד מהווה גורם חשוב אלא גם קצב עלייתו. שכיחות הקרע במבוגרים מוסברת בכמה גורמים מסייעים, וכן על-ידי התצפית, שמסקנתה היא כי בילדים בני יותר משנה כוח ההתנגדות של הוושט חזק פי 13 מאשר במבוגרים. על-ידי ניפוח הוושט דרך התריסריון הראו, שכאשר חלקו העליון של הוושט פתוח לא נגרם קרע. הסברה היא, שהקרע נגרם על-ידי עלייה פתאומית בלחץ, כשהקיבה והוושט במצב של הרפיה, והמוצא חסום. הצירוף ההכרחי של שלושת הגורמים בעת ובעונה אחת מסביר את נדירות המצב. |
יש לציין כי רוב הקרעים בוושט הם אורכיים. הסיבה לכך אינה ברורה, אם כי מנסים לייחס תופעה זו למבנה האנטומי של הוושט, החלש בחלקו התחתון. בחלק זה נגמרים השרירים של הוושט בשכבה דקה בצורת חרוט, ושרירי הקרדיה פוחתים. | יש לציין כי רוב הקרעים בוושט הם אורכיים. הסיבה לכך אינה ברורה, אם כי מנסים לייחס תופעה זו למבנה האנטומי של הוושט, החלש בחלקו התחתון. בחלק זה נגמרים השרירים של הוושט בשכבה דקה בצורת חרוט, ושרירי הקרדיה פוחתים. | ||
| − | בבדיקות היסטופתולוגיות מוצאים בדרך כלל ושט תקין, ובו קרע, לרוב אורכי, בשלישו התחתון מצד שמאל. תוארו כמה גורמים הנחשבים מסייעים להופעתה של תסמונת זו, כגון הקאות מרובות, [[מאמץ גופני]], עליית הלחץ | + | בבדיקות היסטופתולוגיות מוצאים בדרך כלל ושט תקין, ובו קרע, לרוב אורכי, בשלישו התחתון מצד שמאל. תוארו כמה גורמים הנחשבים מסייעים להופעתה של תסמונת זו, כגון הקאות מרובות, [[מאמץ גופני]], עליית הלחץ התוך-בטני, שתיית [[אלכוהול]] וארוחות כבדות. |
===תסמינים קליניים=== | ===תסמינים קליניים=== | ||
| שורה 152: | שורה 154: | ||
* חזה אוויר. | * חזה אוויר. | ||
* תפליט פלאורלי. | * תפליט פלאורלי. | ||
| − | * נפחת | + | * נפחת תת-עורית. |
* כיחלון. | * כיחלון. | ||
* סימני הלם. | * סימני הלם. | ||
| שורה 158: | שורה 160: | ||
===אבחנה=== | ===אבחנה=== | ||
*בצילום חזה יתכן שייראו תפליט בלבד, תפליט עם אוויר ונוזל בחלל הצדר (פלאורה) או אוויר במיצר. | *בצילום חזה יתכן שייראו תפליט בלבד, תפליט עם אוויר ונוזל בחלל הצדר (פלאורה) או אוויר במיצר. | ||
| − | *אישור לאבחנה נעשה בכל מקרה | + | *אישור לאבחנה נעשה בכל מקרה על-ידי צילום ושט לאחר בליעת חומר ניגוד ([[#9|תצלום 9.1]] ). |
*ב-CT חזה לאחר בליעת חומר ניגוד ניתן לעיתים לראות את הקרע או סמנים עקיפים המתבטאים ב: נוזל בבטן, אוויר חופשי, נוזל פלאורלי ואוויר במיצר. | *ב-CT חזה לאחר בליעת חומר ניגוד ניתן לעיתים לראות את הקרע או סמנים עקיפים המתבטאים ב: נוזל בבטן, אוויר חופשי, נוזל פלאורלי ואוויר במיצר. | ||
| שורה 173: | שורה 175: | ||
# פיום מעי דק (ג'ג'ונוסטומיה) להאכלה. | # פיום מעי דק (ג'ג'ונוסטומיה) להאכלה. | ||
| − | לאחר כ-24-18 שעות ניכרת התמגלות במיצר, והיות שאין לתפור רקמה נמקית, הרי שהדבר שיש לבצע הוא ניקוז מתאים של האזור ובית החזה, פיום קיבה ופיום מעי דק. לכך כמובן יש להוסיף טיפול אנטיביוטי מסיבי רחב טווח | + | לאחר כ-24-18 שעות ניכרת התמגלות במיצר, והיות שאין לתפור רקמה נמקית, הרי שהדבר שיש לבצע הוא ניקוז מתאים של האזור ובית החזה, פיום קיבה ופיום מעי דק. לכך כמובן יש להוסיף טיפול אנטיביוטי מסיבי רחב טווח והזנת-על, כאמור בפרק זה. |
==ראו גם== | ==ראו גם== | ||
גרסה אחרונה מ־18:21, 28 ביולי 2021
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הוושט | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – קרעים בוושט
התנקבות הוושט יכולה להיות עצמונית או מכנית. היא קשורה חלקית בחולשת הדופן. בחלקי המעי האחרים, התת-רירית והסרוזה - המורכבות מרקמת חיבור ומסיבים אלסטיים - מקנות לדופן את חוזקה. בוושט שכבת הסרוזה חסרה ולכן הדופן חלשה יותר. הלחץ בבית החזה הוא שלילי, ואילו בוושט הלחץ הוא אטמוספירי. לכן קיים מפל לחצים בין פנים הדופן לצד החיצוני שלה, הגורם למתיחתה. בזמן הקאה, הוושט מתרחב פתאום, והלחץ בו עולה עד פי 5 מהמקובל. הדבר קורה גם בבליעת מזון בעל נפח גדול. המתח הזה יכול לגרום לקרעים בוושט.
חלוקת ההתנקבויות
- קרע עצמוני
- קרע על-ידי מכשירים - התנקבויות הנגרמות על-ידי מכשירים (כגון: אנדוסקופ, מרחיבי וושט, אינטובציות של הוושט) דווחו בעבר ביחס של 1 ל-150 פעולות. ההתנקבויות מתרחשות בהרחבות יותר מאשר באנדוסקופיות. כיום, כשהשימוש באנדוסקופ הגמיש הפך למקובל, שכיחות ההתנקבויות היא נמוכה ביותר. המקומות השכיחים יותר לגרימת התנקבויות בזמן אנדוסקופיה הם:
- בחלק הצווארי: הסיכון רב יותר בחולים זקנים ובחולים הסובלים מספונדילוזיס צווארית. חולים הלוקים בעווית של שריר הטבעונת והלוע (קריקופרינגאוס) חשופים יותר להתנקבויות.
- אזור הקרדיה: כאשר תהליכים דלקתיים או שאתיים חודרים לתת-רירית, הדופן נחלשת ולכן עלולה להיקרע בקלות יחסית
- באזור המעבר של הוושט מתחת לקשת אבי העורקים.
- קרע עקב חבלה: פצעים חודרים בצוואר, בחזה ובבטן עלולים לגרום לקרעים בוושט. התנקבויות הנגרמות עקב חבלות מחיצה (Crush) הן נדירות. גופים זרים בוושט עלולים לגרום לקרעים, הן בזמן שהם נתקעים בוושט והן בזמן הוצאתם מהוושט. חומרים מאכלים (קורזיבים), בעיקר אלקליים – גורמים להתנקבות הוושט
- חבלות בוושט הנגרמות בניתוחים: ניתוחים באזור הוושט - כריתת עצב התועה (ואגוטומיה), תיקוני בקע סרעפתי, דה-וסקולריזציה כטיפול ביתר לחץ דם שערי (פורטלי) וכו'. שכיחות ההתנקבויות לאחר ואגוטומיות היא כ-0.5%. התנקבויות דווחו גם באיחוי שדרתי (Spinal fusion) של החוליות הצוואריות
- קרע הקשור במחלות הוושט: מחלות ראשוניות של הוושט מלוות לפעמים בהתנקבויות. שאת ממארת, החודרת לכל עובי הדופן, נמקה ומתנקבת. כיבים שפירים של הוושט, במיוחד בחלקו הרחיקני, עלולים להתנקב כמו כיב פפטי
תסמינים
המחלה מלווה במהלך סוער ודרמתי. התסמינים כוללים:
- כאבים בבטן ובבית החזה.
- הקאות - לעתים דמיות - בייחוד אם הקרע הוא מתחת לסרעפת, הדימום הוא הבולט ולא הכאב.
- הפרעות בנשימה, קוצר נשימה (דיספנאה), כיחלון (Cyanosis) והשתוקקות לאוויר.
ממצאי הבדיקה
- חום גבוה
- החולה נראה סובל
- דופק מהיר (טכיקרדיה)
- נשימה מהירה (טכיפניאה)
- ירידה בלחץ הדם והלם
- חרחורים וקריפיטציות בריאות, גם כאשר החולה מפסיק לנשום - סימן על-שם Homma
- נפחת (Emphysema) במיצר (מדיאסטינאלית) ובתת עור (סובקוטנאית)
- תפליט צדרי (פלאורלי)
- חוסר קולות נשימה בחלק הנפגע
- עמימות עקב תפליט או תהודה (Resonance) בניקוש עקב חזה אוויר, שעלולות להתפתח לחזה אוויר בלחץ
- רגישות בבטן העליונה בבדיקת הבטן
- קיבה נפוחה
- עדות לחסימת מעי אדינמית (נקרא גם חסימת מעי שיתוקית - Paralytic ileus)
אבחנה
האבחנה נקבעת בעזרת התמונה הקלינית האופיינית. בדיקות עזר מקובלות הן:
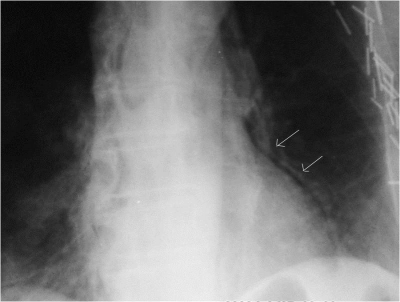
- צילום חזה: בצילום ניתן לראות סימנים של הרחבת המיצר, חזה אוויר, אוויר במיצר (פנאומומדיאסטינום) (תצלום 9.1), תפליט פלאורלי ותמט ריאתי. ב-9% מהחולים צילום החזה תקין.
- צילום צוואר: בהתנקבות הוושט הצווארי ניתן לראות בצילום תזוזה קדמית של הקנה והרחבה של המרווח הרטרו-ויסצראלי (Retrovisceral space).
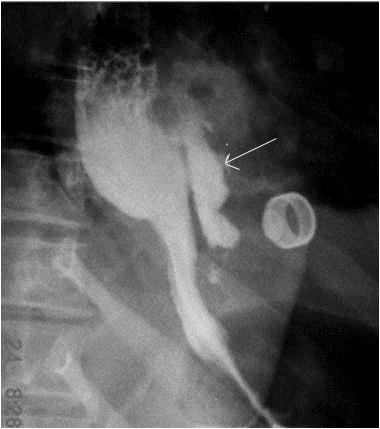
- צילום ושט: לאחר בליעת בריום. במתן חומרי ניגוד, כגון Lipiodol או Gastrografin, קשה לעתים להדגים את מקום הנקב, ואז יש להשתמש בבריום. ב-90% מהחולים תודגם ההתנקבות (תצלום 10.1).
- CT צוואר וחזה הכולל גם בטן עליונה אפשר לראות: הרחבת המיצר, אוויר במיצר וצדר (פלאורה), תפליטים פלאורלים ותמט ריאתי. אפשר גם לראות את מקום הדלף ולאמוד את כמותו.
בבדיקת המעבדה ניתן למצוא עלייה בספירה הלבנה ועלייה באוסמולריות של הדם, כביטוי לאיבוד נוזלים. הפרעות במאזן האלקטרוליטים והיפואלבומינמיה מתפתחות בדרך כלל במהירות. בדיקת גזים בדם מראה אי-ספיקה נשימתית מתקדמת, המתבטאת בירידה PO2 ועלייה PCO2. בבדיקת הנוזל הפלאורלי ניתן למצוא רמות גבוהות של עמילאז (דיאסטאז), שמקורו ברוק. לעתים הנוזל חומצי עקב חדירת נוזל מהקיבה למיצר.
רק לעתים נדירות יש לבצע אנדוסקופיה לאישור האבחנה.
טיפול
התנקבות הוושט הצווארי:
הטיפול כולל: טיפול אנטיביוטי מסיבי, הפסקת ההזנה דרך הפה ומעבר להזנה תוך-ורידית או תוך-מעית (אנטרלית) דרך זונדה.
הטיפול האנטיביוטי
חייב להיות רחב טווח. בסקר שערכנו בסדרת חולים מנוקבי ושט נמצאו חיידקים בחלל הצדר בכל החולים. בכולם נמצאו חיידקים גרם-שליליים, בעיקר: E. coli, קלבסיאלה ופסאודומונס. ב-50% מהחולים נמצאו חיידקים גרם-חיוביים וב-25% - אנאירוביים. בתרבית מאוחרת יותר, ב-10% מהחולים צמחו גם פטריות מסוג קנדידה. ממצאים אלה מורים כי הטיפול האנטיביוטי חייב להיות רחב טווח, ולכלול אנטיביוטיקה נגד חיידקים גרם-שליליים, גרם-חיוביים ואנאירוביים. לאחר קבלת התרביות מאזור הניקוז יש לשנות את הטיפול בהתאם לרגישות המתקבלת בבקטריוגרם. יש לעקוב אחר הופעת פטריות בתרבית. הופעתן מחייבת טיפול בNystatin דרך הפה. הופעת אלח-דם על רקע של פטריות מחייבת טיפול אגרסיבי ב- Amphotericin וב- Flucytosine.
הזנת-על (Hyperalimentation)
החלת השימוש בהזנת-על ורידית ואנטרלית שיפרה את הפרוגנוזה של חולים אלו בצורה ניכרת. חולים הלוקים בהתנקבות הוושט הם קטבוליים ביותר וצורכים כמויות גדולות של אנרגיה וחלבון. שמירת מאזן החנקן מאפשרת טיפול ממושך ותוצאות טובות יותר.
טיפול ניתוחי
בניתוח יש לחשוף את הוושט בגישה צווארית, לזהות את מקום הקרע ולתפור אותו. לאחר מכן יש להשאיר נקז באזור התפירה כדי לנקז את האזור. אם יופיע דלף מאזור התפירה, הדבר יתבטא בהפרשה מהנקז.
אם אין אפשרות לתפור את הקרע, יש לנקזו דרך נקז המונח בוושט ויוצא דרך החתך בעור. במשך הזמן מקצרים את הנקז, עד הוצאתו השלמה. התוצאות לאחר הטיפולים הללו הן טובות, ושיעורי התמותה בחולים אלה נמוכים.
התנקבות הוושט החזי:
התמותה עקב התנקבות הוושט החזי היא גבוהה - 15%-10% . התמותה נמוכה יותר בחולים שטופלו בתוך 24 שעות, והיא עולה עד 50% אם הטיפול מתעכב מעבר ל-24 שעות.
הטיפול כולל: ניקוז של בית החזה, תפירת הקרע וטיפול אנטיביוטי. עקרונות הטיפול האנטיביוטי והשימוש בהזנת-על בחולים אלה זהים לאלה שתוארו בניקוב הוושט הצווארי.
הטיפול הכירורגי
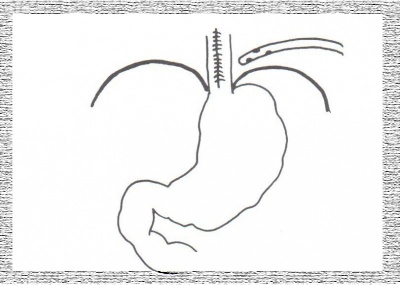
בקרעים נמוכים של הוושט החזי הגישה היא דרך פתיחת בית חזה תורקוטומיה שמאלית, ואילו בקרעים בשני השלישים העליונים של הוושט הגישה היא דרך תורקוטומיה ימנית. בקרעים המטופלים בתוך 24 שעות מבצעים תפירה ראשונית של הקרע, ניקוז אזור הקרע ובית החזה ופיום הקיבה (גסטרוסטומיה) (שיטת Clagett-Barrett) (איור 15.1). יש המוסיפים לחולים אלה גם פיום המעי (ג'ג'ונוסטומיה) לצורך האכלה. אם הקרע גדול, יש להיעזר בתיקונו במתלה. אם הקרע הוא בגובה הסרעפת, יילקח המתלה מהקיבה על-ידי פונדופליקציה (שיטת Woodward) או על- ידי מתלה מהסרעפת (שיטת Raw).
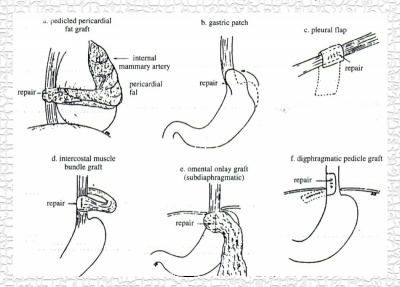
בקרעים גבוהים יותר ניתן להשתמש בצדר (פלאורה), כתמיכה באזור הקרע (שיטת Rosoff-White) (איור 16.1). אם הקרע נובע ממחלת הוושט, יש לטפל גם בה באופן כירורגי, יש לכרות שאת או היצרות, או לבצע חיתוך (מיוטומיה) באכלזיה של הוושט.
אם האבחנה בוצעה לאחר 24 שעות מזמן ההתנקבות, יש לנקז את אזור הנקב. לתפירה ראשונית אין סיכוי רב להצלחה.
כמה שיטות כירורגיות הוצעו לטיפול בקרע של הוושט שאובחן בשלב מאוחר:
- הכירורג Abbott בנה נקז הדומה ל- T-tube, ובעזרתו הוא מנקז את הוושט. יש להקפיד להרחיק את הנקז מקשת הוותין, כדי למנוע מזיהומים משניים לפגוע בוותין ולגרום לקרע בו (איור 17.1).
- Thal הציע בהתנקבויות נמוכות ליצור מתלה של הפונדוס כ- Serosal patch, ובעזרתו לסגור את הנקב (איור 18.1).
- יש הממליצים לבצע בניקוב הוושט החזי כריתת הוושט, סגירת הקרדיה, פיום הוושט (אזופאגוסטומיה) צווארית ופיום קיבה (גסטרוסטומיה), ובשלב שני, מאוחר יותר, לבצע טיפול סופי על-ידי חיבור גדם הוושט לקיבה תוך הבאתה לבית החזה או על-ידי הכנסת לולאת מעי דק או כרכשת בין הוושט לקיבה כדי לגשר על החסר בין האיברים האלה (שיטת Johnson) (איור 19.1).
לא כל המנותחים יטופלו כירורגית בקרעי הוושט. קרעים הנגרמים על-ידי מכשירים (אזופאגוסקופיה (תצפית וושט), מרחיבים) בוושט הצווארי או החזי יטופלו שמרנית על-ידי ניקוז מלעורי, זונדה, אנטיביוטיקה והזנת-על. תוצאות הגישה הלא-כירורגית אינן אחידות.
סיבוכים
הסיבוכים שעלולים להיגרם לאחר התיקונים הללו יכולים להיות גם מסכנים את חיי החולה:
- דלקת המיצר (מדיאסטיניטיס) עקב דלף מקו ההשקה שאינו מנוקז.
- מורסה ריאתית.
- אמפיאמה (ממגלת).
- מורסה במיצר.
- מורסה תת-סרעפתית.
- היבקעות קו ההשקה מלווה בדלף.
- דלקת ריאות.
- דלקת קרום הלב (פריקרד).
- דימומים מכלי הדם הגדולים.
פרוגנוזה
תוצאות הניתוחים הללו תלויות במידה רבה בזמן שעבר עד האבחנה והטיפול, במיקום ופחות בשיטה. התמותה המדווחת בחולים שאובחנו בהם קרעים בוושט החזי וטופלו לאחר 24 שעות היא כ-60%, לעומת 30%-10% אם האבחנה מתבצעת בפחות מ-24 שעות. הפרוגנוזה הטובה ביותר מדווחת בוושט הצווארי והגרועה ביותר בקרעים בוושט החזי העליון.
קרע עצמוני של הוושט - תסמונת על-שם Boerhave
בשנת 1924 תואר בראשונה, על-ידי Boerhave, מקרה של קרע עצמוני של הוושט. באותה שנה הוא נקרא לבדוק את הברון וסנאואר אשר התלונן, לאחר ארוחה כבדה, על כאבים עזים בקדמת החזה ועל הקאות. בבדיקה שלאחר המוות מצא Boerhave קרע בשליש התחתון של הוושט, בלי שינויים פתולוגיים נוספים. מאז תוארו בספרות מאות מקרים של קרע עצמוני בוושט.
אטיולוגיה
המכניזם של קרע בוושט, אשר כונה עצמוני, עורר עניין רב וטרם הוברר. בניסויים על-ידי ניפוח הוושט בגופות, זמן קצר לאחר המוות, נגרם קרע כאשר הלחץ עלה ליותר מ-150 מ"מ כספית. כמו- כן יש לציין, כי לא הלחץ בלבד מהווה גורם חשוב אלא גם קצב עלייתו. שכיחות הקרע במבוגרים מוסברת בכמה גורמים מסייעים, וכן על-ידי התצפית, שמסקנתה היא כי בילדים בני יותר משנה כוח ההתנגדות של הוושט חזק פי 13 מאשר במבוגרים. על-ידי ניפוח הוושט דרך התריסריון הראו, שכאשר חלקו העליון של הוושט פתוח לא נגרם קרע. הסברה היא, שהקרע נגרם על-ידי עלייה פתאומית בלחץ, כשהקיבה והוושט במצב של הרפיה, והמוצא חסום. הצירוף ההכרחי של שלושת הגורמים בעת ובעונה אחת מסביר את נדירות המצב.
יש לציין כי רוב הקרעים בוושט הם אורכיים. הסיבה לכך אינה ברורה, אם כי מנסים לייחס תופעה זו למבנה האנטומי של הוושט, החלש בחלקו התחתון. בחלק זה נגמרים השרירים של הוושט בשכבה דקה בצורת חרוט, ושרירי הקרדיה פוחתים.
בבדיקות היסטופתולוגיות מוצאים בדרך כלל ושט תקין, ובו קרע, לרוב אורכי, בשלישו התחתון מצד שמאל. תוארו כמה גורמים הנחשבים מסייעים להופעתה של תסמונת זו, כגון הקאות מרובות, מאמץ גופני, עליית הלחץ התוך-בטני, שתיית אלכוהול וארוחות כבדות.
תסמינים קליניים
קרע עצמוני של הוושט שכיח פי 5 בגברים, ובייחוד בבני 70-50. מבחינה קלינית תסמיניו הם:
- כאבים לאחר ארוחה או הקאה.
- הקאות לפעמים דמיות.
- נשמת (היפרוונטלציה).
בבדיקה ניתן למצוא בחולים אלה סימנים ל:
- חזה אוויר.
- תפליט פלאורלי.
- נפחת תת-עורית.
- כיחלון.
- סימני הלם.
אבחנה
- בצילום חזה יתכן שייראו תפליט בלבד, תפליט עם אוויר ונוזל בחלל הצדר (פלאורה) או אוויר במיצר.
- אישור לאבחנה נעשה בכל מקרה על-ידי צילום ושט לאחר בליעת חומר ניגוד (תצלום 9.1 ).
- ב-CT חזה לאחר בליעת חומר ניגוד ניתן לעיתים לראות את הקרע או סמנים עקיפים המתבטאים ב: נוזל בבטן, אוויר חופשי, נוזל פלאורלי ואוויר במיצר.
אבחנה מבדלת
מתוך התמונה הקלינית המגוונת נראה, כי האבחנה המבדלת רחבה ביותר, וכוללת בעיקר כיב עיכולי (כיב פפטי) או פריצתו, אוטם שריר הלב, דלקת הלבלב, תסחיפים בריאה, דלקת ריאה ועוד. עקב הקושי באבחנה, הנובע מנדירות מחלה זו, מגיעים כרבע מהחולים לאבחנה רק 48 שעות ויותר לאחר האירוע. חשוב לציין את ההבדל בין תסמונת על שם Mallory-Weiss לבין תסמונת זו. התסמונת הראשונה מאופיינת רק בקרע ברירית, הגורם בדרך כלל לדימום, והיא אינה עוברת את השכבות השריריות.
טיפול
הגישה הטיפולית בקרע עצמוני של הוושט תלויה בזמן שבו נעשתה האבחנה. במקרים של אבחון מוקדם קיימת התוויה לטיפול כירורגי, הכולל:
- תפירת הקרע.
- ניקוז אזור הקרע ובית החזה.
- פיום קיבה (גסטרוסטומיה) לניקוז הקיבה ומניעת רפלוקס חומצי לוושט.
- פיום מעי דק (ג'ג'ונוסטומיה) להאכלה.
לאחר כ-24-18 שעות ניכרת התמגלות במיצר, והיות שאין לתפור רקמה נמקית, הרי שהדבר שיש לבצע הוא ניקוז מתאים של האזור ובית החזה, פיום קיבה ופיום מעי דק. לכך כמובן יש להוסיף טיפול אנטיביוטי מסיבי רחב טווח והזנת-על, כאמור בפרק זה.
ראו גם
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן - מומחה בכירורגיה, מנהל היחידה לבריאות השד מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק