תדריך חיסונים - אנפילקסיס לאחר מתן חיסונים - Vaccination induced anaphylaxis
| שם הספר: תדריך חיסונים | |
|---|---|
|
| |
| מאת | משרד הבריאות, שירותי בריאות הציבור, המחלקה לאפידמיולוגיה, ירושלים |
| שם הפרק | אנפילקסיס לאחר מתן חיסונים |
| תחום | חיסונים |
| סימוכין | אגף לאפידמיולוגיה |
| תאריך פרסום | 9 בינואר 2014, עדכון ספטמבר 2020 |
| קישור | באתר משרד הבריאות |
תרכיבי החיסון כוללים מגוון חומרים העלולים לגרום לתגובות של רגישות-יתר, בדרגות חומרה שונות. רובן המכריע של תופעות הלוואי אחרי מתן חיסונים היכן קלות. אנפילקסיס (Anaphylaxis) הינה תגובה אימונולוגית לחיסון ומהווה תופעת לוואי אלרגית חמורה לאחד או יותר ממרכיבי החיסון. האנפילקסיס שכיחה יותר לאחר הזרקת נסיובים שמקורם בבעלי-חיים; לעומת זאת נדירים מקרי אנפילקסיס אחרי מתן תרכיבים חיידקיים או נגיפיים (מומתים או חיים-מוחלשים), או נסיובים ממקור אדם [1].
אנפילקסיס כתוצאה מחיסון היא תופעה נדירה ביותר (כמקרה אחד לכל מיליון מנות חיסון) ולרוב מופיעה במקבלי חיסונים ללא כל גורם סיכון ידוע. התגובה מסכנת חיים בהיותה תופעה כללית אשר לעתים קרובות היא דרמטית ומתפתחת במהירות. סכנת החיים המיידית באנפילקסיס בדרך כלל נובעת מבצקת של דרכי הנשימה העליונות ו/או התחתונות או הלם מהרחבת כלי דם ובהמשך עליה בחדירות כלי הדם ואיבוד נפח הדם לרקמות.
אבחון
אבחון קליני של אנפילקסיס מסתמך על:
- הופעה פתאומית ודוהרת של סימפטומים וסימנים - לרוב תוך מספר דקות ועד שעה מקבלת חיסון
- סימנים בעור (סומק או תפרחת אופיינית) ו/או בריריות
- מעורבות של מערכת נשימה ו/או לב וכלי דם (הלם)
לעיתים נדירות תתכן הופעה של סימנים סיסטמיים ללא מעורבות של העור ועל כן דרושה ערנות מצד המטפל לאבחון וטיפול, גם בהעדר סימנים בעור או סימנים חד-משמעיים וזאת על מנת להפחית סיבוכים ותמותה.
- את הסימנים הקליניים האופייניים לאנפילקסיס ניתן לחלק לקבוצות הבאות
- עור וריריות
- אדמומיות או סומק מפושטים, גרד (לרוב מתחיל בצוואר, בתי השחי או מפשעה) מפושט או במס' אזורי גוף, חרלת מפושטת (urticaria), בצקת של תת-העור והריריות (angioedema).
- נשימה
- נזלת או גודש אף פתאומי
- קושי בנשימה - נשימה מהירה ושטחית, נזלת פתאומית, רתיעות בין צלעיות, סטרידור עד כדי אבדן קול, שיעול, צפצופים עד כדי חנק והפסקת נשימה.
- כחלון (לרוב מרכזי) .
- לב וכלי הדם
- דופק מהיר, דופק מרכזי חלש או לא נמוש
- סינוס טכיקרדיה ו/או הפרעת קצב
- תת-ל"ד, סימני הלם, אבדן הכרה
- אחר
- מערכת העיכול - כאב בטן, בחילה, הקאה, שלשול או אובדן שליטה על סוגרים
- מערכת העצבים - חרדה (פחד מוות), שינוי התנהגות פתאומי (בילד), כאב ראש פועם, סחרחורת, בלבול.
תזמון הופעת אנפילקסיס משתנה ואינו ניתן לחיזוי. סימני אנפילקסיס מופיעים בדרך כלל תוך דקות ספורות מקבלת חיסון. לעיתים תתכן הופעה תוך 15-60 דקות. לעיתים נדירות יופיעו הסימנים שעות לאחר החיסון אך בד"כ במצב זה הסיכון לבריאות המטופל נמוך באופן משמעותי. תגובות המופיעות מעל ל- 24 שעות מהחיםון לא תוגדרנה כתגובות אנפילקטיות. ככל שסימני אנפילקסיס מופיעים מוקדם יותר ו/או מתקדמים מהר יותר, חומרת התופעה והסכנה למטופל יהיו גדולים יותר.
- חשוב להבחין בין אנפילקסיס לבין תופעות לוואי אחרות של החיסונים
- עילפון (סינקופה) - לרוב הינו תוצאה של תגובה ואזו-וגאלית לפחד או כאב ואיננו תגובה אלרגית. לפני מתן החיסון יש לשים לב לסימנים העלולים לבשר עילפון כגון חיוורון, עור קר ולח, חרדה, דופק איטי (אם כי עשוי להפוך מהיר יותר עד שהחולה נבדק). על אף שעלולה להיות ירידה בלחץ הדם, בניגוד לתגובה אלרגית הדופק הוא איטי ואפשר למשש דופק מרכזי חזק (carotid) ולא יופיעו תפרחת בעור או קשיי נשימה. הטיפול בעילפון הינו השכבה על הגב, הרמת רגליים והשגחה עד להתאוששות.
- תגובת חרדה לחיסון - עלולה להיות מלווה בקושי נשימה לכאורה (נשמת - היפרוונטלציה) וסומק ואף 'התמוטטות' של המטופל. אולם לא יופיעו סימנים של חסימת נתיב האוויר כגון צפצופים ולחץ הדם יהיה שמור. הטיפול בתגובת חרדה לרוב דורש הרגעת המטופל בלבד.
- תופעות לוואי אלרגיות אחרות - תגובה מקומית (כאב, חום, אודם) לרוב אינה אלרגית אלא תגובה דלקתית למרכיבי חיסון (חומרים משמרים). תגובה אלרגית מסוג מיידי המערבת עור ו/או ריריות כגון חרלת (urticaria) או בצקת (angioedema) עלולה להופיע כחלק מתגובה אנפילקטית, אך עלולה גם להופיע באופן מבודד. במקרה זה היא אינה עונה להגדרת מקרה אנפילקסיס לאור העדר מרכיב סיסטמי כגון קושי בנשימה או תת-לחץ-דם. אולם יש לזכור כי במהלך של אנפילקסיס, תפרחת עשויה להקדים את הופעת קוצר הנשימה או ההלם ועל כן במקרים של הופעה מיידית של תפרחת אופיינית מפושטת רב הסיכוי להופעה של תגובה אנפילקטית מלאה תוך פרק זמן קצר.
- סיכום האבחנה המבדלת בין אנפילקסיס לתופעות לוואי אחרות
| תופעות | אנפילקסיס | עילפון | תגובת חרדה[2] | אלרגית אחרת |
| עיתוי הופעה | לרוב דקות עד שעה | לרוב תוך שניות עד דקות | לרוב תוך שניות עד דקות | לרוב דקות עד שעה |
| עור | לרוב הופעה של אורטיקריה ו/או אנגיואדמה, סומק כללי, גרד | חיוורון, עור קר ולח | לעיתים הזעה או חיוורון | אורטיקריה ו/או אנגיואדמה (למעט הופעה מיידית מפושטת) או סימנים מקומיים |
| נשימה | שטחית ומאומצת, שיעול, צפצופים, סטרידור, מחנק, כחלון | לעיתים שטחית אך לא מאומצת | נשמת (היפרוונטילציה) | תקינה |
| לב וכלי דם | דופק מהיר וחלש, דופק מרכזי חלש או לא נמוש, הפרעות קצב, תת-ל"ד | דופק איטי והולם, דופק מרכזי חזק, לעיתים תת-ל"ד | דופק סדיר ומהיר | תקינה |
| אחר | שינוי הכרה פתאומי או בלבול, שלשול, בחילה והקאה, אי שליטה על סוגרים; חרדה. | חולשה, חרדה סחרחורת, "שחור בעיניים", אבדן הכרה | ללא |
עזרה ראשונה
כל עובדי הבריאות העוסקים במתן חיסונים נדרשים ליכולת אבחון וטיפול ראשוני באנפילקסיס. הטיפול חייב להיות מהיר, כיוון שלעתים קרובות הדקות הראשונות הן המכריעות לגבי מהלך האירוע והתוצאה הקלינית.
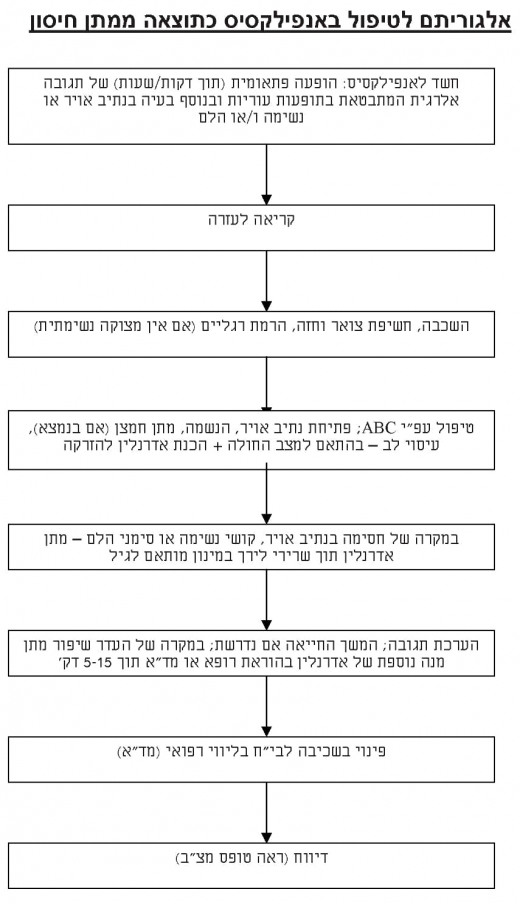
להלן הנחיות לעזרה ראשונה אשר אחות/רופא צריכים להיות מוכנים להושיט בטיפת חלב או בכל מרפאה או מוסד (לרבות בתי ספר) בהם ניתן החיסון (ראו תרשים):
- קריאה לעזרה: הזעקת מטפל בכיר (רופא / פראמדיק) ואמצעי תחבורה מתאים למקום האירוע לצורך פינוי בשכיבה לבית חולים בליווי רפואי. במרבית המקרים הגורם המפנה יהיה מד"א.
- הערכת סימני אנפילקסיס והשכבת המטופל על גבו והרמת הרגליים (אלא אם יש קושי נשימה).
- שחרור איזור הצואר והחזה מבגדים.
- הערכה של נתיב האוויר והנשימה: במקרה של קושי בנשימה פתיחת נתיב אויר בהתאם לגיל המטופל (רצוי באמצעות מנתב אויר); במקרה של הפסקת נשימה מתן הנשמה בהתאם לציוד הקיים ומיומנות המטפל.
- מתן חמצן במסיכה וחיבור למוניטור אם זמינים.
- הערכה של לב וכלי דם - במידה ואין דופק להתחיל עיסוי לב במקביל להנשמה (רצוי תוך שימוש במסכת פה-אף) עפ"י פרוטוקולים מקובלים של החייאה בסיסית.
- בכל מקרה של סימנים קליניים המעידים על חסימת דרכי האוויר או הלם אנפילקטי יש להזריק מוקדם ככל האפשר אדרנלין (epinephrine) בתמיסה בריכוז 1:1000 (1 מ"ג למ"ל) בהזרקה לתוך השריר בקדמת הירך לגפה שלא ניתן בה החיסון[3] , לפי המינונים הבאים:
- גיל 1> שנים : 0.1 מ"ל
- גיל 1-4 שנים : 0.2 מ"ל
- גיל 5-9 שנים : 0.3 מ"ל
- גיל 10-12 שנים : 0.4 מ"ל
- גיל 13 שנים ומעלה : 0.5 מ"ל
- מינון עפ"י משקל בילדים עד גיל 10 - 0.01 מ"ג לק"ג לתוך השריר (עד מינון מירבי של 0.3 מ"ג)
- אין להזריק אדרנלין בדרך תת-עורית לשם טיפול באנפילקסיס.
- אדרנלין תוך-ורידי יינתן אך ורק ע"י מטפל בכיר תחת ניטור ותוך שימוש בתמיסה מדוללת 1:10,000.
- ככלל ישנה עדיפות למתן אדרנלין ע"י הצוות הרפואי באתר החיסון. ניתן לשקול שימוש במזרק אדרנלין אוטומטי (אפי-פן, 0.3 מ"ג למבוגר ו- 0.15 מ"ג לילד) אם קיים בנמצא כאשר אין אפשרות לתת אדרנלין בדרך המקובלת בטווח זמן מיידי.
- יש להעריך את מצב המטופל לאחר ההזרקה ולהמשיך בפעולות מצילות חיים.
- אם אין שיפור בקושי הנשימה או לחץ הדם, ניתן לחזור (בהוראת רופא או גורם מוסמך כגון מוקד מד"א) על המנה של אדרנלין לאחר 5-15 דקות.
- כאשר הדבר אפשרי וקיים צוות וציוד מתאימים יש לשאוף למתן נוזלים תוך-ורידי בעירוי (בולוס של תמיסה איזוטונית - 1 ליטר למבוגר או 20 מ"ל לק"ג לילד) ולטיפול המשכי בתכשירים נוגדי אלרגיה (אנטיהיסטמינים - חוסמי קולטנים H1 ו- H2), קורטיקוסטרואידים והשאפת בטא-2 אגוניסטים ע"י מטפל שהוסמך לכך בהתאם לפרוטוקולים המקובלים.
- לאור הסיכון של הישנות אנפילקסיס תוך דקות או שעות (תגובה בי-פאזית), יש לפנות כל מקרה של אנפילקסיס לביה"ח בשכיבה ובליווי מטפל בכיר (אם ניתן) גם אם ישנה תגובה טובה לטיפול.
- במקרים של תגובה אלרגית מיידית שאינה אנפילקסיס (קרי בנוכחות אורטיקריה או אנגיואדמה ללא קושי נשימה או הלם) לא נדרש טיפול מיידי באדרנלין . בהעדר רופא, אחות תזעיק עזרה רפואית, תכין אדרנלין להזרקה למקרה של החמרה ותשגיח על המטופל עד בדיקה וטיפול ע"י רופא.
- יש לוודא העברת כל הפרטים על המקרה והטיפול שניתן לדרג הטיפול הבא, תוך שימוש בטופס המצ"ב.
- יש לסכם את פרטי המקרה (שם המטפל, שם המטופל, מקום החיסון, סוג חיסון ואצווה, תאריך ושעה, תיאור קליני של האירוע כולל תופעות וטיפול שניתן) ולהעביר ללשכת הבריאות המחוזית או הנפתית ללא דיחוי ולביה"ח אליו פונה המטופל.
אמצעי זהירות ומניעה
- יש לחסן רק במוסד בו תהיה אפשרות להגיש עזרה ראשונה במקרה של הופעת אנפילקסיס (מבחינת כוח אדם, ציוד וחומרים).
- יש לוודא קיום ערכה מתאימה לטיפול מיידי באנפילקסיס כולל
- 2 אמפולות אדרנלין בריכוז 1 מ"ג/ מ"ל בתוקף ,
- 2 מזרקים בנפח של 1.0 מ"ל או 2.0 מ"ל ומחטים להזרקה בהתאם לגיל המחוסנים.
- אחרי מתן חיסונים, יש להשאיר כל מקבל חיסון בשכיבה או בישיבה במרפאה או בתחנה למשך 15 דקות לפחות.
- לפני מתן החיסון יש לברר אם למועמד לחיסון יש תולדות של רגישות אלרגית בעבר, לאילו חומרים ומה טיב הרגישות לרבות עם הרופא המטפל. יש להתייעץ עם רופא בלשכת הבריאות אשר יחליט בנוגע למתן חיסונים במקרים עם סיפור של רגישות-יתר.
- יש לבדוק את המידע על מרכיבי התרכיב, מידע הרשום בעלון/בתווית המלווה את אריזת התרכיב, כדי להימנע ממתן חיסון לבני-אדם הידועים כרגישים למרכיבי התרכיב, על פי הנחיות תדריך החיסונים.
- במקרה של תגובה אלרגית אנפילקטית אחרי מתן חיסון בתרכיב מסוים, יש להימנע מלחזור ולחסן באותו התרכיב. אם ידוע המרכיב אשר גרם לתגובה, יש להימנע מלחזור ולחסן בתרכיבים אחרים המכילים את אותם המרכיבים או חלקם.
- כשיש לחסן אדם עם תולדות של רגישות-יתר מסוג מיידי אך לא אנפילקטי לאחד ממרכיבי התרכיב, יש לחסנו תחת השגחה של רופא במתקן רפואי בו ניתן לתת טיפול מתאים לתגובות אלרגיות לרבות אנאפילקסיס, באם יידרש . מומלץ על מתן פרה-מדיקציה לפני החיסון לפי הוראת רופא. לאחר החיסון מומלץ על השגחה של 30 דקות.
טופס למטופל המפונה לבית חולים עקב אנפילקסיס לאחר קבלת חיסון
פרטים אישיים
שם משפחה
שם פרטי
מס' ת.ז.
תאריך לידה
כתובת
קופת חולים
שם רופא מטפל
חיסון
תאריך
זמן (שעה + דקות)
| מס' | סוג | שם | שם | מס' | מס' המנה בסידרה | דרך מתן התרכיב | מקום ההזרקה | ||||||||
| התרכיב | התרכיב | היצרן | האצווה | 1 | 2 | 3 | 4 | IM | SC | PO | אחר | ירך | זרוע | אחר (פרט) | |
| 1 | |||||||||||||||
| 2 | |||||||||||||||
| 3 | |||||||||||||||
| 4 | |||||||||||||||
שם המוסד בו ניתן החיסון
טלפון
שם מבצע החיסון
תיאור תופעת הלוואי (תסמין וזמן הופעה)
תסמין: ____________________________ זמן הופעה: __:__
תסמין: ____________________________ זמן הופעה: __:__
תסמין: ____________________________ זמן הופעה: __:__
תסמין: ____________________________ זמן הופעה: __:__
סימנים חיוניים
לחץ דם: _______ זמן הבדיקה: __:__
דופק: _______ זמן הבדיקה: __:__
טיפול (סוג וזמן המתן)
טיפול: _____________________________________ זמן : __:__
טיפול: _____________________________________ זמן : __:__
שם בית החולים אליו מופנה המטופל
שעת פינוי: __:__
הערות
שם
תפקיד
מס' טלפון
הערות שוליים
- ↑ תגובה אנפילקסואידית היא תגובה זהה לחלוטין מבחינה תסמינית לאנפילקסיס, אולם לא ניתן לזהות גורם אלרגני והיא מתרחשת קרוב לוודאי כתוצאה מגורם כימי או רעלן המצוי בחיסון. הטיפול בשלב החד זהה.
- ↑ יש להבדיל בין תופעה של עצירת נשימה בילדים קטנים (breath holding spells) לבין אנפילקסיס. תגובת חרדה שכיחה יותר במתבגרים ומבוגרים צעירים.
- ↑ במקרה בו לא ניתן להזריק לירך (חיסון ניתן לשתי הגפיים או חסר גפה) מקום ההזרקה המומלץ הוא שריר הדלטואיד.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק