אכלזיה - Achalasia
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הוושט | |
אכלזיה (Achalasia) מאופיינת בחוסר הרפיית הוושט הרחיקני בזמן מעבר גל הניע (פריסטלטיקה - Peristalsis) בוושט, ועקב כך נגרמת דיספגיה (קושי בבליעה - Dysphagia). כאמור, הסוגר התחתון מתכווץ או נותר מכווץ כאשר מתחיל גל הניע. כאשר מגיע הגל לסוגר התחתון, הוא מתרפה, והמזון יכול לעבור דרכו. בחולים הלוקים באכלזיה הסוגר התחתון נותר מכווץ כאשר גל הניע מגיע אליו, ולכן נוצרות חסימה מכנית בוושט התחתון ודיספגיה. האכלזיה היא מחלה נדירה יחסית (0.6:100,000) השכיחה ביותר בעשור השלישי עד העשור החמישי לחיים, בגברים ובנשים במידה שווה.
אטיולוגיה
האטיולוגיה אינה ידועה. מבחינה פתולוגית מבחינים בניוון או בהיעלמות של גנגליונים במקלעת העצבים על-שם אאורבך (Auerbach's plexus) בדופן הוושט. נהוג לחלק את הסיבות לחוסר רפיון הוושט לראשוניות ולמשניות. אכלזיה ראשונית היא זו שסיבתה אינה ידועה, ואילו המשניות נובעות חלקית מפגיעה בגרעיני הוואגוס. במחלת צ'אגאס (Chagas disease), הנגרמת על-ידי Trypanosoma cruzi, תימצא תמונה קלינית דומה, הנובעת מהרס ראשוני של המקלעת על-שם אאורבך.
תסמינים קליניים
- דיספגיה: בהתחלה הדיספגיה היא לסירוגין ולאחר מכן קבועה. קשה יותר לבלוע מזון קר מאשר מזון חם. לפעמים המעבר של מזון מוצק קל יותר מאשר מעבר של נוזל.
- כאבים: אינם שכיחים, ואם הם מופיעים, הרי זה בתחילת המחלה, לפני שהוושט מתרחב.
- רגורגיטציות (חזרת תוכן קיבה ללוע): שכיחות בעיקר בלילה, והן עלולות לגרום לדלקת ריאות עקב שיאוף (Aspiration).
בחולים אלה קיימת נטייה לפתח שאתות ממאירות בוושט.
אבחנה
האבחנה נעשית בעזרת:
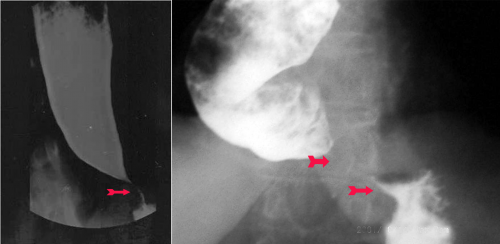
- צילום הוושט לאחר בליעת בריום, או CT בטן עם חומר ניגוד המראה האופייני הוא של משפך ומדיאסטינום רחב. התמונה הרנטגנית האופיינית של משפך נוצרת עקב חסימה באזור הקרדיה, הגורמת להתרחבות הוושט מעליה ואילו האזור החסום הוא צר ונראה לעתים כספירלה.
- בגסטרוסקופיה (תצפית קיבה) ניתן לראות התרחבות בחלק הקריבני של הוושט והיצרות רחיקנית, שלעתים קשה לעבור אותה באמצעות האזופאגוסקופ
- בבדיקת תנועתיות הוושט (מנומטריה) ניתן לראות עלייה קלה של הלחץ בוושט העליון, המבטאת את התרחבות הוושט וחוסר הניע בו. ניסיון לבלוע מעלה את הלחץ לכל אורך הוושט בו-זמנית, ואילו הסוגר התחתון אינו מורפה ואינו מגיב לגסטרין. יש תת-קבוצה שבה כתגובה לבליעה נגרמת התכווצות קשה של כל הוושט (Vigorous achalasia). הלחץ בסוגר התחתון בזמן מנוחה יכול להיות אף כפול מהתקין
טיפול
יש להסיר את החסימה הרחיקנית בוושט. מכיוון שתרופות המרפות את הסוגר התחתון או דיאטה, אינן מסוגלות לעשות זאת בצורה יעילה, הרי הרחבת הוושט או ניתוח הם הטיפול המומלץ. ההרחבות יכולות להיות בלחץ מים (הידרוסטטיות), לחץ אוויר (פנאומטיות) או מכניות. טיפול חדש יחסית הוא הזרקת רעלן הבוטוליניום הגורם להרפיית הסוגר התחתון. ההשפעה היא בעיקר לטווח קצר, לטווח הארוך התוצאות מאכזבות.
טיפול ניתוחי
מומלץ להתחיל את הטיפול בהרחבות ורק לאחר מכן, במקרה של כישלון הטיפול השמרני, לנתח. הרחבות בילדים כרוכות בתוצאות לא-טובות, וסכנת הפרפורציה בהם גבוהה. לכן נוטים לנתחם מוקדם יותר. בחולים בעלי ושט מורחב מאוד ומפותל, או בחולים הלוקים באכלזיה, המגיבים בהתכווצות חזקה לבליעה, יש הוריית נגד לשימוש בהרחבות, ועל כן יש לנתחם.
חולים במחלות נלוות הדורשות טיפול כירורגי כגון מחלה סעיפית או בקע סרעפתי, יש לנתח באופן ראשוני, בלא ניסיונות הרחבה.
הטיפול הניתוחי מבוסס על חיתוך (Myotomy) או מעקף. מעקפים של אזור החסימה אינם משיגים תוצאות טובות, בעיקר עקב דלקת ושט (אזופאגיטיס) קשה (עקב רפלוקס), המופיעה לאחר ניתוחים אלה.
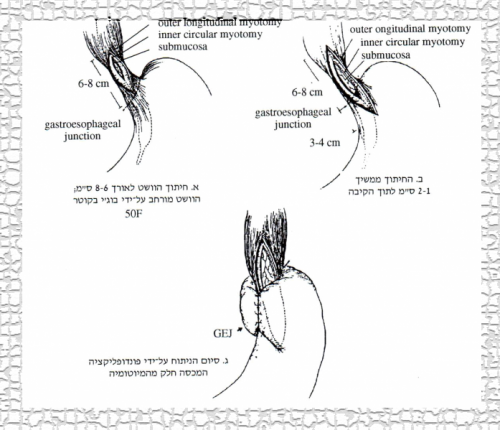
הגישה הניתוחית המקובלת ביותר היא כריתת שריר בוושט ובקרדיה (אזופאגו-קרדיומיוטומיה - Esophago-cardiomyotomy) - הניתוח על-שם Heller. ניתוח זה מתבצע דרך תורקוטומיה (פתיחת בית חזה) שמאלית, חשיפת הוושט והקרדיה וחיתוך שרירי דופן הוושט בחתך אחד לכל עוביים, החל מהקרדיה, 2-1 ס"מ על הקיבה, ועד מעל להיצרות (8-6 ס"מ) (איור 10.1 א-ב). בגמר הניתוח הרירית נראית שלמה ובולטת דרך החתך בוושט. כדי למנוע היווצרות של בקע סרעפתי יש להימנע מפגיעה במבנים בתוך ההיאטוס בזמן החיתוך. אין כל צורך לבצע ואגוטומיה (כריתת עצבי התועה) ופילורופלסטיקה במקרים אלה. להפך, יש לשמר את עצבי התועה. יש הממליצים לבצע פונדופליקציה לאחר מיוטומיה כדי למנוע רפלקס של חומצה לוושט ואזופאגיטיס (איור 10.1 ג).
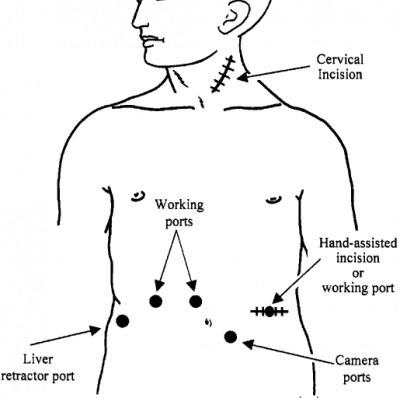
גישה ניתוחית שהפכה למקובלת כיום היא הגישה הלפרוסקופית (דרך הבטן) או תורקוסקופית (דרך החזה). בשיטה זו מוחדרים מחדרים (טרוקרים) לבית החזה או לבטן. דרך אחד מהם מוכנסת מצלמת וידאו עם מקור אור המאפשרים להראות על מרקע הטלוויזיה את הנעשה בתוך הבטן או החזה. דרך המחדרים האחרים (לרוב 2 או 3) מוכנסים מכשירי העבודה בעזרתם מבצעים את המיוטומיה. כדי לוודא שלא פוגעים ברירית אפשר לעקוב אחר החתך על-ידי אזופגוסקופיה. יתרונותיה של שיטה זו הם: פחות כאבים לאחר הניתוח. שיקום מהיר יותר לאחר הניתוח ושחרור מוקדם יותר מבית החולים. התוצאות הניתוחיות לטווח ארוך זהות לאלה של הניתוחים הפתוחים. הסיבוכים שלאחר הניתוח דומים. יש לציין שבשנים האחרון השיטה הלפרוסקופית מועדפת על-ידי המנתחים על פני הגישה הטורקוסקופית עקב הגישה הנוחה יותר ומיעוט הסיבוכים.
הסיבוכים השכיחים לאחר ניתוחים אלה הם:
- תמותה סב-ניתוחית - נמוכה מ-0.2% - 0.5% בסדרות שונות.
- התנקבות הוושט - נגרמת עקב פגיעה ברירית, בלי שהמנתח ייתן את דעתו לכך בזמן הניתוח, או עקב הפרדה נרחבת מדי של השרירים מהרירית ופגיעה באספקת הדם לרירית
- כריתת שריר (מיוטומיה) המתארכת לתוך הקיבה כרוכה באזופאגיטיס עקב זרם חוזר של תוכן הקיבה. סיבוך זה מתואר ב-2%-1% מהמנותחים
פרוגנוזה
להרחבות תוצאות טובות. 65% מהחולים מדווחים על הקלה בתסמינים הקליניים לאורך שנים, ואולם שיעור הסיבוכים (הכולל התנקבויות ב-2%) גבוה.
התוצאות הניתוחיות אינן אחידות בכל המרכזים. שיעור ההצלחות המקובל הוא 85%. ב-6% מהמנותחים יידרש תיקון חוזר של האכלזיה.
ראו גם
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן - מומחה בכירורגיה, מנהל היחידה לבריאות השד מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק