מלנומה של קצות הגפיים ומלנומה של ריריות - Melanoma of the extremities and melanoma of mucous membranes
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| מלנומה של קצות הגפיים ומלנומה של ריריות | ||
|---|---|---|
| ' | ||
| ||
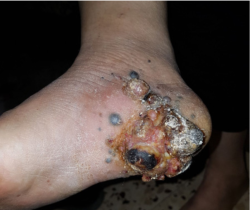
מלנומה אקראלית בקרסול
| ||
| יוצר הערך | ד"ר שרון מרימס, ד"ר מרדכי אבנר | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – מלנומה
מלנומה של קצות הגפיים (מלנומה אקראלית) ומלנומה מוקוזלית (מלנומה של הריריות) הן שני סוגי מלנומה נדירים אך אלימים במיוחד, שהמודעות אליהם נמוכה יחסית. במאמר זה נסקור את האפידמיולוגיה, הגנטיקה ודרכי הטיפול המקובלות בגידולים אלו.
מלנומה אקראלית Acral Lentiginous Melanoma
אפידמיולוגיה
מלנומה אקראלית היא מלנומה נדירה המופיעה בכפות הידיים והרגליים ומהווה רק 6-4% מהמלנומות באנשים בהירי עור. מלנומה אקראלית היא המלנומה העורית השכיחה ביותר במטופלים בעלי צבע עור כהה, ומהווה כ-75-60% ממקרי המלנומה העורית בקרב שחורים. הפרוגנוזה נוטה להיות גרועה יותר בעיקר בשל אבחון מאוחר עקב מיקום נדיר ולעיתים מוסתר של המלנומה. שיעור ההישרדות החציוני לחמש שנים בחולים עם מלנומה אקראלית הוא 80% לעומת 91% בחולים בכלל המלנומות העוריות[1]. גורמי סיכון כוללים היסטוריה משפחתית של מלנומה, אך לא קרינה על- סגולה, שהינה גורם הסיכון השכיח במלנומה עורית[2].
מלנומה אקראלית מתבטאת ככתם או בליטה פיגמנטרית בלתי סדירה בעור הידיים או הרגליים. קיימת שכיחות גבוהה יחסית של נגעים אמלנוטיים (חסרי פיגמנט), דבר המקשה את האבחנה. בשל מיקום הנגעים, המלנומה מאובחנת לעיתים בטעות כפציעה בעקבות טראומה, יבלות פלנטריות או המטומות[3]. מלנומות המופיעות תחת הציפורן קשות במיוחד לאבחון. לעיתים קרובות נגעים אלו מופיעים כפס כהה לאורך הציפורן, אך קיים קושי להבחין בעין בלתי מיומנת בין מלנומות ובין המטומה באזור זה, ובכל מקרה של חשד יש להפנות לבדיקת רופא עור.
בדיקות גנטיות
מוטציות בקודון V600E נדירות במלנומה אקראלית ומופיעות בכ-17% מהמקרים בלבד. למרות השכיחות הנמוכה יחסית למלנומה עורית, אפשרות הטיפול המכוונן (ממוקד מטרה) בקבוצת חולים זו מחייבת בדיקת מוטציה בכל החולים להם מלנומה אקראלית גרורתית. מוטציות ב-NRAS מדווחים בכ-15% מהמקרים. בניגוד לסוגי מלנומה אחרים, במלנומה אקראלית מדווחות מוטציות ואמפליפיקציות בגן ל-KIT בשיעור גבוה יחסית של כ-40-15%. לעיתים נדירות מתאפשר טיפול מכוונן ב-Imatinib (גליבק)[4][5].
טיפול
בדומה למלנומות אחרות של העור, הטיפול במלנומה אקראלית נקבע על פי עומק החדירה של הגידול (דירוג ע"ש ברסלאו) ובהתאם להתפשטות המחלה לקשריות לימפה אזוריות או לאיברים מרוחקים. הטיפול הראשוני הוא טיפול כירורגי להסרת הגידול. בחלק גדול מהמקרים זהו הטיפול היחיד הנדרש. במחלה מפושטת אזורית ובמחלה גרורתית אפשרויות הטיפול כוללות טיפול אימונותרפי וטיפול מכוונן בחולים עם מוטציה ב-BRAF. מחקר פאזה שנייה הראה שיעור תגובה של 16% בחולי מלנומה אקראלית או מוקוזלית עם מוטציה או אמפליפיקציה ב-KIT[6].
מלנומה של ריריות - mucosal melanoma
אפידמיולוגיה
מלנומה של ריריות היא מחלה נדירה, המהווה כ-1.4% מכלל המלנומות. במהלך שנות ה-90 נצפתה עלייה הדרגתית בשכיחות הופעת מלנומה של העור, בעוד שיעור היארעות מלנומה של הריריות נותר יציב במהלך השנים. מלנומה של ריריות יכולה להתפתח בריריות שונות בגוף, כולל רירית מערכת הנשימה, מערכת העיכול ומערכת השתן, אך שכיחה במיוחד בשלושה אתרים: חלל הפה, האף והסינוסים (55% ממלנומה של הריריות); אזור פי הטבעת והרקטום (24% מהמקרים) והגניטליה הנקבית (18% מהמקרים). ברוב המוחלט של המקרים, גידולים אלו מופיעים ברקמות ממקור אקטודרמלי, והופעתם נדירה ביותר ברקמות אנדודרמליות.
בניגוד למלנומה עורית, בה ידועים גורמי סיכון מובהקים להופעת המחלה, כגון קרינה על-סגולה, למלנומה של הריריות לא זוהו גורמי סיכון. לא נמצא קשר לנטייה משפחתית למלנומה או לריבוי שומות. ישנה שכיחות גבוהה מעט יותר בנשים, בעיקר בשל מקרי המלנומה המערבים את הגניטליה הנקבית.
האבחנה של מלנומה של הריריות נוטה להיות מאוחרת יחסית, בשל אופיים הנסתר של אתרי המחלה האופייניים, ריבוי המקרים של מלנומה ללא מלנין (amelanotic melanoma) ואופי התפשטות המחלה הנוטה להיות רב-מוקדית (field disease). הפרוגנוזה גרועה משמעותית בהשוואה למלנומה עורית. האבחנה היא בדרך כלל כבר עם מחלה מקומית מפושטת או מחלה גרורתית, ושיעור ההישרדות לחמש שנים בסדרות השונות עומד על כ-15%. בסדרה של למעלה מ-700 חולי מלנומה של ריריות הודגם כי הפרוגנוזה אינה מושפעת מהמקור האנטומי למחלה, ונתוני הישרדות לשנה עמדו על 88%, 83% ו-86% למלנומה מרירית הלוע האפי (הנזופרינקס) והפה, ממערכת העיכול ומרירית גינקולוגית, בהתאמה. שיעור ההישרדות הוא כ-20% ל-5 שנים בכל אתרי המחלה הראשונית[7].
בדיקות גנטיות
מוטציות בקודון V600E בגן BRAF - בניגוד למלנומה עורית בה השכיחות למוטציה בגן BRAF מגיע לכ-50% מהמקרים, במלנומה של ריריות השכיחות של הופעת מוטציה זו נמוכה מאוד ומופיעה ב-15-3% מהמקרים בלבד [7[. למרות השכיחות הנמוכה של הופעת מוטציות בגן BRAF, ישנה חשיבות עצומה לביצוע בדיקת נוכחות המוטציה בחולים אלו, מכיוון שכמו במלנומה עורית, גם כאן ניתן לטפל בגידולים בעלי מוטציה ב-BRAF באמצע טיפול מכוונן, הכולל מעכבי BRAF ו-mitogen-activated protein kinase( MEK kinase(. מוטציות ב-tyrosine-protein - KIT kinase Kit - שיעור השינויים הגנטיים ב-KIT בחולים עם מלנומה של ריריות הינו כ--17 7% מהחולים ]8[. מדובר בקבוצת שינויים הטרוגניים, הכוללת מוטציות ואמפליפיקציות. הרלוונטיות הקלינית למוטציות השונות עדיין איננה מובנת באופן מלא. לעיתים נמצאת
מוטציה ב-KIT הרלוונטית לטיפולים קיימים, כגון אימטיניב, ולכן, כמו בגידולי מלנומה אקראלית, ישנה חשיבות רבה לזיהוי המוטציה בחולי מלנומה של הריריות ]10,9[.
ביבליוגרפיה
- ↑ Bradford PT, Goldstein AM, McMaster ML, et al. Acral lentiginous melanoma: incidence and survival patterns in the United States, 1986-2005. Arch Dermatol. 2009 Apr;145(4):427-34.
- ↑ Piliang MP. Acral lentiginous melanoma. Clin Lab Med. 2011 Jun;31(2):281-8.
- ↑ Soon SL, Solomon AR Jr, Papadopoulos D, et al. Acral lentiginous melanoma mimicking benign disease: the Emory experience. J Am Acad Dermatol. 2003 Feb;48(2):183-8.
- ↑ Bastian BC. The molecular pathology of melanoma: an integrated taxonomy of melanocytic neoplasia. Annu Rev Pathol. 2014;9:239-71.
- ↑ או תרופות המכילות חומר פעיל דומה, בעלות שמות מסחריים אחרים.
- ↑ Carvajal RD, Antonescu CR, Wolchok JD, et al. KIT as a therapeutic target in metastatic melanoma. JAMA. 2011 Jun 8;305(22):2327-34.
- ↑ Lian B, Cui CL, Zhou L, et al. The natural history and patterns of metastases from mucosal melanoma: an analysis of 706 prospectively-followed patients. Ann Oncol. 2017 Apr 1;28(4):868-73.
המידע שבדף זה נכתב על ידי ד"ר שרון מרימס, ד"ר מרדכי אבנר - מכון שרת לאונקולוגיה, המרכז הרפואי הדסה עין כרם, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק