בדיקת מחלות אגירה ליזוזומליות - Lysosomal storage diseases
| מדריך בדיקות מעבדה | |
| בדיקת מחלות אגירה ליזוזומליות | |
|---|---|
| Lysosomal storage diseases | |
| שמות אחרים | אבחון מפגעי אגירה ליזוזומליים, LSDs |
| מעבדה | גנטיקה, כימיה בדם |
| תחום | אבחון מחלות ומפגעים מטבוליים-גנטיים. |
| טווח ערכים תקין | β-גלוקוזידאז - שווה או גבוה מ-3.53 ננומול/לשעה/למיליגרם חלבון.
Acid sphingomyelinase - שווה או גבוה מ-0.32 ננומול/לשעה/למיליגרם חלבון. Acid α-glucosidase שווה או גבוה מ-5.0 ננומול/לשעה/למיליגרם חלבון. Galactocerebrosidase - שווה או גבוה מ-1.88 ננומול/לשעה/ למיליגרם חלבון. α-galactosidase - שווה או גבוה מ-10.32 ננומול/לשעה/למיליגרם חלבון. L-iduronidase-α שווה או גבוה מ-2.06 ננומול/לשעה/למיליגרם חלבון. |
| יוצר הערך | פרופ' בן-עמי סלע |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – מחלות אגירה
מטרת הבדיקה
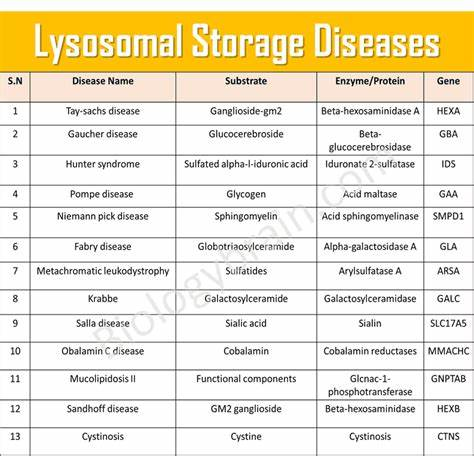
אבחון של מפגעי אגירה ליזוזומליים כגון מחלת אנדרסון-פברי (בזכרים בלבד), ומחלת גושה, מחלת Krabbe, מוקופוליסכרידוזות (או MPS1), מחלת Niemann-Pick לשני סוגיה, ומחלת פומפה.
קלסיפיקציה סטנדרטית
מחלות אגירה ליזוזומליות מסווגות על ידי האופי של החומר הנאגר.
- מחלות אגירה של ליפידים: Gangliosidosis כגון מחלת Tay-Sachs שהיא תת-קבוצה של ספינגוליפידים.
- Sphingolipidoses כגון מחלת Gaucher ומחלת Niemann-Pick.
- Leukodistrophies. Mucopolysaccaridoses כגון מחלת Hurler או תסמונת Hunter.
- מפגעי אגירה של Glycoprotein
מחלת אגירה של גליקוגן type II כגון מחלת Pompe, היא גם כן פגם במטבוליזם הליזוזמלי (Scheinfeld וחב' משנת 2008). ציסטינוזיס היא מחלת אגירה ליזוזומלית המאופיינת על ידי אגירה של חומצת האמינו ציסטין.
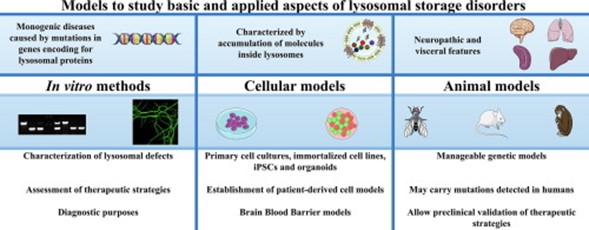
Lysosomal storage diseases (להלן LSDs) היא קבוצה של למעלה מ-70 מפגעים מטבוליים נדירים העוברים בתורשה, ונובעים מפגמים בתפקוד ליזוזומלי (Platt וחב' ב-Nature Reviews Disease Primers משנת 2018, ו-Winchester וחב' ב-Biochem Soc Trans משנת 2000). ליזוזומים הם מצבורי אנזימים בתוך תאים, המעכלים מולקולות גדולות ומעבירים את תוצרי הביקוע לחלקי תא אחרים לצורך של מיחזור. התהליך דורש מספר אנזימים קריטיים, כאשר במקרה של פגם באחד מאנזימים אלה, יש הצטברות של המולקולות הגדולות בתא, וגורמים למותו (Reece ו-Campbell ב-Biology משנת 2002). LSDs נגרמים על ידי פגיעה בתפקוד ליזוזומלי בדרך כלל כתוצאה מחסר של אנזים בודד הנדרש למטבוליזם של ליפידים, גליקופרוטאינים או מוקופוליסכרידים. באופן פרטני, LSDs מתרחשים בתדירות של פחות מ-1 ל-100,000, אך כקבוצה ההתרחשות שלהם היא 1 ל-5,000 עד 10,000 (Meikle וחב' ב-JAMA משנת 1999, ו-Fuller וחב' ב-PharmaGenesis משנת 2006). רוב המפגעים הם אוטוזומליים-רצסיבים כגון מחלת Niemann-Pick, אך מיעוטם מועברים רצסיבית x-linked כמו מחלת Fabry או תסמונת Hunter (MPS II). הליזוזום נחשב למרכז המיחזור של התא שכן הוא מעבד חומר בלתי רצוי למולקולות שהתא עושה בהן שימוש. מחלות אגירה ליזוזומליות פוגעות בעיקר בילדים וגורמת למותם בגיל צעיר, לעיתים אף בגיל מספר חודשים.
סימנים ותסמינים
התסמינים של מחלות אגירה ליזוזומליות משתנים בהתאם למפגע הספציפי, וכן בהתאם לגיל, מפגעי תנועה, פירכוסים, שיטיון, חרשות, ו/או עיוורון. חלק מאלה עם מחלות אגירה אלו הם בעלי כבד או טחול מוגדלים, בעיות ריאתיות או לבביות, ועצמות הגדלות באופן לא נורמלי.
אבחון
רוב המטופלים עוברים סקירה התחלתית של האנזימים, שזו הדרך היעילה ביותר להגיע לאבחון דפיניטיבי (Navarrete-Martínez וחב' ב-Mol Genet Metab משנת 2017).
טיפול
אין תרופה הידועה למחלות אלה, והטיפול הוא לרוב סימפטומטי, אף על פי שהשתלת מח עצם והחדרת האנזים החסר נוסו בהצלחה מסוימת (Clarke ו-Iwanochko ב-Mol Neurobiol משנת 2995, ו-Bruni וחב' ב-Acta Myol משנת 2007). החדרת האנזים החסר מפחיתה את התסמינים ומונעת נזק מתמשך בגוף. בנוסף, השתלה של דם טבורי מבוצעת במרכזים רפואיים מיומנים לגבי כמה ממחלות אלו. יתרה מכך, תרפיה על ידי chaperone, שהיא טכניקה המייצבת אנזימים פגומים, נבחנת לגבי מספר מפגעים כאלה (Nagree וחב' ב-Expert Opinion on Biological Therapy משנת 2017, ו-Ponder ו-Haskins ב־Expert Opin Biol Ther משנת 2007). Ambroxol נמצא מגביר את הפעילות של glucocerebrosidase ליזוזומלי, באופן שהוא עשוי לסייע במחלת Gaucher ובמחלת פרקינסון (McNeillim וחב' ב-Brain משנת 2014, ו-Albin ו-Dauer באותו כתב-עת מאותה שנה). Ambroxol מעודד את הפרשת הליזוזומים מהתאים על ידי השריית הפרשת סידן התלויה ב-pH ממאגרי סידן חומציים (Fois וחב' ב-Cell Calcium משנת 2015).
מחלת גושה
מדובר במחלת אגירה ליזוזומלית אוטוזומלית-רצסיבית הנגרמת בחסר של האנזים ACID ΒETA-GLUCOSIDASE (או GLUCOCERROSIDASE) כתוצאה מווריאנטים בגן GBA. אנזים זה אחראי לביקוע ליזוזומלי של GLUCOSYLCERAMIDE ושל GLUCOPSYCHOSINE (או GLUCOSYLSPHINGOSINE). חסר האנזים מביא להצטברות של גלוקוצרברוזידים בליזוזום, הפוגעת בתפקוד האיבר. תאי GAUCHER נמצאים בטחול, במח העצם, בריאות, בכבד ובבלוטות הלימפה, מאפיינות את המחלה, המופיעה בשלושה סוגים, שכולם מאופיינים על ידי הגדלה של הכבד ושל הטחול, כמו גם אנומליות המטולוגיות. TYPE 1 של המחלה הוא השכיח ביותר ומייצג למעלה מ-90% מהמקרים. סוג זה מאופיין על ידי מחלת עצם, הגדלת הטחול והכבד, אנמיה ותרומבוציטופניה, פגיעה בקואגולציה, מחלת ריאות, אך ללא מעורבות של מערכת העצבים המרכזית. סוגים 2 ו-3 של מחלת GAUCHER מאופיינים על ידי נוכחות של מחלה נוירולוגית ראשונית. בנוסף, TYPE 2 מאופיינת על ידי התפתחות מוגבלת של מגבלות פסיכו-מוטוריות, כבד וטחול מוגדלים הגורמים למוות בין הגילים 2–4 שנים. TYPE 3 של המחלה מופיע לפני גיל שנתיים, אך התקדמות המחלה אינה מהירה כל כך, והלקים בסוג זה יכולים לחיות עד לעשורים השלישי והרביעי של החיים. טיפול מופיע רק בסוגים 1 ו-3 בצורת החדרת האנזים החסר, ותרפיה על ידי צמצום כמות המצע.
חסר של ספינגומיאלינאז
מחלה זו ידועה היסטורית כמחלת NIEMANN-PICK עם תת-סוגים A ו-B, נגרמת בחסר של SPHINGOMYELINASE, ומופיעה כמחלה נוירו-ויסצראלית חריפה, והצטברות של ספינגומיאלין וכולסטרול בכבד, בריאות, וברמה נמוכה יותר במוח. מחלה זו חריפה יותר מהמחלה הכרונית, ומאופיינת על ידי הופעה מוקדמת עם בעיות אכילה, דיסטרופיה, צהבת עיקשת, כבד וטחול מוגדלים, ניוון נוירולוגי חרשות ועיוורון, ומוות בגיל 3 שנים. התפקוד הנוירולוגי אינו נפגע. הצורה הכרונית שכיחה יותר מהצורה החריפה וההישרדות היא עד שנות הבגרות. אופייניים למחלה הם תאי קצף עם ליפידים, ובערך 50% מהמקרים מכילים נקודות בצבע אדום במקולה של העין. המטופלים מאופיינים על ידי רמה מוגברת של OXYSTEROL, של LYSO-SPHINGOMYELIN, של CHOLESTANE-3 BETA, של 5 ALPHA, 6 BETA-TRIOL ושל 7-KETOCHOLESTEROL.
מחלת POMPE
מחלה זו ידועה גם כ-GLYCOGEN STORAGE DISEASE TYPE II, היא מחלה אוטוזומלית-רצסיבית הנגרמת מחסר האנזים הליזוזומלי ACID ALPHA-GLUCOSIDASE בשל וריאנטים בגן GAA. השכיחות של מחלה זו 1 ל-40,000 לידות-חי. במחלה זו גליקוגן הנקלט בליזוזומים מצטבר, וגורם התנפחות של הליזוזום, נזק לתא, ופגיעה בתפקוד האיבר, מה שמתבטא בחולשת שרירים פרוגרסיבית, קרדיו-מיופתיה, ולבסוף מוות במהלך שנת החיים הראשונה. צורות המחלה בגיל הילדות ולאחר מכך, הם בעלות הישרדות ממושכת יותר. השלמת האנזים החסר זמינה, ואם היא מתחילה מוקדם ככל האפשר היא עשויה לשפר את הפרוגנוזה.
מחלת KRABBE
מחלה זו הידוע גם כ-GLOBOID CELL LEUKODYSTROPHY היא מפגע אוטוזומלי-רצסיבי הנגרם בחסר של האנזים GALACTOCEREBROSIDASE (להלן GALC) כתוצאה מווריאנטים בגן GALC, התומך בפירוק הליזוזומלי של PSYCHOSINE או GALACTOSYLSPHINGOSINE ועוד שלושה מצעים (GALACTOSYLCERAMIDE, LACTOSYLCERAMIDE ו-(LACTOSYLSPHINGOSINE. הצטברות מצעים אלה גורמת לדה-מיאלינציה חמורה ברחבי המוח ופגיעה עיקרית בחומר הלבן. המחלה מתגלה בגיל שבין 3–6 חודשים, עם הגברה של רגזנות ותגובה לגירויים. המוות מתרחש לרוב עד גיל שנתיים. הווריאנטים של גיל הנערות והבגרות מתקדמים לאט יותר והם שכיחים יותר מאשר הווריאנטים המופיעים בגיל הינקות. השתלה של תאי גזע המטופויאטיים, בייחוד אם היא מתבצעת בשבועות החיים הראשונים, נמצאו בעלות יתרונות בלתי אחידים. למרות הנדירות של המחלה, מספר תינוקות נמצאו עם חסר ב-SAPONIN שהוא ספינגוליפיד משפעל חלבון המסייע לאנזים GALACTOCEREBROSIDASE בפעילותו על המצע GALACTOSYLCERAMIDE.
מחלת FABRY
נגרמת על ידי וריאנטים בגן GLA, זו היא מחלה X-LINKED רצסיבית המתרחשת בשיעור של 1 ל-50,000 מטופלים זכרים. המחלה נגרמת מחסר של האנזים CERAMIDE TRIHEXOSIDASE (להלן GLA). חסר האנזים גורם להצטברות של גליקוספינגוליפידים בליזוזומים של רקמות היקפיות ובטניות. מטופלים עם פחות מ-1% פעילות של GLA, הם בעלי הצורה הקלאסית של מחלת FABRY. התסמינים עלולים להופיע בילדות ובהתבגרות והם כוללים: משברי כאב, חסר או הפחתה בהזעה, עכירות של הקרנית, ואנגיוקרטומות רבות. אי-ספיקת כליה המובילה למחלת כליות סופנית, מחלה לבבית או צרברו-וסקולרית בדרך כלל מופיעה בגיל הביניים. מטופלים זכרים עם פעילות האנזים GLA מעל 1% מהנורמה, מאופיינים על ידי צורה וריאנטית של המחלה בה התסמינים מופיעים בעשור החיים השלישי. המאפיין הדומיננטי ביותר של צורת מחלה זו היא אי-ספיקה כלייתית המביאה למחלה סופנית של הכליות. מטופלים עם הווריאנט הלבבי, הם לעיתים קרובות ללא תסמינים עד להופעת מחלת לב כגון קרדיו-מיופתיה או אי-ספיקה של המסתם המיטראלי בעשור החיים הרביעי.
MUCOPOLYSACCHARIDOSIS I
מחלה זו (להלן MPS I) היא מפגע אוטוזומלי-רצסיבי הנגרם כתוצאה מחסר או מרמה נמוכה של האנזים ALPHA-L-IDURONIDASE. המוקופוליסכרידוזות HEPARAN SULFATE ו־DERMATAN SULFATE יכולות להופיע במגוון רחב של פנוטיפים כגון תסמונת HURLER (להלן MPS III), תסמונת SCHEIE (להלן IS-MPS) ותסמונת Hurler-Scheie (להלן MPS IH/s). אין דרך להבדיל בין תסמונות אלו באופן ביוכימי. המאפיינים הקליניים והחומרה של התסמינים ב-MPS I מגוונים באופן ניכר. באופן כללי תסמינים אלה יכולים לכלול תווי פנים גסים, dysostosis multiplex ההולך ומתקדם (גמדות, בעיות בעיוותי גפיים), כבד וטחול מוגדלים, עכירות בקרנית, איבוד שמיעה, פגיעה אינטלקטואלית, קשיים בלימודים, ומחלת מסתמי לב. MPS-I נגרמת על ידי וריאנטים בגן IDUA, ושכיחותה בערך 1 ל-100,000 לידות-חי. חלופות הטיפול הן על ידי החדרת האנזים החסר או השתלת תאי-אב המטופויאטיים.
היסטוריה
מחלת Tay-Sachs הייתה הראשונה בין המפגעים האמורים שתוארה בשנת 1881, מלווה על ידי מחלת Gaucher שתוארה בשנת 1882. בשנות 1950 המאוחרות ובשנות 1960 המוקדמות, de Duve וחב' תוך שימוש בטכניקות של פרקציונציה של תאים, מחקרים ציטולוגיים ואנליזות ביוכימיות, זיהו ואפיינו את הליזוזום כאברון התאי האחראי לעיכול התוך-תאי ולמיחזור של מקרו-מולקולות. מחלת Pompe הייתה המחלה הראשונה שזוהתה כמחלת אגירה ליזוזומלית בשנת 1963, בהיותה מזוהה על ידי Hers כמחלה הנגרמת על ידי חסר של האנזים α-glucosidase (Liao וחב' ב-Clin Chem משנת 2017). Hers, אף הציע שמחלות אחרות דוגמת mucopolysaccharidosis אף הן נגרמות על ידי חסר אנזימים.
הוראות לביצוע הבדיקה
את הדם יש לדגום למבחנה כימית (פקק צהוב) (מועדף) או למבחנת ספירת דם (EDTA, פקק סגלגל). אין לחלק את דגימות הנסיוב או הפלזמה ל-aliquotts. יש לשלוח למעבדה את הדם המלא, לבידוד אופטימלי של לויקוציטים הדגימה חייבת להגיע למעבדה מקוררת תוך 6 ימים מנטילת הדם. שיטת בדיקה: Flow Injection analysis-Tandem Mass Spectrometry (FIA MS/MS) (Lin וחב' ב-Clin Chem משנת 2017). בדיקה זו אינה מיועדת לגלות נשאים הטרוזיגוטיים של המחלה.
ראו גם
- חזרה לדף מדריך בדיקות מעבדה
- בדיקות מעבדה - אבחון מחלות אגירה
- בדיקות מעבדה - אבחון מחלות ומפגעים מטבוליים-גנטיים
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק