ספירת דם - Complete blood count
הופניתם מהדף טסיות לדף הנוכחי.
| מדריך בדיקות מעבדה | |
| ספירת דם מלאה | |
|---|---|
| Complete blood count | |
| שמות אחרים | CBC |
| מעבדה | המטולוגיה בדם |
| יוצר הערך | פרופ' בן-עמי סלע |
מטרת הבדיקה
ספירת דם מלאה מתבצעת כבדיקת סריקה בסיסית שגרתית, שכיחה ורחבה לקבלת תמונה ראשונית על מצב בריאותו של הנבדק ללא תסמינים קליניים אך במגוון רחב של תסמינים ותחלואות הבאים לביטוי בשינויים בפרופיל תאי הדם האדומים הלבנים וטסיות הדם. ספירת דם תידרש במקרים של עייפות או חולשה מתמשכת, מצבי הדבקה או דלקת או חום בלתי מוסבר, נטייה לדמם, איבוד משקל ואלרגיות. ספירת דם מלאה תתבצע לזהות מקרי אנמיה ותלסמיה אך מנגד גם פוליציטמיה, או מפגעים של יצירה או הרס של כדוריות דם אדומות, בעיות של קרישת דם, אן כאלה הקשורות לנפח הדם כמו במצבי התייבשות אך גם בהיפר-וולמיה. ספירת דם מלאה היא אבן היסוד לגילוי של לויקמיה, ובמהלך טיפול כימותרפי, תרופתי, קרינתי או אחר לניטור הרכב תאי הדם המגיבים לטיפולים אלה, ולמעקב אחר יעילות הטיפול, בפרט טיפולים המשפיעים על מח העצם ועל ייצור תאי הדם. ספירת דם מלאה תתבצע לפני הליכים כירורגיים להערכת מצבו הגופני של המיועד לניתוח, כמו גם לפני טיפולים תרופתיים ובמהלכם כדי לעקוב אחר תופעות לוואי אפשריות של טיפולים אלה.
בסיס פיזיולוגי
כדוריות דם אדומות (אריתרוציטים)
ספירת דם תקינה ביילודים-4.1-6.6 מיליון לממ"ק; בילדים עד גיל 2 שנים- 3.8-6.0 מיליון תאים לממ"ק; בגברים- 4.3-5.7 מיליון לממ"ק; בנשים-3.9-5.1 מיליון לממ"ק. חוסר בכדוריות דם אדומות מתלווה לרוב לחסר בהמוגלובין ומוגדר כאנמיה. אנמיה נפוצה, בעיקר בשל חסרים תזונתיים, כשהשכיח מביניהם הינו חוסר בברזל. עודף של כדוריות דם אדומות נקרא פוליציטמיה. פוליציטמיה עלולה להיגרם גם מייצור יתר ראשוני של כדוריות דם אדומות עקב הפרעה במח העצמות.
מצבי חסר של אריתרוציטים (אנמיה) יכולים לנבוע מדמום חריף או כרוני, אנמיה המוליטית, המוליזה הנגרמת מתרופות בעיקר בחסר G6PD, אנמיה חרמשית, אנמיה ממאירה בחסר ויטמין B12, מפגעים תזונתיים או אחרים המביאים לחסר ברזל או חומצה פולית, מפגעי מח עצם מטיפולי הקרנות, הדבקות או גידולים סרטניים וגרורות למח העצם. ספירת אריתרוציטים נמוכה תיתכן במחלות דלקתיות כרוניות דוגמת rheumatoid arthritis, בכשל של הכליות הקשור גם בחסר יצירה של אריתרופויאטין, לויקמיה, מיאלומה נפוצה, כיבי מערכת העיכול והקיבה, סרטן המעי הגס, מחלה דלקתית של המעי (IBD), ממאירויות אחדות, תלסמיה, מחלת אדיסון, הרעלת עופרת, לאחר הסרת הטחול. ניתן למצוא ספירה נמוכה של אריתרוציטים במחלות אוטו-אימוניות מסוימות דוגמת SLE. במצבים גנטיים של המוגללובין מוטנטי מסוג E או C יש אנמיה המוליטית מתונה.
מצבי עודף אריתרוציטים (פוליציטמיה) יכולים להופיע כאשר כליות מייצרות אריתרופויאטין בעודף, במחלות ריאה כרוניות אחדות, מצב ראשוני של פוליציטמיה (polycytemia vera) שהוא מפגע מיאלו-פרוליפרטיבי בו מח העצם מייצר כמות גבוהה של אריתרוציטים; מצבי פוליציטמיה נרכשים או "מלאכותיים" (spurious polycytemia) שיכולים לנבוע במצבי התייבשות כתוצאה משלשולים, הקאות, הזעת-יתר, כוויות חמורות, או שימוש בתכשירים מְשַתנים. מצבי עודף אריתרוציטים יכולים להיות מושרים על ידי עישון כרוני, חשיפה לפחמן חד חמצני (CO), לייפת ריאתית (pulmonary fibrosis), מחלת לב מולדת, cor pulmonale, מחלת כבד או כליות, אלכוהוליזם, סוגי סרטן אחדים, ומפגע גנטי נדיר בו תאחיזת המוגלובין את החמצן גבוהה במיוחד.
המוגלובין (Hemoglobin או Hb)
ערכים תקינים: גברים-14-17.4 גרם לדציליטר; נשים-12.0-16.1 גרם לדציליטר; ילדים-9.5-20.5 גרם לדציליטר; יילודים-14.5-24.5 גרם לדציליטר. ירידה ברמות ההמוגלובין מתבטאת באנמיה שיכולה להיגרם מיצור מופחת של כדוריות אדומות על רקע חסר ברזל, B12 או חומצה פולית, או מהמוליזה שיכולה להיגרם במצבים אוטואימוניים, זיהומים או חסר G6PD, או מאיבוד דם חריף או כרוני.
המאטוקריט (Hematocrit או HCT)
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – המאטוקריט - Hematocrit
מדד של נפח תאי הדם האדומים ביחס לנפח הכולל של דגימת דם המבוטא באחוזים. תחום הנורמה: גברים- 42-52%; נשים-ֵ36-46%; ילדים 29-59%; יילודים-44-64%.ֵהמאטוקריט משקף במשולב את מספר הכדוריות האדומות בדם ואת נפחן, והוא חיוני להערכת סוגי אנמיות שונות. ירידה בהמאטוקריט משקפת בדרך כלל אנמיה או דימום, וכן לויקמיה. עלייה בערכי ההמאטוקריט מבטאים פוליציטמיה או התייבשות מהקאות או שלשולים תנהליכי בצקת, או איבוד נוזלים בכוויות חמורות, ניתוחים, הלם. גם במחלת ריאות חסימתית כרונית (COPD) ייתכנו ערכי המאטוקריט גבוהים. המאטוקריט של נבדק מסוים יכול להשתנות אצלו בשהייה בגבהים שונים. ההמאטוקריט וההמוגלובין כרוכים זה בזה, כאשר באופן כללי רמת המוגלובין היא בערך שליש מערכו של ההמאטוקריט.
נפח ממוצע של כדורית דם אדומה (Mean Corpuscular Volume או MCV)
מדד לבחינת נפח ממוצע של כדורית דם אדומה. ערכים תקינים: 80-95 פמטוליטר (fL), כאשר ערכים משתנים בהתאם לגיל בתינוקות עד גיל 3 חודשים ה-MCV מוגבר בטווח של 92-115 ממ"ק, ובגיל שנה ערך זה יורד לערכים של 87-100 ממ"ק.. ערך נמוך מהנורמה (מיקרוציטוזיס או אנמיה מיקרוציטית) בסדר גודל של 60-78 ממ"ק עלול להיווצר עקב חוסר ברזל מתמשך, תת-ספיגה של ברזל במעי, אנמיה על רקע מחלת קולאגן או מחלה ראומטית, מפגעי כליה שונים, תלסמיה, ומצבים של דמם רב. ערך גבוה מהנורמה-מאקרוציטוזיס, מתבטא באנמיה מאקרוציטית האופיינית למצבים של אנמיה ממאירה על רקע חסר בוויטמין B12 או בחסר של חומצה פולית, תת-תפקוד של בלוטת התריס, רטיקולוציטוזיס על רקע מספר גדול של תאי דם אדומים צעירים ובלתי בשלים על רקע דימום חריף, או צמקת הכבד ואלכוהוליזם כרוני.
כמות ממוצעת של המוגלובין בכל כדורית דם אדומה (Mean Corpuscular Hemoglobin או MCH)
הערכים התקינים במבוגרים הם 27-31 פיקוגרם לכדורית. במצבים של אנמיה מאקרוציטית עם נפח כדורית מוגבר (MCV) ערך MCH מוגבר, והיפוכו של דבר באנמיה מיקרציטית עם MCV נמוך וכמוהו גם MCH. באנמיה היפוכרומית ערכי MCH נמוכים.
ריכוז ההמוגלובין בגופיפי הדם (Mean Cell Hemoglobin Concentration או MCHC)
בדיקה הבוחנת את מידת הריכוז הממוצעת של המוגלובין בנפח נתון של כדוריות אדומות. הערך מתקבל מחלוקת רמת ההמוגלובין בערך רמת המאטוקריט. במבוגרים ערכים תקינים: 32%-36%, ויש המבטאים זאת ביחידות 32-36 גרם לדציליטר. ריכוז גבוה של המוגלובין בכדוריות הדם (היפרכרומיה) עלול להצביע על ספרוציטוזיס- Spherocytosis, באנמיה אוטואימונית המוליטית, בחולים עם כוויות, בשימוש בתרופות מסוימות או מחסור באנזים G6PD, אשר גורמים להיווצרות אנמיההמוליטית (Hemolysis)- בהם הרס ופירוק תאי דם אדומים מביא לשחרור של המוגלובין אל נוזל הפלזמה. ריכוז נמוך של המוגלובין בגופיפי הדם מצביע על ירידה בכושר הובלת חמצן לרקמות הגוף הריכוז קטן כאשר MCV נמוך, וכן כתוצאה של חסרים כרונים בברזל, באנמיה סידרובלסטית עקב כשל כלייתי ביצירת אריתרופויאטין שגורם לייצור תאי-מוצא לכדוריות אדומות שמצטבר בהן ברזל לא יעיל ואינן מגיעות להבשלה. הכדוריות האדומות מפגינות היפוכרומיה על רקע חסר ברזל או בתלסמיה, קטנות יחסית לגודלן הרגיל ומתפקדות באופן לקוי, כאשר רמת הפריטין בדם תהיה גבוהה. באנמיה על רקע מחלות כרוניות נמצא ירידה ב-MCHC עוד לפני שניכרת ירידה בערך ה-MCV.
התפלגות גודל תאי דם אדומים (Red Cell Distribution Width)
ערכים תקינים: 10-14.5%. מדד סטטיסטי לבחינת טווח השוֹנוּת בגודל כדוריות הדם האדומות. כאשר אוכלוסיית התאים הומוגנית מדד השונות יהיה נמוך, וכאשר היא הטרוגנית המדד יהיה גבוה מה שיחייב התייחסות זהירה יותר לערכי MCV שעלולים להיות מטעים עקב השונות הגדולה בגודל הכדורית. ערכים מוגברים מצביעים על הפרעה בייצור הדם. שונות גבוהה נראית גם במהלך תיקון נורמאלי של אנמיה על-ידי הגוף.
רטיקולוציטים או תאים אדומים לא בשלים ומגורענים (אינם נכללים תמיד בספירת דם שגרתית)
באופן תקין מהווים 0.5-1.0% מכלל האריתרוציטים. באופן תקין כאמור אחוז הרטיקולוציטים נמוך ביותר, ספירה גבוהה של רטיקולוציטים נמצא בתרחיש של אנמיה מצביעה בדרך כלל על נזק היקפי כמו דימום טרי או המוליזה או תגובה לטיפול כגון תוספי ברזל במקרים של אנמיה על רקע חסר ברזל.
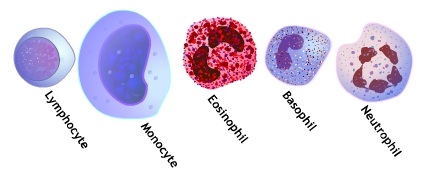
כדוריות דם לבנות (לויקוציטים, White Blood Cells)
תאים חסרי המוגלובין, בעלי גרעין, המהווים חלק ממערכת החיסון בגוף, ומגנים על הגוף מפני פולשים כחיידקים, נגיפים ועוד. עלייה חריגה של כדוריות דם לבנות בדם מצביעה לרוב על קיומו של זיהום. ניתן ללמוד על אופי הזיהום מסוג כדוריות הדם הלבנות שבמספריהן נרשם הגידול. הם מתחלקים לחמישה סוגים: נוירופילים, לימפוציטים, מונוציטים, אאוזינופילים, ובאזופילים. המספר התקין של לויקוציטים במבוגרים הוא בתחום של 4,500-11,000 תאים לממ"ק. בתינוקות ובילדים בגיל רך, ערכי נורמה עליונים גבוהים יותר. עלייה ניכרת במספר הלויקוציטים (לויקוציטוזיס) של מעל 30,000 תאים לממ"ק, או ירידה ניכרת בתאים אלה (לויקופניה) עם מתחת ל-2,500 תאים לממ"ק, עלולים להעיד על מצבים פתולוגיים משמעותיים.
עליה מתונה של לויקוציטים (11,000-17,000 בממ"ק) מצביעה בדרך כלל על מצבי דלקת ממקור חיידקי או נגיפי, כאשר רמת הלויקוציטים עולה עם חומרת ההדבקה, מצבים דלקתיים כמו rheumatoid arthritis, מצבי רגישות-יתר ואלרגיות דוגמת אסתמה, לויקמיה, עקה גופנית או נפשית קשה, נזק רקמתי נרחב כגון כוויות. לויקוציטוזיס תתרחש גם מייד לאחר כריתת טחול, אבעבועות רוח, הפאטיטיס נגיפית, לימפומות, נמק רקמתי נרחב (טראומה, כוויות, אוטם שריר הלב), גידולים במח העצם, השפעת תרופות אחדות וצריכת קורטיקוסטרואידים, וכן ממאירות בכבד ובמערכת העיכול. לויקוציטוזיס יכולה להופיע במפגעים מיאלופרוליפרטיביים, בכשל כליות, שחפת, לופוס, תת-תזונה, תת-עילות של האדרנל, ואי-סדירות של התירואיד.
ירידה בספירה לבנה יכולה לנבוע מנזק של מח העצם כתוצאה מהדבקה חריפה או מצבי ספסיס, כימותרפיה או השפעת תרופות אחדות, לימפומה וממאירות עם גרורות למח העצם, טיפולי קרינה, פיברוזיס, מחלת כבד או טחול מוגדל. כן תהיה ירידה בספירה הלבנה במחלות אוטואימוניות כמו ב-SLE. לויקופניה תופיע במחלות של מערכת החיסון כמו AIDS, במקרים נדירים של לויקמיה, טיפוס, ברוצלוזיס, חצבת, הפאטיטיס, אדמת, קדחת דנגי, מלריה, אנמיה ממאירה, אנמיה אפלסטית, מחלת Gaucher, תסמונת Cushing, אלכוהוליזם ובמצבי איבוד דם לילי-התקפי.
נויטרופילים (Neutrophils)
ראו גם – נויטרופניה - Neutropenia
תאים גרנולציטיים הנוצרים במח העצם. אורך החיים שלהם במחזור הדם הוא מספר שעות. תאי הדם הלבנים האחראיים בעיקר על השמדת חיידקים על ידי בליעתם בפגוציטוזיס. נויטרופילים פרוקים (segmented) מהווים במבוגרים בממוצע 58% מכלל הלויקוציטים בטווח הממוצע של בטווח הרחב של 40-75% (2,500-7,000 תאים לממ"ק). הנויטרופילים הלא-בשלים הפסיים (bands) מהווים בממוצע 3% (0-700 תאים לממ"ק). ערכי הנורמה של נויטרופילים משתנים עם הגיל. ביילודים אחוז הנוירופילים 32-62%, מגיל 7 ימים עד 14 שנה-16-60%, בין הגילים 15-21 שנה-25-70%.
השם נויטרופילים ניתן לתאים אלה כיוון שהם אינם נצבעים היטב לא בצביעה החומצית של eosin, ולא בצביעה הבסיסית של methylene blue. נויטרופילים ידועים גם כתאים פרוקים או segmented וכן כ-PMN או polymorphonuclears. אלה תאי ההגנה הראשונית כנגד הדבקה חיידית או כנגד עקה פיזיולוגית. באופן תקין, רוב הנויטרופילים נעים בדם כתאים בשלים, עם גרעין מקוטע. לעומת זאת, הגרעין של נויטרופילים פחות בשלים אינו מקוטע הוא בעל צורת פס רחב או רצועה, ואמנם הנויטרופילים האחרונים שזה עתה השתחררו ממח העצם לדם ידועים כ-“bands". אחוז גבוה יותר באופן יחסי של נויטרופילים מסוג band, מעיד על נויטרופילים צעירים יותר, בתהליך קליני חדש או מתהווה. תאי band ביילודים 10-20%, מגיל 7 ימים עד 14 שנה-5-11%, ובמבוגרים 0-10%.
- עודף נויטרופילים (neutrophilia) - נמצא בעיקר בהדבקות חיידקיות חריפות אך גם בהדבקות נגיפיות. נויטרופיליה תימצא במחלקות דלקתיות כגון דלקת מפרקים, מפגעי קולאגן, arthritis, וסקוליטיס, דלקת הלבלב, דלקת בלוטת התריס, ממאירויות בקיבה, בריאות,, ברחם ובלבלב, נמק רקמה לאחר כוויות, הרעלת עופרת או הרעלת CO, אוטם שריר הלב, וכן מצבים מטבוליים בלתי-תקינים כגון חמצת סוכרתית, שיגדון חריף (gout), אורמיה או תסמונת Cushing. מספר הנויטרופילים מוגבר גם בלויקמיה גרנולוציטית, או לויקמיה כרונית מיאלואידית (CLL).
- חסר נויטרופילים (neutropenia) - נמצא בהדבקות חיידקיות כברוצלוזיס או טיפוס, בהדבקות נגיפיות כחצבת, אבעבועות רוח, קדחת דנגי, בהדבקות עם ריקציות או מלריה. כמו כן תרד ספירת נויטרופילים במפגעים המאטולוגיים כאנמיה אפלסית או מגאלובלסטית, אנמיה מחוסר ברזל, מצבי שוק אנאפילקטי, תת-פעילות של בלוטת התריס, צמקת הכבד. למרות שרוב ההדבקות החיידקיות מעלות את ספירת הנויטרופילים, בחלק מהן כמו בטיפוס או ברוצלוזיס וכן בהדבקות נגיפיות רבות כמו הפאטיטיס, שפעת, אדמת, rubeola, וחזרת דווקא יורדת ספירת נויטרופילים. מצבי הדבקה גורפת במיוחד (ספסיס) גם כן גורמת להתמעטות נויטרופילים בדם, וכן תרופות ציטוטוקסיות. גם תרופות אנטיביוטיות אחדות, ליתיום קרבונאט, פנותיאזינים, ונוגדי דיכאון תלת-ציקליים. מפגעים אוטואימוניים או חסר חיסוני כמו איידס, גרורות סרטניות למח העצם, מיאלודיספלזיה.
לימפוציטים (Lymphocytes)
התאים מיוצרים במוח העצם, ומהווים את המרכיב החשוב ביותר של את מערכת החיסון בגוף. לימפוציטים מסוג B מבשילים במח העצם, בעוד שתאי T מבשילים בבלוטת התימוס. רוב הלימפוציטים הנמצאים בצירקולציה הם תאי T ומיעוטם תאי B. תאי B שולטים בתגובה של יצירת נוגגדנים המסיסים הנוצרים בהם כנגד אנטיגן ספציפי זר; ואילו תאי T המורכבים מ תאי T מסייעים (CD4 helper cells), תאי T מדכאים (CD8 suppressor cells), תאי T ציטוטוקסיים ותאים הורגים (natural killer cells), הם הלימפוציטים הנלחמים בזיהומים באופן ישיר. לימפוציטים אחראיים להשמדת נגיפי או חיידקים הנמצאים בגוף זמן ממושך. חלימפוציטים מהווים בממוצע 20-40% (באופן מוחלט יש 1,000 עד 4,800 לימפוציטים בממ"ק). מכלל התאים הלבנים. במבוגרים הלימפוציטים נמצאים במקום השני מבחינת שכיחותם לאחר נויטרופילים, אם כי בילדים מתחת לגיל 8 שנים, לימפוציטים יותר שכיחים מאשר נויטרופילים. מחלות נגיפיות דוגמת מונונוקלאוזיס זיהומית, עשויות לגרום לשינוי בצורת לימפוציטים ללימפוציטים אטיפיים.
- ערכים נמוכים: נקראים גם לימפוציטופניה, ומעידים על בעיה ביצירת תאי הדם. הבעיה יכולה להיות מולדת או לנבוע מתרופות מדכאות של מערכת החיסון או ממחלות הפוגעות במערכת החיסונית, דוגמת איידס, ובמחלות אוטואימוניות כגון לופוס, rheumatroid arthritis , הדבקות ב-HIV, הפאטיטיס, שפעת, typhoid fever, בנזק למח העצם כתוצאה מתרופות כימותרפיה או הקרנות. ערכי לימפוציטים הנמוכים מ-500 תאים לממ"ק חושפים את המטופל לסכנה מיידית חמורה של הדבקות, בעיקר נגיפיות. אנמיה אפלסטית, אי-ספיקת כליה וטיפול בקורטיקוסטרואידים כרכים אף הם בספירה נמוכה של לימפוציטים.
- ערכים גבוהים (לימפוציטוזיס) עשויים להצביע על זיהום נגיפי חריף כאבעבועות רוח, חצבת, אדמת, EBV הגורם ל-infectious mononucleosis או ל-glandular fever הידוע גם כ-CMV, על זיהום חיידקי פרטוזיס (שעלת), טיפוס, שחפת, על סרטן מסוג לימפומה, טוקסופלזמוזיס, במפגעים דלקתיים כרוניים דוגמת קוליטיס מכייבת, לויקמיה לימפוציטית כרונית (CLL). ברוצלוזיס, מחלת השרשרות הכבדות, ופעילות-יתר של בלוטת התריס, יגרמו לעתים ללימפוציטוזיס.
מונוציטים (Monocytes)
המונוציט הוא סוג של תא בלען (פגוציט), ובעיקר נוטה לעבור התמיינות ולהפוך למקרופאג, ולשמש כקו הגנה שני בפני פתוגנים תוך כדי יצירת אינטרפרון. מבין תאי הדם הלבנים בדם הם הגדולים ביותר וחיוניים למערכת החיסון. למונוציטים חשיבות מרובה משום שהם אחראים לשפעול הראשוני של כל מערכת החיסון. תאי דם לבנים האחראים על הריגת חיידקים, נגיפים ופטריות. ערכים תקינים במבוגרים 2.5%-8.7% מכלל תאי הדם הלבנים, (200-950 תאים לממ"ק). ביילודים ועד גיל 4 שנים אמוז המונוציטים-0-12%. ערכים נמוכים מופיעים בעת הפרעה בייצור תאי הדם או בעת תהליכים סרטניים. מחסור במונוציטים חושף את הגוף לזיהומים חיידקיים ואחרים.
ערכים גבוהים (מונוציטוזיס), מופיעים לרוב בזיהומים שמחוללים חיידקים (שחפת פעילה, עגבת) ומיקרואורגניזמים חד-תאיים (מלריה), ריקטסיות, וכן הדבקה בפטריות. מונוציטוזיס יתכן במצב של אנדוקרדיטיס בקטריאלי תת-חריפה, כמו כן הם מופיעים בתהליכים סרטניים.לאוקמיה מונוציטית או מיאלומוציטית חריפה, במחלת הודג'קין, במיאלומה נפוצה, בתקופת החלמה מדלקות חריפות, במחלת קולאגן וסקולארית כגון לופוס, סקלרודרמה, וסקוליטיס ו-rheumatoid arthritis. אופיינית עליה ברמת מונוציטים במצבים כגון קוליטיס מכייבת כרונית, באנטריטיס וב- Rocky Mountain spotted fever. מונוציטוזיס תופיע בתקופת התאוששות מאנמיה אפלסטית, מונוציטים לא אופייניים, הקרויים גם אטיפיים, מופיעים במחלת הנשיקה מונונוקלאוזיס. ספירה נמוכה חד פעמית בדרך כלל חסרת משמעות. ספירות נמוכות חוזרות על עצמן יכולות להעיד על נזק או כשל של מח העצם (אנמיה אפלסטית), או על hairy cell leukemia.
אאוזינופילים (Eosinophils)
מהווים 0-3% מכלל הלויקוציטים (או עד 470 תאים לממ"ק). תאי דם לבנים המאופיינים על ידי גרנולות בעלות צבע כתום בולט, שנוטלים חלק בתגובה החיסונית של הגוף בעיקר בזיהומים טפיליים ותולעים. מספר מוגבר של אאוזינופילים (אאוזינופיליה) מוצאים בעיקר במפגעי אלרגיה שונים, כמו קדחת השחת (hay fever), שנית (סקרלטינה או scarlet fever), אסתמה, אורטיקריה, רגישות לתרופות, פגעי עור כאקזמה, מקרי דרמטיטיס ופמפיגוס. כן נמצא אאוזינופיליה בהדבקות טפילים כמלריה, אמביאזיס, אסקריס ואכינוקוקוס, סכיסטוזומה וטוקסופלזמה. אאוזינופיליה תיתכן גם במחלת אדיסון, בפטרת, בדלקת ריאות אאוזינופילית (בה יש הסננה מרובה של אאוזינופילים בריאות ובדם כאשר נאדיות הריאה מתמלאות בתאים אלה, עם התמלאות נתיבי האוויר בריר עד כדי תחושת מחנק, עד כדי סכנת חיים. בתרחיש האחרון מספר האאוזינופילים בדם יכול לעלות עד פי-20 מרמתו התקינה. אאוזינופיליה יכןלה להופיע במחלות דלקתיות של המעי (צליאק, IBS), ולעתים בלויקמיה ולימפומה. ירידה בספירה של אאוזינופילים תיתכן במטופלים הנוטלים קורטיקוסטרואידים.
באזופילים (Basophils)
תאי דם לבנים גרנולוציטיים ששכיחותם הנמוכה ביותר בדם. הם מכילים בציטופלזמה שלהם גרנולות גדולות שלעתים קרובות מסתירות את הגרעין בבחינה מיקרוסקופית. בדומה לתאי פיטום, באזופילים אוגרים היסטמין, הפארין, וסרוטונין. באזופילים הם בעלי יכולת פאגוציטית, ויכולים למנוע קרישת דם בשחרור הפארין, וכן לתרום להרחבת כלי דם בשחרור היסטאמין. השם באזופילים נובע מהעובדה שתאים אלה נצבעים על ידי צבעים בסיסיים (basic). השייכים למערכת החיסון, אשר תפקידם העיקרי מתבטא בהרחבת כלי הדם בעת זיהום. לבאזופילים יש קולטנים על פניהם הקושרים IgE , ונוגדנים ל-IgE מקנים לבאזופילים את התגובה הבררנית לאנטיגנים של תולעים טפיליות כמו גם לאבקות ממקור צמחי.
גבולות הנורמה 0.01%-1% מסך כדוריות הדם הלבנות או 0-200 תאים לממ"ק. עלייה באחוז הבאזופילים מהווה סימן להתפתחות זיהום או מחלות נגיפיות שונות, והם עולים במצבי אלרגיה לא-שכיחים יחסית כמו אלרגיות למזון או ב-urticaria, במצבי דלקת כגון קוליטיס מכייבת או דלקת מפרקים שיגרונתית. גם בלוקמיות מסוימות או במחלת הודג'קין ובלימפומות יכולה להופיע עליה ברמת הבאזופילים, ורמת הבאזופילים תעלה באופן ניכר בעקיצות על ידי קרציות. צריכת קורטיקוסטרואידים, ריאקציות אלרגיות מסוימות, או מצבי הדבקה חריפים דווקא יכולים להתבטא בירידה במספרי באזופילים קטנים.
טסיות-דם (תרומבוציטים או Platelets)
הם תאי הדם הקטנים ביותר שמקורם ממח העצם מתאים מגה-קריוציטים, המשתלבים באחד השלבים בתהליך המורכב של קרישת הדם. כאשר יש דימום, מגיעות טסיות הדם לעבר האתר המדמם תופחות ונצמדות לטסיות נוספות תוך שחרור חומרים חיוניים להליך ה-cascade ליצירת קריש דם. ערכים תקינים במבוגרים 140,000-400,000 לממ"ק ובילדים 150,000-450,000 לממ"ק. אחוז הטסיות בין כל תאי הדם הוא 0.15-0.32%.
- ערכים נמוכים - thrombocytpenia הוא מצב בו יש ירידה בספירת טסיות הדם מתחת ל-30 אלף טסיות בממ"ק: נגרמים בשל הרס הטסיות בכלי הדם או בגלל הפרעה בייצורן במוח העצם, בחסר של ויטמין B12 או חומצה פולית , באיבוד דם לילי-התקפי ואצל אלכוהוליסטים כבדים. באנמיה אפלסטית או מגלובלסטית. המצב הזה עשוי להצביע על הפרעה בקרישת הדם ועל נטייה לדימומים (בהם יש לטסיות נטייה לעבור שינוי מורפולוגי מתאים עגולים למחטניים יותר). מיעוט טסיות יכול להתרחש במחלות זיהומיות קשות או בהדבקות נגיפיות (מונונוקלאוזיס, חצבת, הפאטיטיס), ב-Rocky mountain spotted fever, במצב של פגיעה אוטואימונית בטסיות ITP (או idiopathic thrombocytopenic purpura) או במפגעים אוטואימוניים אחרים, בספסיס, לויקמיה או לימפומה, מצבי myelofibrosis, ב-myelodysplasia במצבי גרורות למח העצם, שחפת התוקפת את מח העצם, בצמקת הכבד המלווה בהגדלה חסימתית של הטחול וכך נלכדות בו טסיות במחלת Gaucher, בהשפעת תרופות כמו quinidine או quinine, סולפונאמידים, סטרואידים, הפארין, ריפאמפין, אצטאמינופן, אוקסיפנבוטאזון, איזוניאזיד, אינדומתאצין, אצטאזולאמיד, הפארין, דיאזוקסיד, hydroxychloroquine, כלוראמפניקול, מלחי זהב, methyldopa ,meprobamate, meprospan, סאליצילאטים, פניצילין, תיאזידים, phenytoin, פניצילאמין, furosemide, מתאזולמיד, נוגדי דיכאון טריציקליים, פירימתאמין, פנילבוטאזון, וכתוצאה מטיפולים כימותרפיים או הקרנות. צמצום נוכחות טסיות בשל הגברת ניצולן בזיהומים קשים, בתסמונת המוליטית-אורמית, בתסמונת מצוקה נשימתית, במצבי קרישה בכלי דם (DIC) בה יש צריכה מוגברת של טסיות דם עקב שפעול מסיבי של מערכת קרישת הדם, איידס. בנשים בעת מחזור עשויה ספירת טסיות לרדת משמעותית.
- ערכים גבוהים - thrombocytosis: מופיעים בתגובה לדימום או במחלות ראשוניות של מוח העצם. ברמות המתקרבות למיליון תאים לממ"ק יש סכנה מוגברת לקרישיות יתר. מצבי יתר של טסיות יכולים להופיע במצבי ממאירות כסרטן ריאות, מעי, שד, שחלה, לימפומה, מחלה דלקתית כ-rheumatoid arthritis, ב-IBS, לופוס, פוליציתמיה ורה, מחלה זיהומית קשה ובמיוחד מורסה, הריון, דימום, אנמיה על רקע חסר ברזל או אנמיה המוליטית, לאחר כריתת טחול, מפגע מיאלופרוליפרטיבי כגון essential thrombocytemia, מיאלופיברוזיס עם מטפלזיה מיאלואידית. כן תיתכן תרומבוציטוזה לאחר פעילות גופנית מאומצת.
נפח ממוצע של טסיות הדם (Mean Platelet Volume או MPV)
גבולות הנורמה: 6.7-11.1 פמטוליטר (fL). עליה חריגה בנפח הטסיות יכולה להעיד על הרס של טסיות קיימות והיווצרות של טסיות צעירות במקומן. ערכים נמוכים של MPV יכולים להעיד על הפרעה לצירת טסיות דם חדשות המח העצם מסיבה כלשהי, באופן שטסיות הדם בצירקולציה הן בממוצע "ותיקות" יותר.
הוראות לביצוע הבדיקה
הדם נלקח במבחנת ספירת-דם המכילה EDTA (פקק סגלגל). יש לערבב את הדם עם נוגד הקרישה על ידי היפוך איטי של המבחנה הפקוקה פעמים אחדות. אם המבחנה אינה מגיעה למעבדה מייד, חובה לקרר אותה. הבדיקה מתבצעת במכשירי Flow cytometry, אם כי ב-10-15% מהבדיקות נעשה הברור בעזרת מיקרוסקופיה כאשר חיוני במיוחד זיהוי תאים אטיפיים. יש להקפיד שחוסם הדם (טורניקט) לא יהיה הדוק מדי וחסימת העורקים צריכה להיות קצרה במידת האפשר.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק