סרקומות של השד - Breast sarcomas
הופניתם מהדף ליומיוסרקומה בשד לדף הנוכחי.
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של השד | |
לפי סקר של המכון הלאומי לחקר הסרטן בארה"ב, סרטן השד הוא השאת הממאירה השכיחה ביותר אצל נשים. ההערכה היא כי 28% מכלל הנשים שחלו בסרטן לקו בסרטן השד, וכי סיבת התמותה ב-18% מכלל הנשים שמתו מסרטן, היא סרטן השד. סרקומת השד היא נדירה ומהווה בין 0.6% ל-2.6% מכלל השאתות הממאירות בשד.
יש להבדיל שאת זו מ-3 סוגים אחרים של שאתות, שלהן גם מרכיב אפיתלי:
- גידול מסוג פילואידס (Phylloides tumor)
- קרצינומה עם מטפלזיה שפירה בעצם ובסחוס
- קרצינוסרקומה
מהו מקורם של התאים המהווים את סרקומת השד?
- ברקמת השד מצויים סוגים שונים של רקמות מזנכימיות: רקמת חיבור לייפתית, רקמת שריר חלק (לדוגמה, בדפנות כלי הדם ובפטמה), רקמת שומן וכלי דם, אשר כל אחת מהן יכולה להתפתח לסרקומת השד
- מטפלזיית השד
- תאים מזנכימיים פרימיטיביים בעלי יכולת התמיינות מגוונת והשתנות ממאירה
יש הרואים בסרקומת השד קבוצה אחידה של שאתות בעלות אופי דומה "Stromal sarcoma", ואילו אחרים נוטים לראות בסרקומת השד קבוצה הטרוגנית של שאתות המסווגות לתת-סוגים בדומה לסרקומות בשאר חלקי הגוף.
סרקומות של השד מסווגות לפי ההסתמנות ההיסטולוגית שלהן תוך התייחסות לסוג התאים שמהם הן נוצרות: אנגיוסרקומה, פיברוסרקומה, ליפוסרקומה, רבדומיוסרקומה, ליומיוסרקומה, סרקומה בעלת מרכיבים גרמיים וסרקומות בעלות מבנה מעורב. השכיחה ביניהן היא הפיברוסרקומה.
סרקומת השד מופיעה בדרך כלל בסוף העשור החמישי ובתחילת העשור השישי לחיים, אך קיים טווח גילאים רחב ותוארו אף נשים שבהן סרקומת השד הופיעה בגיל העשרה. שאת זו מופיעה בעיקר בנשים, אך עשויה להופיע גם בגברים. מסדרות שונות ניתן ללמוד, כי השכיחות של הסרקומה, בדומה לסוגים נדירים אחרים של סרטן השד, מעט גבוהה יותר בגברים, ויכולה להוות כ-5%-4% מכלל שאתות השד הממאירות בגבר.
הגודל הממוצע של סרקומת השד נע בין 4 ל-6 ס"מ, אם כי מצויות שאתות התופסות את כל נפח השד. היא מסתמנת כגוש נייד בלתי רגיש ולעתים רחוקות ניתן להבחין על פני העור בשינויי צבע ובגודש ורידי.
אבחון רנטגני
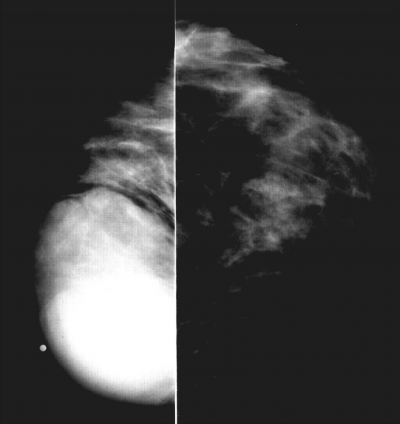
הניסיון הרנטגני באבחון סרקומת השד מצומצם. לשאתות הללו יש מספר מאפיינים רנטגניים: הן הומוגניות, בעלות צפיפות גדולה, מוגדרות היטב, וללא הסננה לסביבה (תצלום 34.12). כדי להבדילן מכיסות (ציסטות), יש להוסיף על הבדיקה הממוגרפית גם בדיקת אולטרה סאונד. מעקב ממוגרפי בפרקי זמן קצובים יבדיל בינן לפיברואדנומה עקב הצמיחה המהירה יותר של סרקומת השד.
הטיפול
הטיפול המועדף בסרקומת השד היה ונותר הניתוח. בניגוד להתקדמות שחלה בטיפולים האונקולוגיים המשולבים בסרקומות של הגפיים, לא חלה התקדמות דומה בטיפולים התרופתיים והקרינתיים בסרקומות של החלל האחור-צפקי, הראש, הצוואר ואיברים ויסצרליים למיניהם. הניתוח המועדף הוא כריתת שד פשוטה. אין מקום לכריתת קשרי הלימפה עקב השכיחות הנמוכה של מעורבותם בשאת.
קשה להעריך במדויק את הפרוגנוזה של סרקומת השד עקב המספר הקטן, יחסית, של חולות המדווח בספרות. בסדרות השונות נמצא, כי כרבע מהחולות עם סרקומת השד נפטרות ממחלתן. נערכו ניסיונות כדי למצוא מתאם בין תכונות שונות של סרקומת השד לבין הפרוגנוזה. לא נמצאה תשובה ברורה לקשר בין אטיפיה, חלוקת התאים והסננת השאתות לסביבה לבין פרוגנוזה גרועה של שאת זו.
אנגיוסרקומה של השד
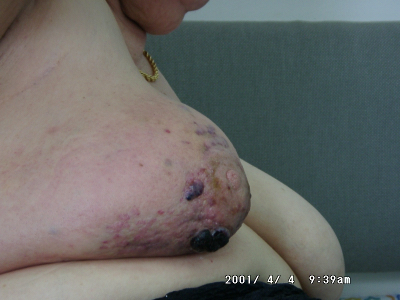
אנגיוסרקומה היא שאת נדירה, אך שכיחה יותר בשד, מאשר באיברים אחרים בגוף. שאת זו מופיעה במספר רב של צורות היסטולוגיות ומכאן שפע כינוייה בספרות. הגיל הממוצע שבו היא מופיעה נמוך מהגיל בו מופיעות שאר הסרקומות, והוא 35 שנה, כפי שנמצא בסקירה שכללה 87 חולות בעלות אנגיוסרקומה. קיימים ממצאים המרמזים על השפעה הורמונלית אפשרית להתהוות שאת זו. תוארו שתי חולות בעלות אנגיוסרקומה, שבהן נמצאו קולטנים לאסטרוגן הן בציטוזול והן בגרעין. כמו-כן תוארו מקרי אנגיוסרקומה שהתפתחה לאחר הקרנת השד בגלל קרצינומה (תמונה 67.12).
ההסתמנות האופיינית של שאת זו היא גוש בלתי רגיש בשד. הגוש בדרך-כלל איננו מוגדר ואף יכול להופיע כהגדלה מפושטת של השד. אצל מחצית מהחולות חל שינוי בצבע העור על פני השד לגוונים של כחול, אדום ושחור.
המראה המאקרוסקופי של שאת זו הוא גוש רך, ספוגני ובעל רקמה וסקולרית צפופה. במבנה המיקרוסקופי ניתן להבחין בשאת בעלת חללים וסקולריים מורחבים, דימומים אינטרסטיציאליים ולעתים נמק מוקדי. תאי האנדותל המרפדים את דפנות כלי הדם מראים דרגות שונות של אטיפיה.
לשאת אין קופסית והיא פולשת לסביבה. יש להבדיל שאת ממאירה זו מנגעים וסקולריים שפירים כמו המנגיומה (Perilobular hemangioma) או המנגיואנדותליומה (Benign hemagioendothelioma).
כבשאר סוגי סרקומת השד הטיפול המומלץ באנגיוסרקומה הוא כריתת שד. מעורבות קשרי הלימפה בשאת זו נדירה ביותר, לכן הטיפול המומלץ הוא כריתה ניתוחית מוקדמת ונרחבת, כשהניתוח המועדף הוא כריתת שד פשוטה.
חשיבות הטיפול האונקולוגי הנוסף מוטלת בספק. הבעיה בהערכת הטיפול האונקולוגי הנוסף היא בכך, שמרבית החולות שטופלו היו בעלות שאתות גדולות, אשר הפרוגנוזה שלהן גרועה ביותר. בגלל הפרוגנוזה הגרועה של שאת זו, יש מקום לבחון, האם טיפול משולב ישפר את התוצאה הטיפולית, בייחוד בחולות בעלות אנגיוסרקומות קטנות ממדים.
הפרוגנוזה של חולות בעלות אנגיוסרקומה גרועה ביותר. ההישרדות הממוצעת נעה בין 22 חודשים ל-28 חודשים. קיים מתאם ברור בין מידת ההבשלה של השאת לבין הפרוגנוזה. הפיזור הגרורתי, כבשאר הסרקומות, מתרחש דרך מחזור הדם. המקומות השכיחים שבהם ניתן למצוא גרורות לפי הסדר הם: ריאות, עור ורקמה תת-עורית, עצם, כבד, מוח ושחלות.
פיברוסרקומה של השד
פיברוסרקומה של השד הינה שאת הבנויה מפיברובלאסטים, שאינם מראים התמיינות לצורת תאים אחרים, והיא בעלת יכולת להישנות מקומית והתפשטות גרורתית.
ניתן ללמוד מסדרות שונות שנסקרו, כי פיברוסרקומת השד היא סוג הסרקומה השכיח ביותר בשד. מאקרוסקופית שאתות אלו הן בעלות גבולות סדירים, צבען לבן-אפרפר, ולעתים ניתן למצוא בהן מוקדים של נמק. מיקרוסקופית מכילות שאתות אלו תאי כישור בעלי דרגת אטיפיה משתנה, דבר שהוא בעל קשר ישיר למידת הממאירות של השאתות.
חשיבות רבה נודעת לאבחנה המבדלת בין פיברוסרקומת השד לבין פיברומטוזיס של השד. האחרון הוא תהליך שפיר ממוקד בעל צלולריות פחותה ותאים סדירים יותר. תהליך זה הוא בעל פוטנציאל להישנות מקומית, אך איננו זורע גרורות.
הגיל האופייני של החולות הוא גיל העמידה. גם כאן הטיפול המומלץ הוא כריתת שד פשוטה. כריתה מקומית אינה מספקת עקב השיעור הגבוה של הישנות מקומית. הפרוגנוזה בשאתות אלו, במקרים של כריתת שד, טובה יחסית: שיעור ההיוותרות בחיים ל-5 שנים הוא 60%.
ליומיוסרקומה של השד
ליומיוסרקומה של השד היא אחת השאתות הנדירות ביותר. מקורה של השאת בתאי שריר חלק; גודלן נע בין 3 ל-8 ס"מ והן מופיעות בשכיחות יתר בשד השמאלי. מיקרוסקופית התאים של שאת זו מוארכים, בעלי ציטופלסמה אאוזינופילית וגרעין מוארך עם קצוות מעוגלים.
הליומיומה והליומיוסרקומה מייצגות המשכיות ביולוגית. קיימים מדדים היסטולוגיים המבחינים ביניהן, אך גם כשנשענים על מדדים אלה, עדיין ניתן למצוא שאתות שפירות של שריר חלק, אשר זרעו גרורות כעבור 30–40 שנה.
לצורך זיהוי של ליומיוסרקומת השד, ניתן להעזר בצביעות אימונוהיסטוכימיות, כגון Desmin, ובמיקרוסקופ אלקטרוני, ובעזרתם לאתר בוודאות תאי שריר חלק.
רבדומיוסרקומה של השד
רבדומיוסרקומה היא שאת המכילה רכיבים של שריר משורטט, אשר לעתים ניתן למצאה ברקמות שאין בהן שריר משורטט, לדוגמה בשד.
תוארו חולות בסרקומות מעורבות בשד בעלות רכיב של רבדומיוסרקומה. טווח הגילאים של החולות נע בין 16 ל-85 שנה. גודלן של השאתות נע מ-1 ס"מ ועד לשאתות התופסות את רובו של השד. המבנה המאקרוסקופי האופייני הוא של שאת אוניתית עם אזורי נמק, כיסיות ודמם, ללא קופסית ברורה. בבדיקה מיקרוסקופית הובחנו במרבית השאתות התמיינות נמוכה, פליאומורפיזם ניכר וחלוקות רבות.
במרבית השאתות ניתן למצוא תאים אופייניים, דמויי מחבט טניס (Racquet Cell), תאי ענק מוזרים רב-גרעיניים, ותאים דמויי רצועה (Strap cells). במרבית החולות שתוארו ניתן היה למצוא שרטוט אופייני (Cross striations), החיוני לאבחנה של רבדומיוסרקומה בצביעה רגילה ובבדיקה במיקרוסקופ אלקטרוני. גרורות בקשרי הלימפה - נדירות.
לאור זאת מומלץ לטפל בחולה ברבדומיוסרקומה של השד בניתוח דומה לזה המקובל בשאר הסרקומות בשד, כלומר לבצע כריתת שד פשוטה, ללא כריתת קשרי הלימפה בבית השחי. עקב הדיווחים המועטים על חולות בעלות רבדומיוסרקומה, קשה להסיק מסקנות לגבי הפרוגנוזה של שאת זו בשד.
סרקומה גרמית של השד
היווצרות רקמת עצם או סחוס בשד היא תופעה נדירה מאוד. ניתן למצוא היווצרות רקמת עצם ב-4 מצבים: בצורה שפירה - במטפלזיה גרמית, בפאפילומה תוך-צינורית או Phylloides tumors. בצורה ממארת - באדנוקרצינומה עם מטפלזיה או באוסטאוסרקומה של השד. שאתות אלו נשארות קטנות במשך שנים רבות, ולאחר מכן גדלות באורח פתאומי ואז התפתחותן מהירה. הן מופיעות בדרך כלל בגיל הביניים. גודלה של שאת זו יכול לנוע מ-2 ס"מ ועד 30 ס"מ. הגרורות מתפשטות דרך מחזור הדם ולא תוארה סרקומה גרמית של השד אשר שלחה גרורות לקשרי הלימפה. הפרוגנוזה של שאתות אלו גרועה ובדרך כלל הן גורמות למות החולה תוך כשנה מיום אבחונן.
הטיפול המומלץ גם במקרה זה של סרקומת השד הוא כריתה פשוטה של השד. כריתה פחות נרחבת עלולה להביא להישנות מקומית בשכיחות גבוהה.
ליפוסרקומה של השד
ליפוסרקומה של השד מסתמנת כגוש בלתי רגיש, מוגדר ונייד. היסטולוגית השאת יכולה להסתמן בצורות שונות ומגוונות, כשדרגת הממאירות נקבעת לפי דרגת ההתמיינות. מחד גיסא, ליפוסרקומה בעלת דרגת התמיינות גבוהה, יכולה לדמות מאוד לליפומה, ומאידך גיסא, לשאתות בדרגת התמיינות נמוכה עם פליאומורפיזם או עם תאים עגולים קטנים, שהפרוגנוזה שלהן גרועה בהרבה. תנאי חשוב לאבחנה המיקרוסקופית של שאתות אלו הוא קיומם של ליפובלאסטים. יש להבדילם מתגובה דלקתית משנית לשתל של סיליקון ומנמק שומני כתגובה לחבלה, שיכולים ליצור תמונה היסטולוגית דומה. ההערכה היא שליפוסרקומה של השד היא הסרקומה השפירה ביותר מאלו המופיעות בשד.
ליפוסרקומה של השד עלולה לשלוח גרורות לקשרי לימפה ולכן ממליצים לכרות בניתוח גם את קשרי הלימפה בבית השחי. הרושם המצטבר בספרות הוא, כי בסוג זה של שאת מומלץ לבצע כריתת שד פשוטה, ורק בחולות שבהן קיים חשד למעורבות הקשרים בבית השחי, יש להרחיב את הניתוח ולכרות את קשרי הלימפה. ערכם של טיפולים נוספים כהקרנה וכימותרפיה מוטל בספק.
ראו גם
- לנושא הקודם: שאתות מסוג פילואידס - Phylloides tumor
- לנושא הבא: סרטן השד אצל גברים - היבטים כירורגיים - Male breast cancer- surgical aspects
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הטחול
- לפרק הבא: בקעים
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק