סונר תוך ניתוחי בניתוחי שד - Ultrasound in breast surgery
| סונר תוך ניתוחי בניתוחי שד | ||
|---|---|---|
| Ultrasound in breast surgery | ||
| 250px | ||
| יוצר הערך | ד"ר עודד אולשה וד"ר איתמר אשכנזי | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן השד#טיפול ניתוחי
ב-1954 תואר לראשונה השימוש הקליני בדימות על-שמעי (סונר, Ultrasound) ככלי עזר לאבחון מחלות שד[1]. בד בבד עם התפתחויות טכניות כגון מתמרים עם זרוע גמישה, רזולוציה משופרת, הדמיית גוני אפור בזמן אמת ועוד, וכן מזעור המכשור[2], הפך השימוש בסונר לכלי חשוב ברבים מתחומי הרפואה, כגון רדיולוגיה, גינקולוגיה ומיילדות, קרדיולוגיה, כירורגיה, גסטרו-אנטרולוגיה, עיניים, אורתופדיה והרדמה.
מנתחי השד משתמשים בטכנולוגיה זו להשלמת הבדיקה הקלינית, וככלי עזר בהנחיית ניתוחים לכריתת גידולים בשד. שימוש זה בסונר במהלך ניתוח שד, פורסם לראשונה ב-1988[3]. לפי העדויות המצטברות בתחום, שימוש בסונר תוך ניתוחי נותן למנתח מימד נוסף בטיפול הכירורגי בסרטן השד, משפר את היכולת להשיג שולי כריתה תקינים, שאינם מעורבים בגידול - הן בגידולים נימושים והן בגידולים לא נימושים - ויכול להחליף את הסימון המקובל בתיל.
שימוש בסונר בסרטן שד
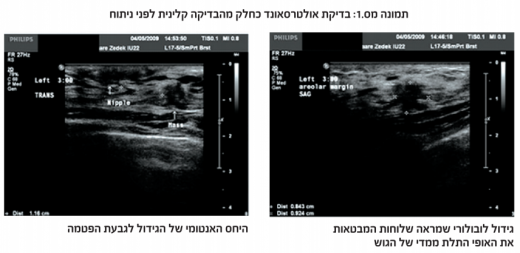
כאשר מדובר במטופלות עם גוש בשד, בדיקת סונר מוסיפה מידע נוסף, בין אם מדובר בסרטן השד ובין אם מדובר בגידול שפיר[4]. הבדיקה הקלינית מוגבלת פעמים רבות, ותוצאותיה עלולות להיות שגויות, כתוצאה מסמיכות של רקמת השד. הוספת בדיקת סונר בהמשך לבדיקה הקלינית, נותנת לבודק מידע מדויק על גודל הגוש, צורתו, מיקומו, עומקו ועוד (תמונה מספר 1). בבדיקה זו ניתן ללמוד על אופיו התלת-ממדי של הגידול, שהוא מידע חיוני למנתח השד.
כאשר סרטן שד מאובחן בשלב מוקדם, אין הבדל בהישרדות לאחר ניתוח משמר שד לעומת כריתה שלמה של השד[5]. עם זאת, אחד החסרונות הבולטים בניתוח משמר שד, הוא הסיכון לניתוח חוזר, בשל שולי כריתה שאינם חופשיים מגידול. שיעור הניתוחים החוזרים לאחר ניתוח משמר שד יכול להגיע עד ל־41 אחוזים[6][7][8][9][10][11][12][13][14][15][16][17][18]. במטרה לצמצם את מספר הניתוחים החוזרים, וכדי להפחית את שיעור השוליים הנגועים, הוצעו מספר שיטות ליישום במהלך הניתוח, כגון בדיקה ידנית של התכשיר, חתך קפוא של השוליים, הערכה פתולוגית של השוליים הניתוחיים, שיקוף התכשיר וביצוע סונר, וכן כלים חדשים וניסויים[19], כולל פיתוח ישראלי, שהוכח כיעיל בצמצום היקף הניתוחים החוזרים[20][21].
השימוש בסונר תוך ניתוחי ככלי להבטחת שוליים תקינים, תואר במספר תחומים בנוסף לכירורגיה של השד: כירורגיה של הכבד ודרכי המרה, ניתוחי לבלב, אורולוגיה, נוירוכירורגיה ועוד[22][23][24][25][26].
בנוסף, נעשה שימוש בסונר לצורך אלחוש מקומי, המבוצע לא רק על ידי רדיולוגים, אלא גם על ידי רופאים מרדימים[27].
סונר תוך ניתוחי בניתוחים משמרי שד
במצב בו מאובחן גידול בשד שאינו ניתן למישוש, יש צורך בהכוונת המנתח לאזור הגידול. בעבר בוצעה הכוונה זו באמצעות סימון הממצא בתיל שמוחדר לגוש בהנחיית סונר. במקרה כזה, המנתח מתכנן את החתך ואת הניתוח על פי המקום המשוער של הגידול בצילומי רנטגן, אך הוא אינו יכול לזהות את הגידול עצמו, או לראות אותו. כאשר ניתן לזהות את הגידול בקלות בעזרת סונר, שימוש בטכנולוגיה זו במהלך הניתוח יכול לסייע בתכנון החתך והניתוח, הן כאשר מדובר בגידולים נמושים, והן בגידולים שאינם ניתנים למישוש.
שימוש בסונר מאפשר הערכה של רוחב השוליים מיד לאחר הכריתה על שולחן הניתוחים (תמונה מספר 2). מנתח יכול לרכוש בקלות את הכישורים הדרושים להפעלת סונר תוך ניתוחי, בכריתת גידולים הניתנים למישוש, ולהגיע לתוצאה מיטבית לאחר עקומת למידה של שני ניתוחים בלבד[28].
בספרות הרפואית
קיימים שני מחקרים פרוספקטיביים עם הקצאה אקראית שהשוו בין שימוש בסונר לבין שימוש במישוש בלבד, שהצביעו על יתרון מובהק לשימוש בסונר: טכנולוגיה זו מצמצמת את שיעור השוליים המעורבים בגידול, ולכן הצורך בניתוחים חוזרים פוחת, ובנוסף נפח הכריתה קטן יותר[29][30]. המחקרים הללו מתווספים למחקרים רטרוספקטיביים אחרים, שהראו תוצאות דומות[31][32][33][34].
לגבי גידולים שאינם ניתנים למישוש, קיים מחקר פרוספקטיבי אחד בלבד עם הקצאה אקראית[35], שהראה יתרון מובהק לטובת השימוש בסונר. במאמר אחר, פורסמה מטא-אנליזה שבדקה את כל המחקרים ההשוואתיים הרטרוספקטיביים. נמצא יתרון מובהק בשיעור השוליים המעורבים בניתוחים בהם נעשה שימוש בסונר תוך ניתוחי לעומת ניתוחים שבוצעו בהנחיית תיל בלבד, עם סיכון יחסי של 0.52 אחוזים[36]. בנוסף, קיימת עדות לכך ששימוש בסונר במהלך הניתוח יעיל יותר בסימון גושים שלא ניתנים למישוש מאשר שימוש בזרעונים רדיואקטיביים (Radioactive seeds) - שיטה בעייתית בשל הצורך במציאת הזרעון ברקמה שהוצאה, ולאחר מכן טיהור וסילוק הזרעון הרדיואקטיבי[37]. בנוסף ליעילות הסונר התוך ניתוחי, קיימים מספר יתרונות נוספים על פני סימון עם תיל: היעדר תלות ברדיולוג וצורך לתאם ולתזמן הליכים, הפחתת עלויות הסימון הכוללות את הציוד הנדרש להליך, מניעת אי הנוחות הנגרמת מקיומו של התיל בשד עד למועד הניתוח והעדר הצורך בצילום לאחר הסימון הכרוך בחשיפה נוספת לקרינה[38].
בישראל
מאז 2005 נערכו בעולם מספר קורסים בנושא סונר שד, המיועדים לא רק לרדיולוגים אלא גם למנתחי שד. בנובמבר 2012 נערך קורס בנושא זה גם בישראל, והועבר על ידי בית הספר הבינלאומי לסונר של השד (IBUS ,International Breast Ultrasound School).
מאז 2008 נעשה שימוש בסונר תוך ניתוחי במרכז הרפואי שערי צדק. במחקר רטרוספקטיבי בנושא, שיעור הניתוחים החוזרים בהם מתבצעות כריתות שד בגין Carcinoma של השד (למעט בגידולים מסוג Non-invasive intraductal carcinoma) ירד מ-11 אחוזים לפני השימוש בסונר תוך ניתוחי, ל-7 אחוזים בלבד לאחר הנחלת השימוש בשיטה זו[32]. במחקר שבוצע על ניתוחים בהם נעשה שימוש בסונר תוך ניתוחי, הוגדרו שוליים סונוגרפיים (Sonographic margins) בגודל של 0.5 סנטימטר כרווח הדרוש להשגת שוליים היסטולוגיים (Histological margins) של 0.2 סנטימטר, כאשר מדידת השוליים נעשתה על ידי המנתח על שולחן הניתוחים, לאחר כריתת הגוש[32]. הממצאים לא אומתו במחקרים נוספים עם אוכלוסייה דומה.
במחקר אחר נעשה שימוש בסונר על מנת למדוד את השוליים רק לאחר הוצאת הגוש, ולא במהלך הניתוח; נוסף על כך, בדיקת השוליים נעשתה על ידי רדיולוג ולא על ידי המנתח על שולחן הניתוחים[39].
היבטים טכניים בשימוש בסונר תוך ניתוחי
תנאי בסיסי לשימוש בסונר תוך ניתוחי הוא היכרות עם הציוד והדרכה נכונה על אופן השימוש בו. תנאי טכני נוסף הוא זמינות המכשיר לשימוש בחדר הניתוחים. אם אין בנמצא מכשיר סונר ייעודי לניתוחי שד, נחוץ שיתוף פעולה עם רדיולוגים, מרדימים ומנתחי כלי דם שבבעלותם מכשירי סונר חליפיים.
כמו כן, קיים תנאי הכרחי נוסף הדרוש על מנת להסתמך על סונר תוך ניתוחי, ללא שימוש במחטי סימון: הדמיה של הגוש מראש על ידי המנתח (כאשר מומלץ לבדוק את החולה במרפאה) ותיעוד הממצאים בתמונות שהתקבלו מבדיקת הסונר. חשוב לזכור שבדיקת סונר על ידי המנתח אינה בדיקה אבחנתית, אלא בדיקה ממוקדת לזיהוי התהליך הפתולוגי בו צריך לטפל.
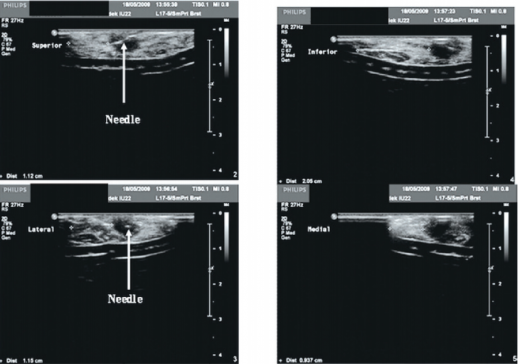
אחת הבעיות המוכרות במהלך הניתוח היא בעיית הסימון, בין אם מדובר בציור על גבי העור, ובין אם מדובר במחט סימון. ברגע שהעור נחתך, נחתכות גם הרצועות על שם Cooper (סיבי התמיכה המעניקים לשד את צורתו הזקופה), והקשר בין החלקים השונים של הרקמה נעלם. חשיבות הסונר התוך ניתוחי היא בהדמיית הגידול בחדר הניתוח המאפשרת למנתח לתכנן את החתך הניתוחי. זהו כלי עזר המסייע למנתח בתכנון המשך מהלך הניתוח (תמונה מספר 3, תמונה מספר 4) [35].
בתום הכריתה, עם הוצאת הגוש ורקמת השד שנכרתה סביבו, יכול המנתח להעריך את מרחק החתך הכירורגי מהגוש הגידולי, ולהחליט האם יש צורך בכריתה נוספת של שוליים. כריתת השוליים נעשית באותו הניתוח, מה שככל הנראה מוביל לתוצאה מדויקת יותר מאשר ניתוח חוזר הנעשה עקב שוליים נגועים המתגלים בהערכה פתולוגית. בהסתמך על המחקר בתחום, על מנת לקבל תוצאה מיטבית יש לוודא כי המרחק הנמדד בסונר יהיה מעל 0.5 סנטימטר[32]. בבדיקה לאחר הוצאת התכשיר, ניתן להרחיב את הכריתה בכיוונים הרצויים לפי בדיקת הסונר החוץ-גופית, באופן מדויק יותר מאשר בניתוח חוזר עקב שוליים נגועים. ניתן לתעד את המדידות בהפניה לבדיקה הפתולוגית, המחייבת התייחסות מצד הפתולוגים לשולי הכריתה, בדוח הפתולוגי הסופי (תמונה מספר 5).
בשלבי הלימוד הראשונים, מומלץ להשתמש בסונר תוך ניתוחי בשילוב עם תיל סימון, עד לצבירת ניסיון המאפשר לזנוח את תיל הסימון בגידולים לא נימושים שנראים בבירור בסונר. ניתן ואף רצוי להשתמש בטכנולוגיה זו במהלך הניתוח, גם כאשר מדובר בגידולים שניתנים למישוש, שכן מיקום השוליים על ידי סונר אינו מדויק בכל המקרים.
ביבליוגרפיה
- ↑ Wild JJ, Reid JM. Echographic visualization of lesions of the living intact human breast. Cancer Res. 1954;14:[4] 277-82.
- ↑ Woo J. A short History of the development of Ultrasound in Obstetrics and Gynecology. http://www.ob-ultrasound.net/history1.html
- ↑ Schwartz GF, Goldberg BB, Rifkin MD, D'Orazio SE. Ultrasonography: an alternative to x-ray-guided needle localization of nonpalpable breast masses. Surgery 1988;104:870-873.
- ↑ Whitehouse PA, Baber Y, Brown G, Moskovic E, King DM, Gui GP. The use of ultrasound by breast surgeons in outpatients: an accurate extension of clinical diagnosis. Eur J Surg Oncol. 2001 ;27:611616.
- ↑ Yang SH, Yang KH, Li YP, et al. Breast conservation therapy for stage I or stage II breast cancer: a meta-analysis of randomized controlled trials. Ann Oncol. 2008;19:1039-1044.
- ↑ Smitt MC, Nowels K, Carlson RW, Jeffrey SS. Predictors of reexcision findings and recurrence after breast conservation. Int J Radiation Biol Phys 2003; 57(4):979-985.
- ↑ Freedman G, Fowble B, Hanlon A, Nicolaou N, Fein D, Hoffman J, Sigurdson E, Boraas M, Goldstein L. Patients with early stage invasive cancer with close or positive margins treated with conservative surgery and radiation have an increased risk of breast recurrence that is delayed by adjuvant systemic therapy. Int J Radiation Oncology Biol Phys 1999; 44:1005-1015.
- ↑ Leong C, Boyages J, Jayasinghe UW, Bilous M, Ung 0, Chua B, Salisbury E, Wong AY. Effect of margins on ipsilateral breast tumor recurrence after breast conservation therapy for lymph node-negative breast carcinoma. Cancer. 2004; 100:1823-1832.
- ↑ Anscher MS, Jones P, Prosnitz LR, Blackstock W, Hebert M, Reddick R, Tucker A, Dodge R, Leight G Jr, Iglehart JD, Rosenman J. Local failure and margin status in early-stage breast carcinoma treated with conservation surgery and radiation therapy. Ann Surg. 1993; 218:22-28.
- ↑ Ghossein NA, Alpert S, Barba J, Pressman P, Stacey P, Lorenz E, Shulman M, Sadarangani GJ. Breast cancer. Importance of adequate surgical excision prior to radiotherapy in the local control of breast cancer in patients treated conservatively. Arch Surg. 1992;127:411-415.
- ↑ Ooi CW, Serpell JW, Rodger A. Tumour involvement of the re-excision specimen following clear local excision of breast cancer with positive margins. ANZ J Surg. 2003;73:973-974.
- ↑ Jenkinson AD, Al-Mufti RA, Mohsen Y, Berry MJ, Wells C, Carpenter R. Does intraductal breast cancer spread in a segmental distribution? An analysis of residual tumour burden following segmental mastectomy using tumour bed biopsies. Eur J Surg Oncol. 2001; 27:21-25.
- ↑ Heimann R, Powers C, Halpem HJ, Michel AG, Ewing CA, Wyman B, Recant W, Weichselbaum RR. Breast preservation in stage I and II carcinoma of the breast. The University of Chicago experience. Cancer. 1996; 78:1722-1730.
- ↑ Solin LJ, Fowble BL, Schultz DJ, Goodman RL. The significance of the pathology margins of the tumor excision on the outcome of patients treated with definitive irradiation for early stage breast cancer. Int J Radiat Oncol Biol Phys. 1991; 21:521-522.
- ↑ Park CC, Mitsumori M, Nixon A, Recht A, Connoly J, Gelman R, Silver B, Hetelekidis S, Abner A, Harris JR, Schnitt SJ. Outcome at 8 years after breast conserving surgery and radiation therapy for invasive breast cancer: influence of margin status and systemic therapy on local recurrence. J Clin Oncol 2000; 18:1668-1675.
- ↑ Dooley WC, Parker J. Understanding the mechanisms creating false positive lumpectomy margins. Am J Surg 2005; 190:606-608.
- ↑ Ohsumi S, Sakamoto G, Takashima S, Koyama H, Shin E, Suemasu K, Nishi T, Nakamura S, lino Y, Iwase T, Ikeda T, Teramoto S, Fukutomi T, Komaki K, Sano M, Sugiyama K, Miyoshi K, Kamio T, Ogita M. Long-term results of breast-conserving treatment of early-stage breast cancer in Japanese Women from multicenter invastigation. Jpn J Clin Oncol 2003; 33:61-67.
- ↑ Renton SC, Gazet JC, Ford HT, Corbishley C, Sutcliffe R. The importance of the resection margin in conservative surgery for breast cancer. Eur J Surg Oncol 1996; 22:17-22.
- ↑ Pleijhuis RG, Graafland M, de Vries J, Bart J, de Jong JS, van Dam GM. Obtaining adequate surgical margins in breast-conserving therapy for patients with early-stage breast cancer: current modalities and future directions. Ann Surg Oncol. 2009;16:2717-2730.
- ↑ Kami T, Pappo I, Sandbank J, Lavon O, Kent V, Spector R, Morgenstern S, Lelcuk S. A device for real-time, intraoperative margin assessment in breast-conservation surgery. Am J Surg. 2007;194:467-473.
- ↑ Allweis TM, Kaufman Z, Lelcuk S, Pappo I, Kami T, Schneebaum S, Spector R, Schindel A, Hershko D, Zilberman M, Sayfan J, Berlin Y, Hadary A, Olsha 0, Paran H, Gutman M, Carmon M. A prospective, randomized, controlled, multicenter study of a real-time, intraoperative probe for positive margin detection in breast-conserving surgery. Am J Surg. 2008;196:483-489.
- ↑ Zacherl J, Scheuba C, Inhof M, Zacherl M, Langle F, Pokieser P, et al. Current value of intraoperative sonography during surgery for hepatic neoplasms. World J Surg 2002;26:550-554.
- ↑ Falconi M, Bettini R, Boninsegna L, Crippa S, Butturini G, Pederzoli P. Surgical strategy in the treatment of pancreatic neuroendocrine tumors. JOP 2006;7:150-156.
- ↑ Doerfler A, Cerantola Y, Meuwly JY, Lhermitte B, Bensadoun H, Jichlinski P . Ex vivo ultrasound control of resection margins during partial nephrectomy. J Urol. 2011;186:2188-2193.
- ↑ Shinoura N, Takahashi M, Yamada R. Delineation of brain tumor margins using intraoperative sononavigation: implications for tumor resection. J Clin Ultrasound. 2006;34:177-183.
- ↑ Kodama M, Khanal A, Habu M, Iwanaga K, Yoshioka 1, Tanaka T Morimoto Y, Tominaga K. Ultrasonography for intraoperative determination of tumor thickness and resection margin in tongue carcinomas. J Oral Maxillofac Surg. 2010;68:1746-1752.
- ↑ Marhofer P, Harrop-Griffiths W, Kettner SC, Kirchmair L. Fifteen years of ultrasound guidance in regional anaesthesia: part 1. Br J Anaesth. 2010;104:538-546.
- ↑ Krekel NM, Lopes Cardozo AM, Muller S, Bergers E, Meijer S, van den Tol MP. Optimising surgical accuracy in palpable breast cancer with intra-operative breast ultrasound-feasibility and surgeons' learning curve. Eur J Surg Oncol. 2011;37:1044-50.
- ↑ Moore MM, Whitney LA, Cerilli L, Imbrie JZ, Bunch M, Simpson VB, Hanks JB. Intraoperative ultrasound is associated with clear lumpectomy margins for palpable infiltrating ductal carcinoma. Ann Surg 2001; 233:761-768.
- ↑ Krekel NM, Haloua MH, Lopes Cardozo AM, de Wit RH, Bosch AM, de Widt-Levert LM, Muller S, van der Veen H, Bergers E, de Lange de Klerk ES, Meijer S, van den Tol MP. Intraoperative ultrasound guidance for palpable breast cancer excision (COBALT trial): a multicentre, randomised controlled trial. Lancet Oncol. 2013;14:48-54.
- ↑ Eichler C, Hubbel A, Zarghooni V, Thomas A, Gluz O, Stoff-Khalili M, Warm M. Intraoperative ultrasound: improved resection rates in breast-conserving surgery. Anticancer Res 2012; 32: 1051-56.
- ↑ 32.0 32.1 32.2 32.3 Olsha O, Shemesh D, Carmon M, Sibirsky O, Abu Dalo R, Rivkin L, Ashkenazi I. Resection margins in ultrasound guided breast conserving surgery. Ann Surg Oncol, 2011; 18:447-452.
- ↑ Fisher CS, Mushawah FA, Cyr AE, Gao F, Margenthaler JA. Ultrasound-guided lumpectomy for palpable breast cancers. Ann Surg Oncol 2011; 18: 3198-203.
- ↑ Davis KM, Hsu CH, Bouton ME, Wilhelmson KL, Komenaka IK. Intraoperative ultrasound can decrease the re-excision lumpectomy rate in patients with palpable breast cancers. Am Surg 2011 ;77:720-725.
- ↑ 35.0 35.1 Rahusen FD, Bremers AJ, Fabry HF, van Amerongen AH, Boom RP, Meijer S. Ultrasound-guided lumpectomy of nonpalpable breast cancer versus wire-guided resection: a randomized clinical trial. Ann Surg Oncol. 2002;9:994-998.
- ↑ Ahmed M, Douek M. Intra-operative ultrasound versus wire-guided localization in the surgical management of non-palpable breast cancers: systematic review and meta-analysis. Breast Cancer Res Treat. 2013;140:435-446.
- ↑ Krekel NM, Zonderhuis BM, Stockmann HB, et al. A comparison of three methods for nonpalpable breast cancer excision. Eur J Surg Oncol 2011 ;37:109-115.
- ↑ Thompson M, Klimberg VS. Use of Ultrasound in Breast Surgery. Surg Clin N Am 2007;87: 469-484.
- ↑ Londero V, Zuiani C, Panozzo M, Linda A, Girometti R, Bazzocchi M. Surgical specimen ultrasound: is it able to predict the status of resection margins after breast-conserving surgery? Breast. 2010;19:532-537.
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר עודד אולשה - המרכז הרפואי שערי צדק, ירושלים, וד"ר איתמר אשכנזי - המרכז הרפואי הלל יפה, חדרה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק