עצירות פונקציונלית בילדים - Functional constipation in children
הופניתם מהדף עצירות תפקודית אצל ילדים לדף הנוכחי.
| עצירות תפקודית בילדים | ||
|---|---|---|
| Functional constipation in children | ||

| ||
| שמות נוספים | Chronic indiopathic constipation | |
| יוצר הערך | ד"ר אילנה ויינטראוב, פרופ' יורם בויאנובר
|
|
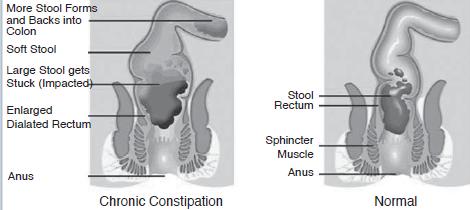
עצירות הינה תלונה שכיחה בקרב ילדים וההערכה היא שעצירות אחראית לכ-5%-3% מהפניות לרופא הילדים ועד 35% מכלל הפניות לגסטרואנטרולוג ילדים. מושג נוסף שכדאי להזכיר בהקשר לעצירות הוא אנקופרזיס (Encopresis) - תהליך שבו יש דליפה כרונית, לא רצונית, של צואה, מרקטום שהתרחב עקב תוכן צואתי קשה במרכזו שצואה רגילה או רכה דולפת סביבו. לעתים התלונה של הילד וההורים תהיה על שלשול אף על פי שבסיס הבעיה הוא עצירות כרונית.
אפידמיולוגיה
מוערך כי עצירות אחראית לכ-5%-3% מהפניות לרופא הילדים ועד 35% מכלל הפניות לגסטרואנטרולוג ילדים.
אטיולוגיה
תהליך הטלת הצואה הוא שילוב של כיווץ רצוני ולא רצוני של שרירים במערכת העיכול. הצואה עוברת לעבר הרקטום בתהליך בלתי רצוני. עם מעבר צואה לרקטום, הסוגר האנאלי הפנימי עובר הרפיה. כאשר התוכן הצואתי מפעיל לחץ על דופן הרקטום הוא גורם לדחף להטלת צואה. אם הילד מעוניין בהמשך התהליך, הוא מאפשר את הרפיית הסוגר האנאלי החיצוני. אם התהליך אינו רצוי, הילד מדכא את התהליך ואינו מאפשר הרפיה של הסוגר האנאלי החיצוני. נוסף על כך, כיווץ שרירי העכוז יגרום להחלקת גוש הצואה גבוה בתעלה האנאלית כך שהדחף להטלת צואה יחלוף. ככל שהתהליך יהיה ממושך יותר, תיגרם הרחבה כרונית של הרקטום עם עלייה בסף הרגישות למתיחה שלו, כך שיידרש נפח גדול יותר של צואה לגרום לדחף להטלת צואה. ככל שהצואה שוהה זמן ממושך יותר ברקטום, היא מתקשה יותר, עקב ספיגת נוזלים, ומעבר של צואה בקוטר רחב או קשה תגרום להיווצרות סדקים בפי הטבעת. זוהי תחילתו של מעגל אימים: כאב בזמן הטלת צואה מוביל את הילד להתאפק, גוש הצואה נעשה קשה ורחב יותר והמעבר שלו רק מחריף את הכאב.
קליניקה
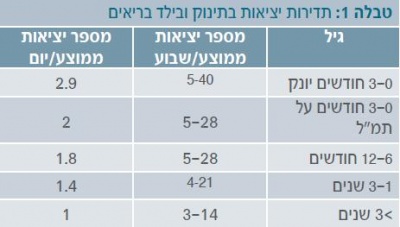
ראשית, כדאי להגדיר מה היא התדירות התקינה של הטלת צואה. תדירות תקינה משתנה כתלות בגנטיקה, בגיל ובתזונה המקובלת. טבלה 1 מציינת את תדירות היציאות בתינוק ובילד בריאים. בדרך כלל לאחר גיל 4 שנים תדירות היציאות דומה לזו של מבוגר.
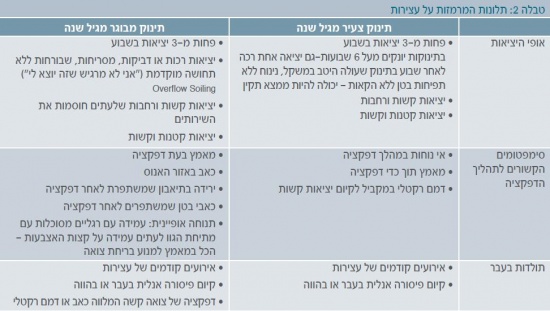
לרוב הופעה של שתיים מתוך התלונות הבאות (טבלה 2) לפחות למשך שבועיים לפחות מרמזת על קיום עצירות.
אבחנה
במרבית המקרים די באנמנזה מדויקת ובבדיקה גופנית כדי להוביל לאבחנה של עצירות תפקודית שהיא הגורם לעצירות ב-95% מהמקרים. כמו כן, חשוב להיות מודעים ל"דגלים אדומים" המחשידים לקיומה של מחלה אורגנית.
אנמנזה
- הטלת הצואה
מהי תדירות היציאות? מרקם וגודל היציאה? באיזה גיל החלה העצירות? כיצד היו היציאות בחודשי החיים הראשונים? (עצירויות מגיל צעיר מאוד מחשידות לבעיה אורגנית). האם תהליך הטלת הצואה מלווה במאמץ או כאב? האם מופיע דמם רקטלי טרי על הצואה או בניגוב בבמר הטלת הצואה? האם הילד מתלונן על כאבי בטן, בעיקר כאבי בטן תחתונה לאחר סיום ארוחה? האם הטלת צואה משפרת את הכאב? האם יש "בריחות של צואה" ללבנים, שמפורשות לעיתים על ידי ההורים כשלשול? כיצד נראה תהליך הטלת הצואה? האם הילד נוטה לעמוד כאשר רגליו משוכלות, כאשר הוא כולו חיוור ומזיע בניסיון לבלום את הטלת הצואה? האם הוא מוכן לעשות את צרכיו רק בחיתול? האם הוא יושב על האסלה המותאמת לממדיו? האם היה ניסיון גמילה מחיתולים לאחרונה?
- נושאים נוספים
האם לאחרונה היו שינויים בתפריט? האם הילד קיבל תרופות או חיסונים לאחרונה? האם הייתה מחלה בו זמנית (אינטרקורנטית) כמו שלשולים, עם גירוי וכאב באזור פי הטבעת או מחלות חום, שגרמו לשתייה ולאכילה מופחתים ועקב כך להתחלת תופעת העצירות? שינויים במבנה המשפחה: הצטרפות תינוק חדש? גירושין? האם יש סיפור של התעללות עם פגיעה באזור פי הטבעת?
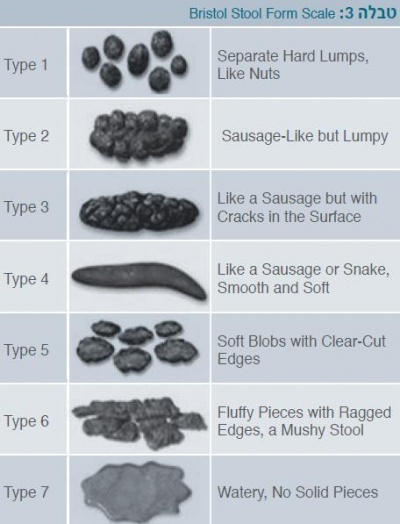
לעתים ניסיון לקבל תיאור מדויק של היציאות ילווה בקושי ובמבוכה. במקרים אלה, ניתן להיעזר ב-Bristol stool form scale שמדרג את היציאות מקשות לנוזליות (טבלה 3). יציאות מסוג 3-1 הן יציאות קשות המאפיינות ילדים עם עצירויות.
בדיקה גופנית
יש לערוך בדיקה גופנית מלאה ולענות על השאלות הבאות: האם קיימים תווים דיסמורפיים כחלק מתסמונת גנטית? פריחות שיכולות להעיד על מחלה נוירוקוטנאית? להתמקד באזור הסקרלי בחיפוש אחר המנגיומה או שיעור יתר היכולים להצביע על הפרעה במבנה עמוד השדרה. יש להעריך מתח (טונוס) שרירי, בעיקר בפלג הגוף התחתון. יש להתרשם מתפיחות בטן. בילדים עם עצירות פונקציונלית, שכיח קיום בטן תפוחה עם מלאות של תוכן צואתי בלולאות מעי הנמוש ברביע בטן שמאלי תחתון, אך הגדלת אברים פנימיים או גושים אחרים אינם חלק מהתמונה. יש להסתכל על האזור שסביב פי הטבעת (פריאנאלי). האם פי הטבעת נראה כמו מבנה כוכב תקין או שמא קיים פתח קטן או במיקום לא תקין כביטוי לנצור אנאלי (Anal fistule)? האם יש בלט של רירית, כביטוי לצניחה של הרקטום (Rectal prolapse)? האם יש עדות לסדקים ולקפלי עור? האם הם מרובים ועמוקים ומחשידים למחלת מעי דלקתית? האם קיים גירוי באזור הפריאנאלי גורם לתגובת כיווץ? אם קיים שיתוף פעולה של הילד, ניתן להשלים בדיקה רקטלית ידנית כדי להתרשם מכיווץ התעלה האנאלית או קיום תוכן צואתי קשה באמפולה. חשוב לזכור, כי במרבית המקרים הבדיקה מבוצעת תוך התנגדות של הילד וערכה האבחנתי יורד, לכן במקרים שבהם התמונה הקלינית מחשידה לקיום עצירות תפקודית, ניתן להתחיל טיפול ללא השלמת הבדיקה הרקטלית הידנית ולהשלים את הבדיקה בהמשך אם העצירות אינה חולפת.
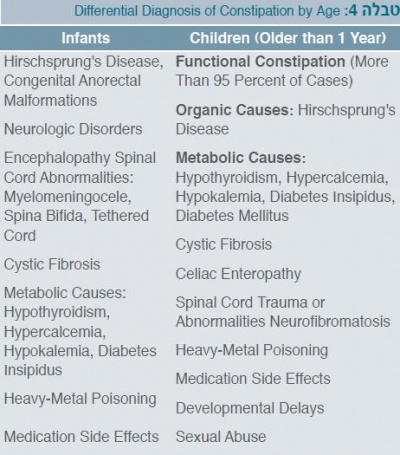
באבחנה המבדלת של עצירות יש לחשוב על הדברים הרשומים בטבלה 4.
טיפול
השלב הראשון והמכריע בטיפול הוא מתן הסבר להורים על מנגנון ההיווצרות של עצירות תפקודית ובעיקר לגבי המנגנון הגורם לפליטה בלתי רצונית של צואה. הידיעה כי קרוב לוודאי אין מדובר במחלה אורגנית ושניתן לטפל בתופעה, יסייעו בהפחתת החרדה ויצירת סביבה תומכת לילד. חשוב להדגיש כי לכלוך הלבנים בצואה אינו נעשה במכוון אלא עקב אובדן המנגנון התקין של הטלת צואה. כדאי לקבוע דפוס קבוע של הליכה לשירותים בשעה קבועה במשך היום, לרוב לאחר ארוחה, כאשר הילד והוריו אינם ממהרים לפעילות כלשהי.
ריקון המעי (Disimpaction)
במצבים שבהם קיימת הצטברות ממושכת של תוכן צואתי קשה ברקטום או פרוקסמלית יותר במעי הגס, חשוב לרוקן את המעי הגס לפני התחלת טיפול מניעתי לעצירות. ניתן לבצע זאת במתן תכשירים דרך הפה, דרך הרקטום או לשלב את שניהם. אומנם מתן טיפול בחוקנים הוא מהיר יותר, אך זוהי דרך פולשנית יותר, ויש לה יותר תופעות לוואי כמו פציעה של רירית הרקטום עד כדי ניקוב בעיקר כאשר הילד מתנגד לפעולה, הפרעות מאזן מלחים ועוד. נוסף על כך, מכיוון שמדובר בתהליך ממושך, יש להביא את הילד לשיתוף בתהליך ולהימנע, ככל האפשר, משימוש בפעולה שמגבילה את חירותו. בסופו של דבר, הגישה שתינקט צריכה לבוא כהחלטה משותפת עם ההורים על התהליך העדיף.
טיפול אחזקתי (Maintenance)
- תזונה
חשוב לשלב הרגלי אכילה נכונים עם הקפדה על שתייה מספקת. חשוב לשלב בתפריט מאוזן גם פירות וירקות. חלק מהפירות (תפוחי עץ, אגסים, שזיפים) מכילים סוכרים לא מסיסים, כמו סורביטול, שגורמים לריכוך הצואה על ידי העלאת כמות הנוזלים בה. הירקות עשירים בסיבים. אף שהעשרת המזון בסיבים נשמעת המלצה הגיונית, יש לזכור כי אין מספיק מידע מבוסס לגבי ילדים. בתינוקות צעירים הניזונים מפורמולה על בסיס חלב פרה, ניתן לנסות לעבור לפורמולה על בסיס סויה או הידרוליזט של חלבון פרה שכן תוארה עצירות כביטוי לאלרגיה לחלב פרה.
- הקניית הרגלי מתן צואה
רצוי לקבוע הליכה יזומה לשירותים בשעה קבועה במשך היום. יש לוודא שהייה מספקת בשירותים, לפחות במשך 10-5 דקות, ולא לדחוק בו להזדרז. בילדים צעירים ניתן להשתמש בטבלאות רישום המציינות מתי הייתה יציאה ולתגמל אותם על הצלחה בשמירת דפוס קבוע של מתן צואה באסלה (מתן פרסים). כאשר הנכונות של הילד לשתף פעולה נמוכה, יהיה לעתים צורך לשלב גם טיפול פסיכולוגי.
- טיפול תרופתי
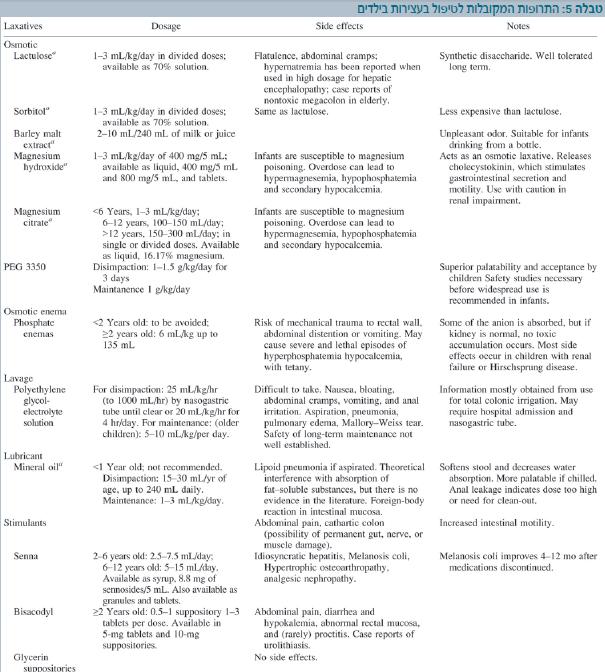
במרבית המקרים יהיה צורך בשילוב טיפול תרופתי לזמן ממושך של חודשים. לעתים קרובות לאחר הפסקת הטיפול התרופתי יופיעו שוב תלונות על עצירות ויהיה צורך בחידושן (טבלה 5).
טבלה זו פורסמה ב-2006 במסגרת הנחיות ה-NASPGHAN לטיפול בעצירות. מאז נצבר ניסיון רב בשימוש בתכשירים המכילים את מולקולת ה- 3350 PEG (Normalax, Peglax). תכשיר זה נמצא יעיל ובטוח לשימוש גם בתינוקות מבוגרים מגיל 6 חודשים כקו טיפולי ראשון. זה למעשה פולימר אינרטי שאינו נספג ועל ידי מנגנון של מפל אוסמוטי גורם לעלייה בנפח במעי הגס. לרוב הוא נסבל במינונים הרגילים, אך במינון גבוה יכול לגרום לבחילות, תפיחות בטן וכאבי בטן עוויתיים.
כדאי להזכיר גם את השימוש בפרוביוטיקה כחלק מהטיפול בעצירות. לא מעט עדויות נצברות מראות השפעה מיטיבה של חיידקים פרוביוטיים הן על תדירות היציאות והן על מרקמן. מכיוון שקיימות בעיות מתודולוגיות בעבודות שבוצעו בילדים בהקשר זה, לא ניתן להמליץ על שימוש בפרוביוטיקה כחלק מפרוטוקול טיפולי בעצירות, אך בהחלט ניתן לבחון השפעת טיפול פרוביוטי באופן פרטני.
פרוגנוזה
רבים מהילדים יזדקקו לטיפול ממושך של חודשים עד שנים במרככי צואה. ניסיון גמילה ייעשה בהדרגה ורק לאחר מספר חודשים שבהם הושגה תבנית יציאות תקינה. ילדים שלא הגיבו לטיפול או ילדים שאצלם הופיעו אצלם תלונות המחשידות לקיום בעיה אורגנית, יש להפנות להמשך בירור גסטרואנטרולוגי.
דגלים אדומים
הבאים מחשידים לקיומה של מחלה אורגנית:
- יציאה מאוחרת של מקוניום (מעל 48-36 שעות)
- עצירות שהחלה בשבועות הראשונים לחיים
- צואה שנראית כסרט דק וארוך בעיקר בילדים מתחת לגיל שנה
- תלונות על עצירות שמלווה תפיחות בטן והקאות
- איחור התפתחותי ובעיקר חולשת שרירים בגפיים תחתונות
- שבירת עקומות משקל
- סיפור משפחתי של אלרגיה למזון, מחלת הכרסת (Celiac disease), לייפת כיסתית (Cystic fibrosis), גידולים במערכת העיכול בגיל צעיר
- ניתוחי בטן בעבר
- יציאות דמיות חוזרות
- מחלות חום חוזרות
- עור יבש וגס
- צמא, תכיפות במתן שתן
- זיהומים ריאתיים חוזרים
ביבליוגרפיה
- Baker SS, Liptak GS, Colletti RB, et al. Constipation in infants and children: evaluation and treatment. A medical position statement of the North American Society for Pediatric Gastroenterology and Nutrition (published correction appears in: J Pediatr Gastroenterol Nutr 2000;30:109). J Pediatr Gastroenterol Nutr 1999;29:612–626
- Ezucurra LB, Ulman R, Gordon J. Diagnosis and management of idiopathic childhood constipation: Summary of NICE guidlines. BMJ;2010:340:1240-1243
- Biggs WS, Dery WH. Evaluation and treatment of constipation in infants and children.American Family Physician 2006;73(3 ):469-477
- Evaluation and Treatment of Constipation in Infants and Children: Recommendations of the North AmericanSociety for Pediatric Gastroenterology,Hepatology and Nutrition. JPGN 2006;43:1-13
- Blackmer BA, Farrington AE. Constipation in the Pediatric Patient: An Overview and Pharmacologic Considerations. J Pediatr Health Care 2010;24(6):385-399
- Chmielewska A., Szajewska H. Systematic review of randomised controlled trials: Probiotics for functional constipation. World J Gastroenterol 2010;7:16(1):69–75
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר אילנה ויינטראוב, פרופ' יורם בויאנובר


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק