פגיעה ברצועה הצולבת הקדמית - Anterior cruciate ligament injury
| פגיעות ברצועות הצולבות | ||
|---|---|---|
| Anterior cruciate ligament injury | ||
| ||
| ICD-10 | Chapter S 83.5 | |
| ICD-9 | 844.2 | |
| יוצר הערך | ד"ר מתן אלעמי-סוזין | |
פגיעת ברך וכאבים בברך הם תלונות נפוצות ברפואה ראשונית, ומהווים כשליש מהמקרים המוסקולוסקלטליים.1 10%-15% מהמבוגרים בקהילה מדווחים על כאבים בברך בכל זמן נתון.2,3
אפידמיולוגיה
עם היארעות של 100000-200000 קרעים של הרצועה הצולבת האנטריורית (ACL) בשנה בארה"ב, קרע של ה-ACL היא פגיעת ברך נפוצה.4,5 למעשה, ההערכה היא ש 1 מ-3000 סובל מקרע של ה-ACL כל שנה בארה"ב.5 לאוכלוסיה שבגילאי 15 עד 45 שנים, השכיחות השנתית של פגיעת ACL עולה על 1 מכל 1750 אנשים.6 קרעים של הרצועה הצולבת הפוסטריורית (PCL) מהווים 3% מפגיעות הרצועות בברך ו-38% מכלל פגיעות הרצועות הנצפות בחדר מיון וטראומה.7 לכן, מכיוון שפגיעות ברך בכלל, ופגיעות ברצועות הברך בפרט, הן פגיעות נפוצות, חשוב שהרופא הראשוני ירגיש בנוח באבחנה ובניהול פציעות מסוג זה.
אטיולוגיה
אנטומיה וביומכניקה
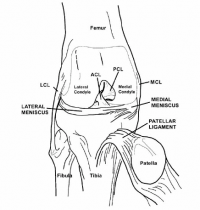
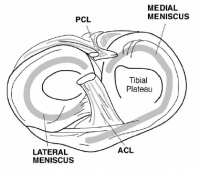
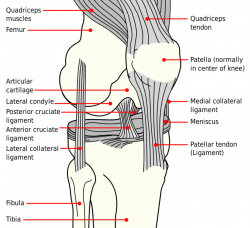
ה-ACL היא אחד מהמייצבים הסטטיים של הברך, יחד עם ה-PCL והרצועות medial collateral ligament - MCL ו-lateral collateral ligament - LCL (איורים 1 ו-2). יחד, ארבע הרצועות מאפשרות לברך לתפקד כמפרק ציר מורכב, עם יכולות סיבוביות שמאפשרות ל- tibia להסתובב פנימה (internal rotation) ולהחליק פוסטריורית על ה-femoral condyles במהלך פלקסיה, ולהסתובב חיצונית (external rotation) 15 עד 30 מעלות במהלך אקסטנציה.8
באופן ספציפי, ה-ACL היא המגבילה העיקרית לתנועה אנטריורית של ה-tibia ביחס ל-femur. היא גם מסייעת בהגבלת הסיבוב הפנימי (internal rotation) של ה- tibia על גבי ה-femur, במיוחד כשהמפרק קרוב לאקסטנציה מלאה. כמו כן, היא מסייעת מעט בהגבלה של סיבוב חיצוני (external rotation) וזוויות varus-valgus, במיוחד בנשיאת משקל.
ה-ACL יוצאת מה-lateral femoral condyle ל-tibia המדיאלית, בכיוון אנטריורי, מדיאלי ודיסטלי. ניתן לחלק את ה-ACL לשני חלקים, ה-anteromedial band וה-posterolateral band, שנקראים על פי אתרי החיבור הספציפיים שלהם באינסרציה ל-tibia.9
אספקת הדם העיקרית ל-ACL מגיעה מה-middle genicular artery, שיוצא מהעורק הפופליטאלי ומחורר את קפסולת המפרק הפוסטריורית. העצבוב העיקרי מקורו ב-posterior articular nerve, המספק בעיקר קולטני מתח וכאב הממוקמים בשכבה התת-סינוביאלית קרוב לאינסרציה של ה-ACL.
מנגנון הפגיעה
כ-70% מפגיעות ה-ACL הם במנגנון שלא מערב מגע ישיר (noncontact mechanism).5,10,11 הסיפור הקלאסי כולל האטה, היפראקסנציה או סיבוב פתאומי, המלווה בהרגשת "pop", כאב משמעותי ולאחר מכן נפיחות.8 המנגנון בדרך כלל מערב כוח המופעל בכיוון valgus. פגיעה כזו יכולה להתרחש למשל כשנוחתים על רגל ישרה לגמרי, או כשמנסים לבלום את הגוף עם ברך בהיפראקסטנציה. פגיעות ב-ACL נפוצות בכדורסל ובכדורגל.11 במחקר שבוצע על פגיעות ACL נמצא ש-35% מהספורטאים האטו, 31% נחתו על הרגל, ו-4% נפלו לאחור בזמן הפגיעה.11
פגיעות ACL בנשים
השכיחות של פגיעות ACL בנשים ספורטאיות עולה על זו שבגברים ספורטאים בענפי ספורט כמו כדורסל, כדורגל, כדורעף, כדוריד ורוגבי.10 באופן ספציפי, מחקרים הראו שנשים שחקניות כדורסל מועדות פי 4 עד פי 8 לפגיעת ACL יחסית לגברים שחקני כדורסל, וכדורגלניות פי 2.5 יותר מועדות מאשר כדורגלנים.10,12 מנגנון הפגיעה השכיח גם בנשים הוא מנגנון שאינו כולל מגע ישיר (noncontact mechanism).12 פערים אלה בין נשים לגברים הולידו מחקרים שמטרתם לאפיין את גורמי הסיכון לפגיעות ב-ACL.
גורמי סיכון לפגיעות ACL שאינן כתוצאה מחבלה ישירה (noncontact ACL injury)
גורמי הסיכון האפשריים לפגיעות ACL סווגו כסביבתיים, אנטומיים, הורמונליים וביומכניים.5,10,13-16 גורמים סביבתיים כוללים את סוג המשטח שעליו מבצעים את הפעילות ואת ממשק המגע בין הנעל למשטח. גורמים אנטומיים כוללים את גודל ה-ACL, מנח הגפה התחתונה, גמישות מפרק הברך, חוזק השרירים, מנח האגן, ורוחב ה-femoral notch. תחום המחקר העיקרי בגורמי הסיכון ההורמונליים הם יחסי הגומלין בין רמות האסטרוגן לבין גמישות ה- ACL. בגורמי הסיכון הביומכניים מתמקדים בשינוי הבקרה הנוירומוסקולרית ובדפוסי התנועה הנובעים ממנה. בנוסף, רמת המוכנות של הספורטאי, חוזקו, הקואורדינציה והמיומנות שלו, כנראה גם משחקים תפקיד בפגיעות ACL.10
החיכוך בין הנעליים למשטח המשחקים / האימונים נחשב גורם סיכון לפגיעות ACL שאינן כתוצאה מחבלה ישירה בכל הספורטאים.17,18 בליגת הפוטבול האמריקאית נמצאה קורלציה בין משטחי משחק יבשים לבין שכיחות מוגברת של פגיעות ACL שאינן כתוצאה מחבלה ישירה.19 מכיוון שחיכוך גבוה בין הנעל למשטח עשוי להגדיל את הביצועים, חשוב להבין שעלייה ברמת הביצוע עלולה להגדיל סיכוני פגיעה.20
הבדלים אנטומיים בין גברים לנשים כוללים הבדלים במנח הגפה התחתונה, גמישות המפרק, רוחב ה-femoral notch, וגודל ה-ACL, נבדקו כגורמי סיכון פוטנציאלים לפגיעת ACL שאינה כתוצאה מחבלה ישירה. לנשים יש varus גדול יותר בירכיים ו-valgus גדול יותר בברכיים, מה שמגדיל את Q angle ואת ה-pronation של כף הרגל. מנח סגיטלי של ברך בעמידה (knee recurvatum), navicular drop אקססיבי, ופרונציה מוגברת של המפרק הסוב-טאלארי, שונים בקרב ספורטאים עם פגיעת ACL לבין אלה שאינם נפגעים, מה שמעלה את האפשרות כי הם עשויים להיות גורמי סיכון לפגיעת ACL ולא תוצאה של הפגיעה.21
התפקיד של רוחב ה-femoral notch היה נתון במחלוקת. הראו שלנשים, בממוצע, רוחב ה-intercondylar notch צר יותר,22-25 ושרוחב notch צר יותר אף בגברים קשור בשכיחות מוגברת של קרע ב-ACL בצד הקונטרה-לטרלי באלו עם קרע קודם.5,25 ההשערה היא שהיצרות ה-notch גורמת ל-impingement וכתוצאה מכך לקרע של ה-ACL.13, 26-28 Uohrchak ושותפיו29 קבעו שרוחב צר של ה-femoral notch הוא גורם סיכון חשוב לפגיעת ACL שאינה כתוצאה מחבלה ישירה בשני המינים עם relative risk של 4 בנשים ו-3.7 בגברים, במחקר פרוספקטיבי שהם ערכו.
הקורלציה בין גודל ה-femoral notch וגודל ה-ACL גם כן הייתה נתונה במחלוקת. בהינתן שבממוצע, לנשים יש femoral notch צר יותר ו-ACL קטנה יותר מאשר בגברים, חלק מהחוקרים מאמינים ש-femoral notch צר נמצא בקורלציה ל-ACL קטנה שיותר מועדת לפגיעה.22, 30-32 אחרים חולקים על קביעה זו.13,33
הנתונים מצביעים על כך שתנועתיות יתר (hyper mobility) כללית, וגמישות יתר הספציפית לברך, עשויים להיות גורמי סיכון בלתי תלויים לפגיעת ACL.29 במחקר הפרוספקטיבי של Uohrchak ושותפיו נמצא שגמישות ברך כללית היא גורם סיכון לפגיעת ACL שאינה כתוצאה מחבלה ישירה גם בצוערים וגם בצוערות (relative risk של 2.7 ו 3.1, בהתאמה). גמישות ספציפית של הברך, המוגדרת על ידי תזוזה אנטריורית מוגברת במדידות KT-2000 גם כן נמצאה כגורם סיכון בצוערות (RR=2.7).29 עדיין אין הסכמה האם לנשים יש גמישות יתר מוגברת ספציפית בברך או האם הבדל זה מנבא פגיעת ACL.13
חוקרים הבודקים את הקשר בין הורמונים ספציפיים למין וסיכון מוגבר לקרע ב-ACL מעלים שלוש השערות עיקריות, כפי שסוקר על ידי Arendt:13
- הורמונים ספציפיים למין מגדילים גמישות רקמתית והיא המעלה את הסיכון לפגיעה
- הורמונים ספציפיים למין משנים את ההרכב התאי של הרצועה, וגורמים לכך שהרצועה תהיה חלשה יותר.
- השפעה הורמונלית על הבקרה הנוירומוסקולרית של הגפה, ובמיוחד על הקואורדינציה של הגפה, עשויים להתקיים ולהיות קשורים לשינויים הורמונליים המתרחשים במהלך מחזור הוסת.
חוקרים המתעסקים במדע בסיסי, הדגימו קולטנים לאסטרוגן ולפרוגסטרון בדגימות ACL בבני אדם, וש-estradiol 17β מפחית פרוליפרציה של פיברובלסטים וסינתזת קולגן ב-ACL.34,35 רצועות ACL בארנבים שנחשפו לאסטרוגן עמדו פחות טוב בעומסים ביחס לרצועות שלא נחשפו לאסטרוגן,36 מה שמעלה אפשרות שהשינויים ברמות אסטרוגן במהלך מחזור הוסת עשויים לשנות את חוזק ה-ACL.33,37
חוקרים רבים ניסו לבסס קשר בין שיעור פגיעות ACL בנשים לבין שלב הביוץ של מחזור הוסת,38-40 ואילו אחרים מצאו סיכון מוגבר לפגיעה דווקא בסוף השלב ההפרשתי/ובווסת,41 או בשלב הפוליקולרי.42 מחקרים מבוקרים היטב שמגדירים במדויק את שלבי מחזור הוסת על סמך בדיקות הורמונליות נחוצים כך שניתן יהיה להגדיר טוב יותר האם קיים קשר בין מחזור הוסת לבין פגיעת ACL שאינה כתוצאה מחבלה ישירה.
רמות אסטרוגן גבוהות נמצאו בקורלציה לגמישות ה-ACL,43 במיוחד סביב הביוץ44 ובשלב ההפרשתי.45,46 כמו שנאמר דרושים מחקרים מדויקים יותר ועל מספר נבדקות רב יותר. חלק מהמחקרים מציעים שגלולות למניעת הריון עשויות להגן מפני פגיעות חבלתיות של השריר והשלד.47,48 השערה אחת היא שגלולות למניעת הריון מקלות על חלק מהתסמינים הקדם-וסתיים והוסתיים, שעלולים לפגום בקואורדינציה ועקב כך להגביר את המועדות לפגיעה.48
למרות הויכוחים והדיונים ה"חמים" סביב תפקידם של ההורמונים הספציפיים למין בפגיעות ACL, אין עדיין הסכמה האם קיימים יחסים של סיבה ותוצאה. למעשה, ועידת הקונצנזוס של Hunt Valley שעסקה במניעת פגיעות ACL שאינן כתוצאה מחבלה ישירה, הגיעה למסקנה, שבהתבסס על הספרות הקיימת, לא ניתן להצדיק מתן הורמונים למניעת פגיעות ACL, ואין עדות המצדיקה שינוי באופי הפעילות או הגבלת פעילות בנשים בכל זמן במהלך מחזור הוסת.5
בהינתן שמתארי הסיכון הספציפיים לפגיעות ACL שאינן תוצאה של חבלה ישירה כוללים האטה, חיתוך או שינוי כיוון, ונחיתה על הגפיים, מוקדה תשומת לב רבה בהבדלים הנוירומוסקולריים שבין גברים לנשים. לנשים יש נטייה להפעיל את ה-quadriceps שלהן כשהן מתקרבות לאקסטנציה מלאה של הברך, עם מעט הפעלה של ה-hamstrings, ולנחות בזוויות קטנות יותר של פלקסיה של הברך ובזוויות גדולות יותר של valgus יחסית לגברים. כל הגורמים האלה מגבירים את העומס על ה-ACL ועל כן עלולים להגביר את מועדות ה-ACL לפגיעה.10, 49-53
מחקרים שונים בדקו עייפות כגורם סיכון לפגיעות ACL שאינן תוצאה של חבלה ישירה.10 עייפות בנבדקים ובנבדקות שביצעו פעילויות הכוללות עצירה-קפיצה (stop-jump activities), קשורה בעלייה בכוחות הגזירה ב- tibia האנטריורית הפרוקסימלית, תנועות valgus מוגברות של הברך, והפחתה בזווית הפלקסיה של הברך, כולם תוארו כמגבירים את המתח על ה-ACL.10 גברים ונשים אכן שונים במנגנונים שאחראיים לכוחות גזירה אנטריורים פרוקסימלים מוגברים בעייפות, כשלגברים יש הפחתה בתנועות ה- varus של הברכיים ובנשים יש עלייה בתנועות ה- valgus של הברכיים.10 לכן, ההבדלים בהסתגלות הנוירומוסקולרית בעייפות יכולים להוות משתנה נוסף בהערכת הסיכון לפגיעת ACL שאינה תוצאה של חבלה ישירה בנשים.
| מבחן | רגישות (%) | סגוליות (%) |
|---|---|---|
| Lachman | ||
| Pivot-shift | ||
| Anterior drawer |
קליניקה
אבחנה
אנמנזה ובדיקה גופנית
כמו בכל הפגיעות, האנמנזה הכרחית בהערכת פגיעת הברך. במקרים של פגיעות ACL, 70% אינן תוצאה של חבלה ישירה (noncontact injury), ובאופן טיפוסי מערבות האטה, היפראקסטנציה או תנועה סיבובית פתאומית, המלווה ב- "pop", כאב משמעותי ונפיחות.10, 54 שאלות אנמנסטיות ספציפיות לגבי הגבלה בתנועה, חוסר יכולת לכופף את הברך, כאב המחמיר בפעילות, וחוסר יציבות / בריחה של הברך בהליכה או pivoting גם כן קשורים בקרע של ה- ACL.55 סיפור או נוכחות תפליט בברך תוך 4-6 שעות מהפגיעה מציע פגיעה תוך-פרקית, כמו פגיעת ACL או פגיעה במניסקוס,2 או שבר אוסטאוכונדראלי.54,56 אף על פי שהספרות תומכת בקורלציה גבוהה בין פגיעת ACL לתפליט בברך, לא דווח מהו האחוז המדויק של פגיעות ACL שיתייצגו עם תפליט. אעפ"כ, מחקרים פרוספקטיבים של פגיעות ספורט הדגימו ש 67% עד 72% מהספורטאים המתייצגים עם תפליט דמי (hemarthrosis) בברך, לא כולל דיסלוקציות של הפיקה, יסבלו מקרע מלא או חלקי של ה-ACL.57,58
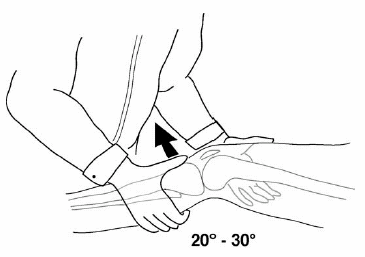
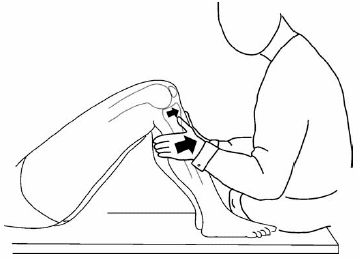
הבדיקה הגופנית של ה-ACL מתמקדת בשלושה תמרונים ספציפיים: מבחן Lachman, מבחן pivot-shift ומבחן מגירה קדמי (טבלה 1). מבחן Lachman מבוצע כשהנבדק שוכב על גבו והברך בפלקסיה של 20 עד 30 מעלות (איור 3). חיוני שהנבדק ירפה את ה- hamstrings לחלוטין על מנת שהבדיקה תהיה מדויקת. יד אחת מייצבת את ה-femur בעוד השנייה אוחזת ב-tibia הפרוקסימלית ומושכת אותה קדימה, תוך בדיקת ההסטה האנטריורית שלה ונקודת העצירה. הגמישות מדורגת כ +1 (תזוזה של 1-5מ"מ), +2 (תזוזה של 6-10 מ"מ) ו +3 (מעל 10 מ"מ). ונקודת העצירה בד"כ מתוארת כשמורה (intact), רכה (soft) או לא קיימת (nonexistent).
בקרע של ה-ACL תהיה הסטה אנטריורית מוגברת, לפחות 3 מ"מ יותר בהשוואה לצד שאינו פגוע, ונקודת עצירה רכה או לא קיימת.59,60 המטא-אנליזה של Solomon ושותפיו2 מצאה כי הרגישות של מבחן Lachman הייתה 84% והסגוליות 100%, ויחס הסבירות (likelihood ratio) לכך שהבדיקה תהיה חיובית היה 42. באופן דומה, המטא-אנליזה של Scholten ושותפיו61 מצאה כי למבחן Lachman רגישות וסגוליות של 86% ו-91%, בהתאמה, ויש לו את ערך הניבוי השלילי ( negative predictive value) הגבוה יותר מבין שלושת המבחנים. מבחן Lachman נחשב כמבחן האמין ביותר בבדיקת קרע ב-ACL.62
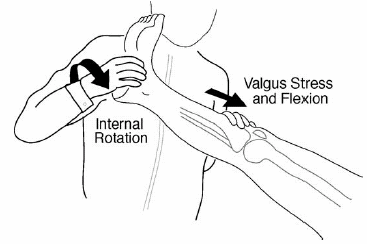
במבחן "pivot-shift", הנבדק שוכב על הגב עם הברך בפלקסיה קלה. הבודק מניח יד על ראש ה-fibula ומפעיל כוח valgus על הברך, בעוד היד השנייה מבצעת סיבוב פנימי (internal rotation) על הקרסול (איור 4). אם ה- ACL קרועה, ה-tibia מבצעת סובלוקסציה אנטריורית כשהברך בפלקסיה של בערך 20 מעלות. כשהברך בפלקסיה של בערך 40 מעלות, ה-iliotibial band מחזיר את ה-tibia למקומה, בד"כ תוך יצירת רעש "קליק" שמסמל מבחן pivot-shift חיובי. מבחן pivot-shift הוא מבחן שבד"כ קשה לבצע אותו כי הוא מוגבל על ידי guarding שמצבע הנבדק. לכן הרגישות שלו משתנה בהתאם למחקר, ונעה בין 27% ל-95% כפי שמדווח על ידי Solomon,2 ו-18% עד 48% כפי שמדווח על ידי Scholten.61 הרגישות יכולה להשתנות גם בהתאם למבחן ה- pivot-shift שבוצע במחקר: 75% ב- pivot drawer, 72% ב-flexion rotation drawer - אלה היו הבדיקות הרגישות ביותר מבין 6 מבחני הpivot-shift האפשריים.63 אולם, ל-pivot-shift הייתה סגוליות גבוהה, 97%-99%, ואת ערך הניבוי החיובי (positive predictive value) הגבוה ביותר מבין שלושת המבחנים.61
מבחן המגירה הקדמי מבוצע כשהנבדק שוכב על גבו עם ברך בפלקסיה של 90 מעלות (איור 5). אגודל הבודק מונחת על האספקט האנטריורי של ה-medial and lateral condyles של ה-tibia, כשאצבעותיו מאבטחות את החלק הפרוקסימלי של שרירי הסובך. לאחר שמוודאים כי ה-hamstrings רפויים וה-tibia אינה מסובבת, הבודק מושך את הרגל אנטריורית. אם יש הסטה אנטריורית מוגברת בהשוואה לצד שאינו פגוע או נקודת עצירה רכה, המבחן חיובי לפגיעה ב-ACL. במחקרים, הרגישות של מבחן המגירה הקדמי נעה בין 9% ל-93%, עם ממוצע של 62%. 2 הסגוליות נעה בין 23% ל-100% עם ממוצע של 67% במטא-אנליזה אחת, 2 ומ-78% עד 98% (ממוצע 88%) באחרת.61 יחס הסבירות (likelihood ratio) למבחן מגירה אנטריורי חיובי היה 3.8, ולשלילי היה 0.3. 2 בהינתן הרגישות והסגוליות הנמוכות יותר של מבחן המגירה האנטריורי, הוא אחד מהמבחנים האבחנתיים הפחות משמעותיים בהשוואה לשני המבחנים הקודמים בהערכת ה-ACL.61
כשמעריכים נבדק לפגיעת ACL חשוב להשוות לברך השנייה (הבריאה), כיוון שלנבדק יכולה להיות גמישות מולדת של הרצועות. חשוב גם לבצע בדיקה מלאה של הברך, כיוון ש-Solomon וחבריו2 מצאו שהרגישות של כלל הבדיקה לפגיעת ACL הייתה 82%, עם סגוליות של 94%, likelihood ratio חיובי של 25 ושלילי של 0.04. בהינתן ש- 53%-78% מפגיעות ACL מלוות בקרעים במניסקוס,64 ושכיחה פגיעה של ה-MCL והמניסקוס המדיאלי בפגיעת valgus של ACL, וה-LCL בפגיעת varus של ה-ACL, בדיקת ברך מלאה תסייע לגלות פגיעות נלוות אלה.
דימות
את הרוב המוחלט של פגיעות ה- ACL ניתן לאבחן מהאנמנזה ומהבדיקה הגופנית.64-67 אמצעי הדימות מהווים דרך לאישוש האבחנה ולסייע בתכנון התערבות ניתוחית. צילומי רנטגן פשוטים עשויים להדגים ממצאים המציעים פגיעת ACL, כמו תלישה (avulsion) של הקפסולה הלטרלית, הידועה גם כשבר ע"ש Segond, או תלישה של ה- tibial spine, ששכיחה יותר בפצועים צעירים.68-69 הם גם עשויים להראות סימנים לא ספציפיים שניתן לייחס אותם לפגיעת ACL, כמו תפליט בפרק, שברים עדינים של ה- posterior tibial plateu, או דחיסה של הסולקוס הלטרלי.68 אולטראסאונד נבדק כבדיקת סקירה לקרעים חריפים ב- ACL. Larsen ושותפיו70 מצאו שהמטומה המודגמת באולטראסאונד, במוצא ה- ACL באזור ה- intercondylar notch, היא בעלת רגישות של 88% וסגוליות של 98% לקרע ב- ACL, עם ערך ניבוי חיובי ושלילי (positive & negative predictive value) של 93% ו 96%, בהתאמה. כלומר, במידה והוא זמין, אולטראסאונד עשוי לסייע באבחנה של קרע חריף של ה- ACL כשלא ניתן לשלול אותו בבדיקה גופנית.
MRI מספק מבט ישיר ולא חודרני על כל רצועות הברך, על המניסקוסים, ועל מבני הרקמות הרכות. MRI הוא בדיקה מדויקת מאוד לקרע ב- ACL, עם רגישות שבין 92% ל 94%, וסגוליות שבין 95% ל- 100%. 62,68,71 סימנים ב- MRI לקרע של ה- ACL כוללים (1) קושי בהדגמה או אי הצלחה בהדגמת ה- ACL בחתכים סגיטליים, (2) מסה בצקתית ומטושטשת ב- intercondylar notch עם אות מוגבר בטכניקת T2-weight, ו- (3) סיבים לא סדירים/גליים עם קרעים באמצע הרצועה או באתרי החיבור. סימנים משניים ב- MRI לקרע של ה- ACL גם כן יכולים לסייע במקרים שאינם חד משמעיים, במיוחד אם יש בצקת קשה המטשטשת את הרצועה. הם כוללים (1) סימן מגירה ב- MRI, המראה סובלוקסציה אנטריורית של ה- tibia ביחס ל- femur בחתכים סגיטליים, (2) חבלות גרמיות ב- lateral or medial posterior tibial plateu, או בסולקוס הלטרלי, (3) אוריינטציה אבנורמלית של סיבי ה- ACL ב- intercondylar notch, ו- (4) זווית חדה של ה- PCL.68 MRI הוא גם כלי שימושי בהערכת פגיעות נוספות בברך הנלוות לקרע של ה- ACL לפני התערבות ניתוחית, כולל קרעים במניסקוס, קרעים ברצועות אחרות (MCL, LCL ו PCL), נזק לסחוס הפרקי, גופיפים חופשיים בחלל הפרק (loose bodies), ותלישות (avulsions) של חיבורי ה- iliotibial band. MRI שימושי במיוחד בתכנון הטרום ניתוחי של קרעי ACL הקשורים בפגיעה בפינה הפוסטרולטרלית, שעלולה להצריך שחזור של רצועות רבות ושל המניסקוס הלטרלי.
טיפול
הברך עם ליקוי ב- ACL
לאחר שקובעים אבחנה של קרע ב- ACL חשוב להבין את הגורל או המהלך הטבעי של הפציעה, לפני שדנים באפשרויות הטיפול עם הפצוע. לאחר שאיבדה את המייצב העיקרי שלה להעתקה אנטריורית של ה- tibia, הברך חסרת ה- ACL נסמכת בעיקר על המניסקוסים, ובמיוחד על הקרן הפוסטריורית של המניסקוס המדיאלי ועל שרירי ה- hamstring וה- soleus, כמייצבים העיקריים למניעת העתקה אנטריורית של ה- tibia.72-76 אולם, קרעים במניסקוס מתרחשים בלמעלה מ- 50% מפגיעות ה- ACL החריפות, ובלמעלה מ- 80% מהפגיעות הכרוניות, המגבירים את חוסר יציבות הברך.60,72,77 באופן ספציפי, קרעים במניסקוס המדיאלי מתרחשים ב- 25%-45% מהקרעים החריפים ב- ACL וב- 73%-91% מהקרעים הכרוניים ב- ACL, בעוד שקרעים במניסקוס הלטרלי מתרחשים ב- 45%-75% מהקרעים החריפים ב- ACL וב- 36%-40% מהקרעים הכרוניים.60,77 חלק מהקרעים במניסקוס אינם משמעותיים קלינית ולא דורשים תיקון, אחרים ברי תיקון, ואילו אחרים מצריכים כריתה של המניסקוס (meniscectomy). בשני מחקרים, 50%-65% מהקרעים המניסקיאלים בקונסטלציה של קרע חריף ב- ACL היו ברי תיקון, בעוד ש 27%-57% מהקרעים המניסקיאלים בקונסטלציה של פגיעה כרונית ב- ACL היו ברי תיקון.78,79 meniscectomy קשורה בהתפתחות מואצת של osteoarthrosis72 וגם מפחיתה את היציבות בברך חסרת ה- ACL. לכן, חוקרים מייעצים לנסות ולשמר כמה שיותר מניסקוס על מנת להפחית את ניוון הפרק לאחר פגיעה ברצועה צולבת.72
לגבי פצועים שלא ספגו קרע במניסקוס בעת הפגיעה החריפה ב- ACL, מחקרים פרוספקטיביים מראים ש 71% מהאנשים עם קרע ב- ACL באוכלוסיה הכללית יפתחו קרע במניסקוס. הקרע במניסקוס מתגלה בבדיקה גופנית בממוצע תוך 2.3 שנים לאחר הפגיעה ב- ACL.80 לגבי ספורטאים שדורשים שחזור של ה- ACL, 59% יסבלו קרע במניסקוס תוך 4.3 שנים בממוצע לאחר הפגיעה ההתחלתית.81 מחקרים פרוספקטיביים אחרים מצאו שקצב ההתפתחות של הקרעים המניסקיאלים המאוחרים שדורשים תיקון הוא 35% תוך 3 שנים,82 10% תוך 4 שנים,83 20% עד 24% תוך 5 שנים,59,84 ו- 35% ב- 15 שנים.85 בהינתן ששחזור של ה- ACL קשור בקצב התפתחות נמוך בהרבה של קרעים במניסקוס,60,73,84-86 יש להסביר לפצועים לגבי הסיכון להתפתחות קרעים מאוחרים במניסקוס במידה ולא מתקנים ניתוחית את הקרע ב- ACL.
נגעים אוסטאוכונדרליים חבויים (occult osteochondral lesions) או חבלות גרמיות, נפוצים בפגיעות ב- ACL, ומתרחשים בכ- 80%-96% מפגיעות ה- ACL החריפות.72,77 בזמן הפציעה, הסובלוקסציה האנטריורית של ה- tibia על גבי ה- femur כתוצאה מכוח ה- valgus או ה- varus שמופעל, יוצרת כוחות דחיסה או גזירה על הסחוס הפרקי. הנגעים הטיפוסיים ממוקמים באספקט הפוסטרולטרלי של ה- tibia ובאספקט האנטרולטרלי של ה- lateral femoral condyle. עדיין לא ידוע מהן התוצאות ארוכות הטווח של נגעים אלה, אך הימצאותם קשורה בתפליטים גדולים וממושכים יותר במפרק הברך, כאב רב יותר, והחלמה ממושכת יותר.87 פגיעת ACL גורמת לשינויים בתפקוד הנוירומוסקולרי, כולל ירידה בפרופריוצפציה במפרק הברך, חולשה של ה- quadriceps, ירידה ביכולת הביצועית, גמישות מוגברת של הברך, שינוי בסדר ובתזמון גיוס יחידות השריר, וסיגול של quadriceps avoidance gait.77,88,89 את חוזק השרירים, היציבה והפרופריוצפציה ניתן לשפר ביעילות בפיזיותרפיה, אך רק לעתים נדירות ניתן להגיע לתפקוד שטרם הפגיעה.88 אפילו שחזור של ה ACL לא מסוגל להשיב את הפרופריוצפציה לרמה שטרם הפגיעה.77 עם השינויים בתפקוד הנוירומוסקולרי ואובדן יכולת הייצוב האנטריורי של ה- ACL, פצועים רבים עם כשל של ה- ACL חווים חוסר יציבות, במיוחד ספורטאים צעירים יותר. למעשה, 86% מהספורטאים המתחרים יצטרכו ניתוח לשחזור ה- ACL על מנת לחזור לרמת תפקוד גבוהה, בעוד שרק 14% יצליחו לשוב לפעילות בלתי מוגבלת ללא ניתוח.60,83 לגבי פצועים המשתתפים בפעילויות ספורטיביות קלות ולא תחרותיות, או שמבצעים רק פעולות קוויות, כמו ריצה או רכיבה על אופניים, טיפול שאינו ניתוחי הוא בעל הצלחה רבה; רק 20%-30% יצטרכו שחזור ניתוחי של ה- ACL על מנת להתגבר על אי היציבות בברך.60,83
Daniel וחבריו60 הציעו "ACL Injury Cascade" על מנת לתאר את התוצאות השליליות האפשריות לאחר פגיעת ACL. בכל הברכיים חסרות ה- ACL קיימת אי יציבות שיכולה להוביל לסובלוקסציה בפעילויות מסוימות. אי יציבות זו יכולה להפריע לפעולות מסוימות אם לפצוע יש אירועים מרובים של "giving way". אי היציבות או הסובלוקסציה יכולה לגרום גם לקרע במניסקוס, כמו שנדון מקודם, ולגרום לאובדן יכולות ספורטיביות משניות עד כדי צורך בכריתת המניסקוס, עם סיכון ל- arthrosis עתידי של הברך.
המטרה של ניתוח לשחזור ה- ACL היא להחזיר את היציבות לברך, וכתוצאה מכך להגן על המניסקוסים ועל הסחוס הפרקי. למעשה, Anderson וחבריו84 מצאו ששחזור ACL הפחית את שיעור הקרעים המניסקיאלים תוך שנתיים מ- 27% ל 3%. מחקר תצפיתי, רטרוספקטיבי, לא מבוקר אחד, העלה אפשרות שהשימוש בשתל עצמי של עצם-גיד-עצם עלול להגביר את השכיחות של patellofemoral osteoarthrosis בפצועים לאחר שחזור ה- ACL.90 אם אסכם, עד היום אין מחקרים פרוספקטיביים שמוכיחים ששחזור ACL מונע, מעכב או מגביר את השינויים הניווניים של הברך בטווח הארוך.
הגישה הטיפולית
הדיון הראשוני באפשרויות הטיפול יכול להתבצע עוד במשרדו של הרופא הראשוני לפני שהפצוע רע אורתופד או מומחה לרפואת ספורט. ההחלטה הטיפולית העיקרית היא בין טיפול שמרני לבין שחזור ניתוחי. המטרות העיקריות של הטיפול הן למנוע פגיעות חוזרות וחזרה לרמת התפקוד הרצויה, ובשאיפה, לרמתך התפקוד טרם הפגיעה. חשוב להגדיר את מטרות השיקום האישיות של כל מטופל ומטופל.
בהתחשב בשיעור הגבוה של קרעים במניסקוס בפצועים עם כשל כרוני של ה-ACL, יחד עם הרצון של רוב המתבגרים והמבוגרים הצעירים להמשיך בפעילויות שהיו רגילים אליהן, שחזור ה-ACL הוא הטיפול המועדף באוכלוסיה זו.60,77 בחולים מבוגרים יותר, הספרות תומכת גם בטיפול שמרני וגם בטיפול ניתוחי.77,91 פצועים עם אורח חיים נהנתני או בעלי פעילויות קלות הם מועמדים אידיאליים לטיפול שמרני. פצועים שמתחרים בענפי ספורט הכוללים קפיצה או תנועות גזירה (למשל, כדורסל, כדורגל, סקי, פוטבול) סביר שיסבלו מחוסר יציבות ובהמשך מקרעים עתידיים במניסקוס ולכן ככל הנראה מרוויחים משחזור ניתוחי של ה-ACL. ספורטאים מתחרים בענפי ספורט כמו שחייה, רכיבה על אופניים וריצה עשויים להסתגל לחסר ה-ACL ולהמשיך להתחרות גם ללא ניתוח.77 Daniel וחבריו59 פיתחו טבלת גורמי סיכון לפגיעה (טבלה 2) על מנת לסייע לרופאים להמליץ למטופלים שלהם לגבי הצורך בשחזור ה- ACL בהתבסס על הבדיקה הגופנית, כמות השעות שהם מתאמנים בשנה, וה- International Knee Documentation Committee sports level (טבלה 3).92,93
| ההבדל ב- KT-1000 בין ברך אחת לשנייה | < 50 שעות פעילות לשנה ברמת ספורט I או II | 50-199 שעות פעילות לשנה ברמת ספורט I או II | > 200 שעות פעילות לשנה ברמת ספורט I או II |
|---|---|---|---|
| < 5 mm | |||
| 5-7 mm | |||
| > 7 mm |
| דרגה | פעילות | ענפי ספורט |
|---|---|---|
| I | ||
| II | ||
| III | ||
| IV | ||
| V |
טיפול שמרני
טיפול שמרני כולל תוכנית פיזיותרפיה מקיפה על מנת לפצות על החסרים הנוירומוסקולריים והפרופריוצפטיביים הקשורים בכשל של ה- ACL.94 התוכנית השמרנית עשויה גם לכלול תומכים (bracing). מכיוון שקרע ב- ACL יוצר כשל בסף הזיהוי של תנועה פסיבית של הברך, ועלול לגרום לירידה בתחושת מיקום המפרק במרחב, רופאים רבים ממליצים על שימוש בתומכים או בשרוולים על מנת לשפר כשל פרופריוצפטיבי זה.95,96 אף על פי שהשימוש בתומכים או בשרוולים אלה לא הוכח כמשפר את סף זיהוי התנועה הפסיבית של הברך, אמצעים אלה הוכחו כמשפרים את הסף בנבדקים נורמלים ללא פציעת ברך.95 Decker וחבריו96 מצאו שתומך ברך גם משפר את התפקוד הנוירומוסקולרי הנותן יציבות דינאמית לברך חסרת ACL. שימוש באגד אלסטי הוכח כמשפר את תחושת מיקום הברך (הפרופריוצפציה).95,97 לכן, מחקרים ראשוניים תומכים בשימוש של תומך ברך או אגד אלסטי על מנת לשפר תפקודים פרופריוצפטיביים בנפגעי ACL.
טיפול ניתוחי
ברגע שפצוע החליט לעבור שחזור ניתוחי, מוקד הדיון העיקרי עם האורתופד המנתח יהיה סוג השתל. האפשרויות כוללות שימוש בשתל עצמי (עצם-גיד פיקה-עצם, עצם-גיד quadriceps או hamstring) או שתל חיצוני (allograft). לא משתמשים יותר בשתלים סינתטיים עקב שיעור כישלונות גבוה, תגובות דחייה ו- synovitis.4,80
שתלי עצם-גיד פיקה-עצם חזקים וקשיחים יותר ביומכנית בהשוואה ל- ACL המקורית, ומספקים יציבות ל- 5 שנים ב- 98% מהמנותחים (המוגדרת כהבדל הקטן מ- 5 מ"מ בתנועה אנטריורית שבין ברך אחת לשנייה).4,81,97a החסרונות העיקריים לשתל זה הם תחלואה באתר התורם, המתרחשת ב- 10% עד 20% מהמנותחים,98 שכוללת אפשרות לכאב ברך אנטריורי, חסר תחושתי, שבר בפיקה, כאב בכריעה, patellar tendonitis וניוון של ה- quadriceps.4,82,83,98a
שתלי hamstring, הכוללים גידים כפולים ומרובעים של semitendinosus ו- gracilis, עולים על שתלי עצם-גיד פיקה-עצם וה- ACL המקורית מבחינת קשיחות וחוזק ביומכני.4,84 אולם קשה יותר לקבע אותם ניתוחית. התחלואה באתר התורם פחות שכיחה מבשתלי עצם-גיד פיקה-עצם (<5%) וכוללת אפשרות לפגיעה בעצב ה- saphenous וחולשת hamstrings.4,99,99a אחוזי היציבות במפרק הברך בשנתיים הראשונות לאחר השחזור עולים על 90%, 100 כשהמגבלות של קיבוע הרקמה הרכה ותנועת השתל בתוך תעלות העצם ככל הנראה תורמים לשיעורי ההצלחה הנמוכים יותר בהשוואה לשתלי עצם-גיד פיקה-עצם.4 בסיכומו של עניין, מחקרים מצאו כי לשתלי עצם-גיד פיקה-עצם ולשתלי hamstring תוצאות דומות במבוגרים, עם הבדלים קטנים במדדים של יציבות הברך לאחר הניתוח, חוזק השרירים ודרגת הפעילות.101,102
שתלים של גיד ה- quadriceps צריכים עוד להיבחן בטווח הארוך, אך הם רוכשים פופולאריות כיוון את הקיבוע לעצם ניתן להשיג באחד משני הקצוות בלי להסתבך מאוחר יותר בכאב ברך אנטריורי.4 התחלואה באתר התורם כוללת את האפשרות לניוון שריר ה- quadriceps ונזק לסחוס הפרקי בזמן ההשתלה. נכון לעכשיו, שתלי quadriceps משמשים יותר בניתוחי רביזיות של שחזור ACL ובניתוחי ברך לאחר פגיעה המערבת רצועות רבות. שיפור בשיטות לגיוס, עיקור ואחסון שתלים זרים עודדו את השימוש ב- allograft לצורך שחזור ACL.103 שתלים אלה נלקחים מתורמים בגיל 15 עד 45 שנים, והאפשרויות כוללות עצם-גיד פיקה-עצם, hamstring, tibialis, גיד אכילס ו- fascia lata. היתרונות של allograft כוללים קיצור זמן הניתוח וההחלמה ממנו, והעדר תחלואה באתר התורם.104 ככלל, היציבות ל- 5 שנים דומה לזו של שתל עצמי.4,95 סיכוני הזיהום והעברת מחלות נמוכים מאוד, אך עדיין נושאים אלה הם המטרידים בעיקר את המנותחים.
לאחר שחזור ACL, השימוש בשרוול neoprene בשנה הראשונה של השיקום משפר את סף זיהוי התנועה הפסיבית של הברך.95 שנתיים לאחר שחזור ACL, אין חסר בזיהוי התנועה הפסיבית של מפרק הברך ולכן אין כל יתרון בשימוש בתומך או בשרוול.95
הדיווחים על הצלחת שחזור ראשוני של ACL נעים בין 75% ל- 93%, ומוגדרים כהקלה בתסמיני אי היציבות, חזרת היציבות התפקודית, וחזרה לרמת פעילות תקינה או קרובה לתקין.105 למרות שיעור גבוה זה של הצלחה, תמיד קיים סיכון לסיבוכים, וחשוב שהרופא הראשוני יבין זאת כשהוא מייעץ למטופליו על שחזור ניתוחי. סיבוכים בזמן הניתוח כוללים קיבוע לא מוצלח של השתל, שתלים חדשים, impingement של השתל, שבר עצם-מקבע, שבר חריף של הפיקה, שתל מזוהם, קרע של גיד הפיקה ופקקת של הורידים העמוקים.105,106 סיבוכים שלאחר הניתוח כוללים זיהום, כשל בהחלמה, פיברוזיס של הפרק, דחייה מוקדמת או מאוחרת של השתל, reflex sympathetic dystrophy ו- Hoffa's syndrome.105,107 המודעות לסיבוכים אלה תסייע בהתערבות מוקדמת של האורתופד על מנת להשיג את התוצאה המיטבית.107
שיקום
תוכנית שיקום אגרסיבית ומתוכננת היטב היא חלק חיוני בהחלמה מקרע ב- ACL ומשחזור ACL (טבלה 4).110,111 לתוכניות פורמליות עם פיקוח יש תוצאות טובות יותר מאשר תוכניות שיקום ללא פיקוח.112 תוכניות מניעה בספורטאים בוגרים מכיוון שלקרע ב- ACL בדרך יש השפעה רבה על הספורטאי המתחרה (תחלואה רבה וצורך בסיום העונה עד להחלמה), רופאים וחוקרים בקהילת רפואת הספורט ניסו למצוא דרכים לצמצום הסיכון לפגיעת ACL. שש התוכניות שפורסמו למניעת קרע ב- ACL התמקדו בשינוי גורמי סיכון נוירומוסקולריים וביומכניים על ידי תרגילי איזון או זריזות, תוך שימוש בתרגילים פליומטריים והדגשת התנועות והתנוחות שעלולות לגרום לפגיעה.113
Henning השתמש בפניות מעוקלות, נחיתה על ברכיים כפופות, ועצירות מרובות צעדים בתכניתו למניעת קרע ACL בשחקני כדורסל.113 Craffa וחבריו114 פיתחו תוכנית המבוססת על פרופריוצפציה לשחקני כדורגל, ובה שיעורי פגיעות ה- ACL היו נמוכים יותר בקבוצות שהשלימו את תוכנית האימונים בהשוואה לקבוצות הביקורת. Hewett ושותפיו פיתחו תוכנית פליומטרית (תרגילי קפיצות) של 6 שבועות שנקראת Sportmetrics, המדגישה טכניקות קפיצה נכונות, כולל נחיתות רכות, instant recoil, ויציבה ומנח נאותים.113 במחקר פרוספקטיבי בנערות תיכון המשחקות כדורגל, כדורעף וכדורסל, Hewett ושותפיו115,116 מצאו היארעות נמוכה משמעותית של פציעות ACL ו- MCL בקרב ספורטאיות שהשתתפו בתוכנית האימונים הפליומטרית. חוקרים בוורמונט זיהו מנגנון ביומכני ספציפי, ה- "phantom foot", שגרם לפגיעות ACL, והפיקו קלטות וידאו חינוכיות שהפחיתו את שכיחות פגיעות ה- ACL באלו שצפו בהן.117,118 ה- Prevent Injury and Enhanced Performance Program שפותחה על ידי Mandelbaum כוללת תרגילים לשחקני כדורגל על מנת לשפר פרופריוצפציה וקושרה לירידה בשיעור פציעות ACL בשחקני כדורגל צעירים.113 Myklebust119 השתמש בתוכנית אימונים נוירומוסקולרית בקבוצת כדור-יד נשים ומצא ירידה משמעותית בסיכון לפציעת ACL.
שש תוכניות אלה תומכות בהשערה שאימון נוירומוסקולרי וביומכני מפחית את הסיכון לפציעת ACL, אולם דרושים מחקרים מבוקרים פרוספקטיביים טובים יותר על מנת לבסס קורלציה חזקה בין תוכניות ספציפיות להפחתה בסיכון לפציעה.
| תקופת זמן | מטרות השיקום | פעילויות ספציפיות |
|---|---|---|
| טרום ניתוח | ||
| יום אחד לאחר הניתוח | ||
| 10-14 ימים לאחר הניתוח | ||
| 2-3 שבועות לאחר הניתוח | ||
| שבוע 8 לאחר הניתוח | ||
| 8-10 שבועות לאחר הניתוח | ||
| 10-14 שבועות לאחר הניתוח | ||
| 12-16 שבועות לאחר הניתוח | ||
| 4-6 חודשים לאחר הניתוח | ||
| 6-9 חודשים לאחר הניתוח |
קרעי ACL בילדים
פגיעות ברך נפוצות בילדים. אף על פי כן, קרע מלא של ה- ACL נדיר, כיוון שה- ACL חזקה יותר מהעצמות ולוחיות הגדילה המקיפות. כוח valgus משמעותי בילד בד"כ גורם לפגיעה בלוחית, שבר תלישה של ה- tibial eminence, או קרע חלקי של ה- ACL.106,108 כשקרע בכל זאת מתרחש, יכולת הריפוי הגבוהה של הילד לא גורמת לשחזור שלמות הרצועה.106 במחקר אחד שבדק פצועים המגיעים לחדר מיון ילדים נמצא כי 82% מהקרעים בילדים הם תוצאה של תאונות ספורט, כשהסיבות הנפוצות ביותר היו סקי (18%), פוטבול (11%) וכדורגל (9%).106 חבלה במהירות גבוהה (תאונות רכב, נפילה מגובה) הייתה אחראית ל- 18% הנוספים של הקרעים.106 ילדים שהשלד שלהם לא הבשיל וקורעים את ה- ACL שלהם מהווים אתגר אבחנתי. ככלל, טיפול שאינו ניתוחי בדרך כלל נכשל בילדים, שבאופן טבעי לא מוכנים להגביל את פעילויותיהם, וסובלים מחוסר יציבות מתמשכת ומנזק למניסקוסים ולסחוס הפרקי.106,109 אולם, טכניקות שחזור ה- ACL במבוגרים מערבות חיתוך של לוחית הגדילה, שבילד שהשלד שלו עדיין לא הבשיל זה עלול לגרום להבדלים באורכי הגפיים עקב עצירת לוחית הגדילה, עיוות זוויתי ו- condylar dysplasia.109 Pressman וחבריו,106 מצאו כי טיפול שמרני בפציעות ACL בילדים הניב תוצאות הרבה פחות טובות בהשוואה לשחזור ניתוחי. לא נמצא גם שום יתרון בדחיית השחזור הניתוחי עד להבשלת השלד. מחקרים בארנבות ובכלבים, וסדרות קטנות בבני אדם, לא הדגימו עצירה של לוחית הגדילה לאחר שחזור ACL.107 בהתחשב באפשרות של עצירת לוחית הגדילה, רוב האורתופדים בוחרים לטפל בילדים שמרנית עד להבשלת השלד, ואז לשחזר את הרצועה.106,107 אולם, אם ילד סובל מאירועים חוזרים של אי יציבות בפעילויות יומיומיות או שיש לו קרע במניסקוס שהוא בר תיקון, התערבות ניתוחית מומלצת בכל גיל שלד שהוא.107 הטכניקה הניתוחית יכולה להיות כזו שתפסח על לוחית הגדילה (physeal sparing), תפגע בה חלקית (partial transphyseal) או באופן מלא (complete transphyseal), בהתאם לשיקול דעתו של האורתופד המנתח.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
קישורים חיצוניים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק