הבדלים בין גרסאות בדף "קווי הנחייה לטיפול בקשיש הסוכרתי"
| שורה 51: | שורה 51: | ||
[[קובץ:סוכרת גיל132.png|ממוזער|מרכז|600px|לפי גיל, 2013]] | [[קובץ:סוכרת גיל132.png|ממוזער|מרכז|600px|לפי גיל, 2013]] | ||
| + | |||
| + | |||
| + | ==איזון סוכרת - יעדים רצויים== | ||
| + | רמות הגלוקוז בדם הרצויות בקרב כלל הקשישים הסוכרתיים, חייבות לעמוד בטווחים הנותנים מענה למספר דרישות, '''לפי סדר חשיבותן''': | ||
| + | *למנוע היפוגליקמיה, בכל דרגת חומרה, לאורך כל היממה אך במיוחד בלילה. | ||
| + | *למנוע מצבי היפרגליקמיה קיצוניים, אשר עלולים לסכן באופן מידי את חיי הקשיש, כגון: DKA - Non Ketotic Hyperosmolar Coma | ||
| + | *למנוע תסמיני היפרגליקמיה ו/או מצב קטבולי, העלולים לפגוע באיכות חייו של הקשיש, כגון: פוליאוריה, פולידיפסיה, נוקטוריה (המלווה בסיכון יתר לנפילות), נוירופתיה סימפטומטית, גרד וגינלי, הפרעה בראייה. | ||
| + | *למנוע היפרגליקמיה כרונית וממושכת, העלולה להוביל להתפתחות סיבוכי סוכרת מיקרו־וסקולאריים עתידיים. (תוחלת חיים צפויה בגיל 70 הוא 9-23 שנים, בגיל 75, 7-17 שנים ובגיל 80, 4-14 שנים). | ||
| + | |||
==ביבליוגרפיה== | ==ביבליוגרפיה== | ||
גרסה מ־06:51, 3 במאי 2017
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | פרופ' חוליו וינשטיין, ד"ר דניאלה יעקובוביץ', ד"ר יוספה בר-דיין | |
| שם הפרק | הגישה הטיפולית לקשיש הסוכרתי | |
| מאת | האגודה הישראלית לסוכרת, האיגוד הישראלי לרפואה פנימית, ההסתדרות הרפואית בישראל, המכון לאיכות ברפואה, המועצה הלאומית לסוכרת האיגוד הישראלי לרפואה דחופה, האגודה הישראלית לאנדוקרינולוגיה, האיגוד הישראלי לאנדוקרינולוגיה פדיאטרית, האיגוד הישראלי לרפואת ילדים, האיגוד לרפואת משפחה
|
|
| מועד הוצאה | עודכן בינואר 2017 | |
| מספר עמודים | 354 | |
- ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון
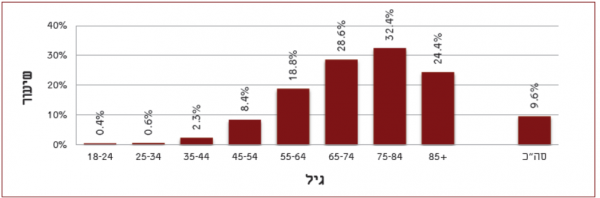
על פי נתוני משרד הבריאות והלשכה הישראלית לסטטיסטיקה, כ-200,000 איש, המהווים כרבע מהאוכלוסייה בישראל מעל גיל 65, לוקים בסוכרת. מספר זה אינו כולל קשישים סוכרתיים בלתי מאובחנים, אשר מספרם מוערך בעשרות אלפים. בהתאם לתכנית הלאומית למדדי איכות, בין השנים -2011 2013, נמצא שכ-28.6% מהאוכלוסייה בגילאים 65-74 ו-32.4% מהאוכלוסייה בגילאים 75-84, לוקים בסוכרת (ראו תרשים מספר 1).
מתוך גרף זה רואים את המגמה הברורה של עלייה מתמשכת בהיארעות הסוכרת בכלל הגילאים ובקרב קשישים בפרט.
מדובר באוכלוסייה מאד הטרוגנית. חלק מהקשישים הם עצמאיים, מתגוררים בביתם עם בני משפחתם, מתפקדים היטב וחלקם אף עובדים לפרנסתם. בקצה השני של הקשת, קשישים תשושים, בודדים, המתגוררים במוסדות גריאטריים שונים ותלויים תלות מלאה, נפשית וגופנית, במטפלים. בין שני הקצוות מגוון רחב של אוכלוסיית קשישים עם יכולות שונות.
הצורך בכתיבת קווי הנחייה לטיפול בקשיש הסוכרתי נובע מהתחושה, כי הטיפול הניתן כיום אינו משביע רצון ויש צורך לשפרו.אחת הסיבה העיקרית לתחושה בלתי נוחה זו כרוכה בעובדה שבמרבית המחקרים הקליניים אשר נערכו בקרב חולי סוכרת, גיל המשתתפים לא עלה על 65 שנה. כתוצאה מכך, יעילותן ובטיחותן של תרופות וטכנולוגיות חדישות לטיפול בסוכרת, כמו גם גישות טיפוליות חדשניות, לא נבדקו בקשישים באותה מידה כפי שנבדקו בקרב מבוגרים מתחת לגיל 65. רק בשנים האחרונות החלו להיערך, וגם להתפרסם, מחקרים בהם לא נקבע קריטריון להגבלת גיל המשתתפים, ולאחרונה אף פורסמו מחקרים הכוללים מספר לא מבוטל של משתתפים מעל גיל 75, ואף מחקרים ייעודיים לאוכלוסייה זו.
המסקנה כי "אם זה טוב לבני 40-50 אזי גם בני ה-70-80 יוכלו ליהנות", אינה בהכרח נכונה. פערי הגיל הגדולים מצביעים על שתי אוכלוסיות בעלות מאפיינים שונים. בניגוד לאוכלוסייה היחסית צעירה ובריאה יותר, שנבדקה במחקרים קליניים פרוספקטיביים כפולי סמיות ואקראיים, הרי שבקרב הקשישים קיימת, בדרך כלל, תחלואה נלווית רבה יותר, כמו גם צורך בטיפול תרופתי כרוני נלווה נרחב. מחלות לב, מוח, דיכאון, עצירות, נפילות חוזרות, הם רק חלק מתחלואה נלווית זו. בנוסף, עם השנים, ירידה קוגניטיבית מפחיתה את היכולות לטיפול עצמי גם בקרב אלה שנהלו שנים רבות את הטיפול בסוכרת בהצלחה רבה.
הגישה הכללית לטיפול בסוכרת בקרב קשיש סוכרתי, המבוססת רק על נתונים שנבדקו ונתקבלו ממחקרים באנשים צעירים יותר, עלולה להטות ולהוביל לתוצאות בלתי רצויות.
בתנאים אלה של מיעוט נתונים בדוקים אשר ניתן להישען עליהם, על פי רפואה מבוססת עדויות (Evidence Based Medicine), מובעות כאן המלצות לטיפול בקשיש הסוכרתי.
אחד השינויים הבולטים בהמלצות אלו הוא כי, בניגוד לסוכרתיים צעירים יותר, יעדי האיזון הרצויים אליהם יש לשאוף להגיע, מבחינת רמות הסוכר בדם, גבוהים יותר בקשישים. זאת, על מנת לצמצם סיבוך שכיח ומסוכן במיוחד בקשישים - היפוגליקמיה, אשר כפי שיוסבר בהמשך, עלול להזיק יותר בקשישים מאשר בצעירים.
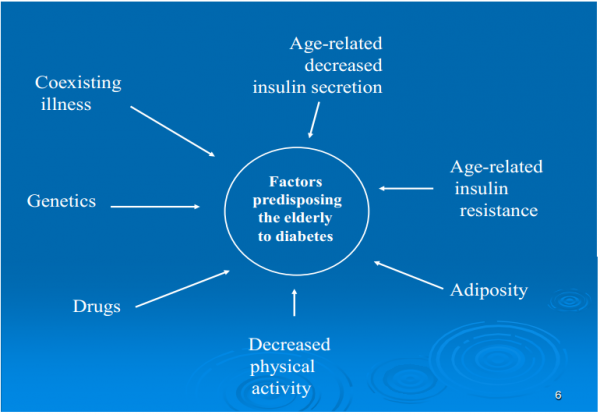
סוכרת מסוג 2 היא מחלה העלולה להתפרץ בכל גיל. אנו עדים בעשור האחרון לתהליך של "הצערת הסוכרת", המופיעה בשכיחות גוברת גם בקרב צעירים ואפילו ילדים, בעיקר עם עודף משקל או השמנת יתר. אולם, סוכרת מסוג 2 היא קודם כל מחלה של מבוגרים. תהליך אובדן תאי ביתא, הן מבחינת מספרם והן מבחינת תפקודם, הוא חלק אינטגראלי מתהליך טבעי של ההזדקנות. על כן, אין זה מפתיע שסוכרת מסוג 2 מוגדרת כמחלה התלויה בגיל וככל שתוחלת החיים עולה, כך מספר חולי הסוכרת עולה. בנוסף, הזקנה מלווה בגורמי סיכון נוספים ללקות בסוכרת, כגון: ירידה בהפרשת האינסולין, עלייה בתנגודת לאינסולין, עלייה ברקמת השומן, ירידה בביצוע פעילות גופנית, נטילת תרופות דיאבטוגניות, (כגון תרופות פסיכיאטריות שונות, חוסמי ביטא, סטאטינים וסטרואידים), גורמים גנטיים מולדים, מחלות נלוות שונות ושינויים אפיגנטיים שנרכשו עם השנים.
כמו בצעירים יותר, גם בקשישים, לרוב, המחלה היא א־תסמינית והאבחון שלה נעשה באופן אקראי. מרבית האנשים הלוקים בסוכרת מסוג 2 אינם מודעים לכך, מאחר ואינם חשים כל תסמין. על רקע נתון זה, יש לתת את הדעת ולהתייחס דווקא למצבים בהם התפרצות הסוכרת מלווה בתסמינים נוספים. אלה הם המקרים היוצאים מן הכלל. למשל: סוכרת חדשה בקשיש המלווה בירידה במשקל עלולה להצביע על צורך בטיפול באינסולין - L.A.D.A. - או סוכרת מסוג 1. יחד עם זאת יש לקחת בחשבון גם אפשרויות נוספות שאינן נדירות כלל בקרב אוכלוסיית הקשישים: מחלה ממארת, (באופן מיוחד בלבלב), דיכאון, זיהום כרוני או מחלה סיסטמית אחרת. מצבים אלו מחייבים טיפול והתייחסות הולמים. לעיתים אנו נתקלים בסוכרת חדשה בקשיש המטופל בתרופות דיאבטוגניות, כגון סטרואידים ותרופות פסיכיאטריות שונות, העשויה להיעלם לחלוטין עם הפסקת הטיפול הדיאבטוגני.
התפקוד הכלייתי: על מנת להעריך את התפקוד הכלייתי, רצוי להעריך את ה-GFR באמצעות נוסחת MDRD. רמת הקריאטינין בדם משתנה בהתאם לגיל, מין, מסת שריר ותזונה. בקשישים, עם מסת שריר יחסית נמוכה, עלול להיווצר מצב בו ערך הקריאטינין תקין למרות תפקוד כיליתי ירוד ועל כן, הסתמכות על ערך זה בלבד עלולה להטעות.
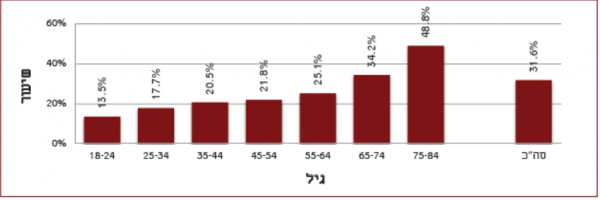
על פי נתוני התכנית הלאומית למדדי איכות, בין השנים 2011-2013, קרוב ל-50% מהקשישים עם סוכרת, מעל גיל 75, לקו בפגיעה כלייתית, כפי שניתן להתרשם מהתרשים המצורף:
איזון סוכרת - יעדים רצויים
רמות הגלוקוז בדם הרצויות בקרב כלל הקשישים הסוכרתיים, חייבות לעמוד בטווחים הנותנים מענה למספר דרישות, לפי סדר חשיבותן:
- למנוע היפוגליקמיה, בכל דרגת חומרה, לאורך כל היממה אך במיוחד בלילה.
- למנוע מצבי היפרגליקמיה קיצוניים, אשר עלולים לסכן באופן מידי את חיי הקשיש, כגון: DKA - Non Ketotic Hyperosmolar Coma
- למנוע תסמיני היפרגליקמיה ו/או מצב קטבולי, העלולים לפגוע באיכות חייו של הקשיש, כגון: פוליאוריה, פולידיפסיה, נוקטוריה (המלווה בסיכון יתר לנפילות), נוירופתיה סימפטומטית, גרד וגינלי, הפרעה בראייה.
- למנוע היפרגליקמיה כרונית וממושכת, העלולה להוביל להתפתחות סיבוכי סוכרת מיקרו־וסקולאריים עתידיים. (תוחלת חיים צפויה בגיל 70 הוא 9-23 שנים, בגיל 75, 7-17 שנים ובגיל 80, 4-14 שנים).
ביבליוגרפיה
- I. Standards of Medical Care in Diabetes - 2012. American Diabetes Association. Diabetes Care. Volume Supplement January 2012.S3-S54.
- קווי הנחייה לסוכרת מסוג 2 אי"ל ינואר 2010
- Management of hyperglycemia in type 2 diabetes: A consensus algorithm for the initiation and adjustment of therapy: a consensus statement from the American Diabetes Association and the European Association for the Study of Diabetes.Nathan DM, Buse JB, Davidson MB, Heine RJ, Holman RR, Sherwin R, Zinman B.Diabetes Care. 2006 Aug;29(8):1963-72. Erratum in: Diabetes Care. 2006 Nov;49(11):2816-8.
- Medical management of hyperglycemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy: a consensus statement of the American Diabetes Association and the European Association for the Study of Diabetes. Nathan DM, Buse JB, Davidson MB, Ferrannini E, Holman RR, Sherwin R, Zinman B; American Diabetes Association; European Association for Study of Diabetes.Diabetes Care. 2009 Jan;32(1):193-203
- Cryer PE. Hypoglycemia in Diabetes: Pathophysiology, Prevalence and Prevention. Alexandria, VA:American Diabetes As¬sociation, 2009.
- Hypoglycaemia in Clinical Diabetes.Second Edition. Edited by Brian M. Frier & Miles Fisher, 2007. John Wiley & Sons, Ltd.
- Diabetes in Old Age. Edited by Alan J. Sinclair. Third Edition, 2009 John Wiley & Sons, Ltd. Chapter 21; Hypogycaemia, V. McAulay & B. M. Frier, 287-310.
- Budnitz DS, Lovegrove MC, Shehab N, Richards CL. Emergency hospitalizations for adverse drug events in older Americans. N Engl J Med. 2011 Nov 24;365(21):2002-12.
- Levy CJ, Kinsley BT, Bajaj M and Simonson DC (1988). Effect of glycemic control on glucose counter-regulation during hypo-glycaemia in NIDDM. Diabetes Care, 21, 1330-8.
- Shorr RI, Ray WA, Daugherty JR, and Griffin MR (1977). Incidence and risk factors for serious hypoglycemia in older persons using insulin or sulfonylureas. Arch Intern Med. 157, 1681-6.
- Frier BM (1992) Hypoglycaemia-how much harm? Hospital Update, 18, 876-84
- Donnelly LA, Morris AD, Frier BM, Ellis JD, Donnan PT, Durrant R, et al. for the DARTS/MEMO Collaboration (2005). Frequency and predictors of hypoglycaemia in type 1 and insulin-treated type 2 diabetes: a population-based study. Diabet Med 22, 749-55.
- UK Hpoglycaemia Study Group (2007). Risk of hypoglycaemia in types 1 and 2 diabetes: effects of treatment modalities and their duration. Diabetologia, 50, 1140-7.
- Hypoglcaemia in elderly diabetic patients. V Lassmann-Vague. Diabetes Metab, 2005; 31: S53-s57
- תכנית מדדי איכות - משרד הבריאות 2007
- תכנית מדדי איכות - משרד הבריאות 2010
ראו גם
- לנושא הקודם: סוכרת בבני נוער ובצעירים
- לנושא הבא: מגדר וסוכרת
המידע שבדף זה נכתב על ידי
פרופ' חוליו וינשטיין, ד"ר דניאלה יעקובוביץ׳, ד"ר יוספה בר-דיין, היחידה לטיפול בסוכרת, מרכז רפואי ע"ש א. וולפסון, חולון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק