עבודה מרחוק של רופא המשפחה - טיוטה להנחיה קלינית
הופניתם מהדף רפואת משפחה – עבודה מרחוק לדף הנוכחי.
|
| ||
|---|---|---|
| הנחיות קליניות לעבודה מרחוק של רופא המשפחה | ||
| 250px | ||
| עריכה | ד"ר דן אויירו קדרי; ד"ר איריס קריף גיל; ד"ר ניבה אזוז ליברמן; ד"ר עדי גבע; ד"ר אליענה עירון; ד"ר הדר רשף | |
| תאריך פרסום | אפריל 2020 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – שירותי בריאות מרחוק
מבוא
ב-31 בדצמבר 2019 התפרץ במחוז חוביי בסין נגיף SARS-CoV2 ממשפחת נגיפי הקורונה. הנגיף גורם למחלה בשם COVID-19 המתאפיינת בעיקר בתחלואה נשימתית דמוית שפעת אך בשונה משפעת עונתית גורמת לתחלואה קשה יותר המלווה באחוזי תמותה גבוהים יותר. הנגיף הוא בעל מאפייני הדבקה שהובילו לפנדמיה וגרמו לשיבושים משמעותיים במרקם החיים בעולם כולו ובכלל זה גם במדינת ישראל. מצב חדש זה מצריך הגנה על הצוותים הרפואיים על מנת למנוע הכנסתם לבידוד בד בבד עם הגנה על המטופלים הלוקים בתחלואה כרונית, שמצד אחד חושפת אותם לשיעור סיבוכים גבוה יותר ומצד שני מצריכה המשך מעקב, טיפול ואיזון. על מנת לאפשר המשך קיום רפואה ראשונית המותאמת למצב, הוסטה מרבית עבודת הרפואה הראשונית לעבודה 'מרחוק' ככל שניתן[1].
עבודה קלינית 'מרחוק' ובשמה האחר – טלה-רפואה, אינה חדשה אם כי מעולם לא בוצע בה שימוש כה נרחב ובעת מגפה.
בעבר התפרסמו בעולם מספר מסמכי עמדה וקווים מנחים לטלה-רפואה ברפואת ילדים, אך למיטב ידיעתנו, מעולם לא נכתבו קווים מנחים דומים ברפואת המשפחה ובפרט לעבודה קלינית בשיטה זו, כאשר אחד העקרונות המנחים הוא צמצום חשיפה של מטופלים וצוות רפואי ככל הניתן.
מטרתם של הקווים המנחים המתפרסמים כאן, היא לאפשר עבודה מרחוק של רופאי המשפחה באמצעים הכוללניים ביותר – קרי באמצעות הטלפון. עם זאת, קיימים אמצעי טלה-רפואה מתקדמים יותר החל משימוש בביקור באמצעות מערכות וידאו ואף שימוש באביזרי טלמטרייה או מכשור בדיקה מרחוק. אלו עדיין אינם זמינים לכלל הרופאים/ות והמטופלים/ות.
קווים מנחים אלו נכתבו כאמור בזמן מגפה, אך במדינת ישראל קיימים מתארים נוספים שבהם תוגבל הגעת מטופלים למרפאות ויעלה הצורך בביצוע הערכה רפואית מרחוק. קווים מנחים אלו יוכלו לשמש גם למקרים מעין אלו. עם זאת, טיבם גם להשתנות במתארים השונים וייתכן כי יהיה מקום לעדכנם בעתיד.
קיימת חשיבות להתייחסות לתחלואת הרקע ומאפייני המטופלים בכל פניה של מטופל/ת. בנספח ג' מובאים גורמי הסיכון הידועים לדרגת מחלה קשה של COVID-19. כאשר קיימת אפשרות סבירה לתחלואה ב-COVID-19, מומלץ להתייחס בחומרה למקרה של הימצאות אחד או יותר מהמאפיינים הנזכרים מעלה.
בעת מגפה, קיימת נטייה טבעית לחשוד באבחנת המגפה אך יש להיות ערניים כל העת לסימני מחלות קשות אחרות.
אלו הם קווים מנחים שמטרתם לסייע בקבלת ההחלטות לאופן בו מומלץ להמשיך את הבירור הרפואי, אך הם אינם מחליפים שיקול דעת קליני של הרופא.
המלצות לעבודה מרחוק
כאשר לא ניתן לבצע ביקור פרונטלי במרפאה, ביקור באמצעות הטלפון יכול לספק במרבית המקרים הרפואיים ברפואה הראשונית. עם זאת, ייתכנו מצבים בהם נעדיף שימוש באמצעים טכנולוגיים מתקדמים יותר המאפשרים גם צפייה במטופל. קיימים אמצעים המאפשרים צפייה חד-צדדית (הרופא צופה במטופל) או דו-צדדית (שני הצדדים בשיחה רואים זה את זה).
אמצעים חד-צדדיים מתאימים במצבים שבהם נרצה לצפות בממצא ספציפי שלמטופל קל לצלמו או להמחישו. לעומת זאת, במצבים בהם נרצה להתבונן בממצאים מורכבים יותר שקשה להסביר למטופל כיצד להדגימם – נעדיף ביקור עם תקשורת וידאו דו-צדדית.
קיים מסמך עמדה בנושא התקשרות דיגיטלית שנכתב על ידי הלשכה לאתיקה של ההסתדרות הרפואית[2].
מספר כללים בסיסיים לביקורים מרחוק
- יש לבחור בסוג הביקור והטכנולוגיה המתאימים לרופא/ה, למטופל/ת ולמצב הרפואי של המטופל, באם ידוע
- באם ניתן, מומלץ לאפשר למטופל לבחור את שיטת הביקור המועדפת עליו אלא אם הדבר לא מתאפשר מבחינה טכנולוגית או שהרופא מתרשם כי השיטה אינה מתאימה מבחינה רפואית
- חשוב להקפיד על שיטה שתאפשר תקשורת איכותית ומאובטחת ככל הניתן
- חשוב להקפיד על תיעוד הביקור ברשומה הרפואית הממוחשבת כפי שהיה מתבצע לו היה זה ביקור פרונטלי
- מומלץ להגיד למטופל לרשום לעצמו את הנקודות העולות בשיחה או לחלופין – לשלוח לו סיכום של הביקור באמצעים דיגיטליים
- בביקורי וידאו, אין להקליט או לצלם את מסך הביקור אלא בהסכמה ברורה של המטופל
- במקרי חירום – חשוב לפעול כאילו היה המטופל נוכח במרפאתכם - אין להסתפק בהפניית המטופל לשירותי החירום אלא יש לכתוב הפניה מתאימה ולסייע בהזמנת הפינוי
- אם בביקור מרחוק עולים קשיים (קשיי תפעול, קשיי הבנה או גם קושי בהערכה הקלינית) – יש להזמין או להפנות את המטופל לבדיקה פרונטלית
- מאחר שבשונה מביקור פרונטלי קיים לעיתים קושי בהבנת הסיטואציה בשלבי הביקור השונים – מומלץ לוודא טרם ניתוק השיחה כי למטופל אין עוד שאלות וכי הוא מבין שהביקור מסתיים
הגישה מרחוק למטופל עם חום
חום מהווה תלונה שכיחה ברפואה הראשונית והאבחנה המבדלת היא רחבה ומגוונת. האבחנה המבדלת של חום גבוה היא גם תלוית מאפיינים דמוגרפיים אך גם סביבתיים[3][4]. על כן, בתקופה בה קיימת מגפה של מחולל נגיפי – הרי שהדבר משפיע על סבירות האבחנות המבדלות השונות.
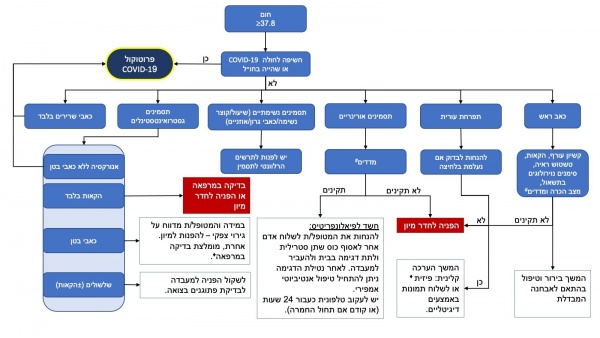
הסכימה המופיעה בתרשים 1 מציעה דרך התנהלות בעת ביקור טלפוני של מטופל בן 18 ומעלה המלין על מחלת חום חדשה. הסכימה אינה מתייחסת רק למחלת COVID-19 אך נבנתה מתוך אפשרות כי האבחנה היא אבחנה סבירה (ובגינה גם יש להימנע ככל הניתן ממפגש פיזי עם צוות רפואי).
הקווים המנחים מתייחסים לחום כמדידת טמפרטורה דרך הפה בערך של 37.8 מעלות צלזיוס ומעלה[5]. הגדרת חום גבוה משתנה בין פרסומים מדעיים שונים אך מאחר שהקווים המנחים המובאים מטה מתייחסים התייחסות כללית – נבחרה הגדרה כוללנית יותר.
צורות מדידת חום המקובלות מבחינת אמינותן הן מדידה רקטלית, דרך הפה או טימפנית[5][6] עם זאת, קיימים הבדלים בערכים בין המדידות, כך שהטמפרטורה המתקבלת במדידה רקטלית גבוהה ב-0.4 מעלות בממוצע ממדידה דרך הפה. מדידה טימפנית מעט פחות מדויקת ומתקבלים בה ערכים הנמוכים ב-0.4 מעלות בממוצע ממדידה דרך הפה[5]. אנו נתייחס בקווים מנחים אלו למדידות דרך הפה.
בהתאם להנחיות העדכניות של משרד הבריאות, על כל חולה עם חום להישאר בבידוד עד שיחלפו 48 שעות שבהן חום הגוף תקין ללא אמצעים להורדת חום[7].
בכל מקרה בו מטופל/ת עם חום מוזמן/ת בכל זאת לבדיקה במרפאה, יש לתאם זאת מול כלל צוות המרפאה ולהנחותו להגיע עם מסכה כירורגית או כיסוי פנים אשר יכסה את האף והפה (לדוגמה צעיף צפוף או חולצת טריקו המקופלת ל-3 שכבות לפחות).
- תרשים 1 - הגישה מרחוק למטופל עם חום
(") פרוטוקול COVID-19" – יש לפנות להנחיות משרד הבריאות בנושא.
(*) אם לא ניתן למדוד לחץ דם – ניתן להיעזר בהערכה כללית של מצב המטופל ולהיעזר במידע כגון חולשה משמעותית או פרה-סינקופה.
(#) יש לפנות לטבלת המדדים בנספח א'.
(♦︎) בעת בדיקה פיזית במרפאה יש להקפיד על הנחיות מיגון בהתאם להמלצות משרד הבריאות וארגון הבריאות העולמי (WHO, World Health Organization).
הגישה מרחוק למטופל עם שיעול
שיעול הוא תלונה נפוצה ברפואה הראשונית ויכול להתלוות למצברים רפואיים שונים – חלקם קלים ושאינם מסכנים את המטופל בעת האבחנה כדוגמת זיהום של דרכי הנשימה העליונות (URTI - Upper Respiratory Tract Infection) או החזר קיבה-ושט (GERD - Gastro-Esophageal Reflux Disease), אך חלקם עלולים גם להיות בעלי משמעות חמורה יותר ועד פוטנציאל מסכן חיים כדוגמת דלקת ריאות. הקווים המופיעים מטה מתייחסים לשיעול אקוטי (כזה המוגדר כפחות משלושה שבועות של שיעול).
מטרת הקווים המנחים שמובאים מטה היא לסייע בהערכת המטופל מרחוק תוך התייחסות לאבחנה מבדלת שכיחה והערכת סיכון. קווים מנחים אלו נכתבו תוך התייחסות גם לאפשרות של תחלואה ב-19-COVID. הגישה שננקטה היא תשאול טלפוני בעוד שלא ניתן לבדוק את המטופל בדיקה פיזיקלית ותוך ניסיון לצמצום השימוש בבדיקות עזר שהסיכון בהן לצוותי הרפואה ולציבור המטופלים עלול לגבור על תועלתן.
האתגר המשמעותי הוא שלילת דלקת ריאות, ללא אפשרות לבדיקה גופנית ועם אפשרות מוגבלת לבדיקות עזר. באופן חלקי, ניתן להתגבר על כך באמצעות הדרכה לבדיקה עצמית.
כמו כן, מטרה נוספת היא הערכת הסיכון לקורונה, ואם קיים חשד גבוה, קבלת החלטה לגבי הפניה לבדיקה ואתר הטיפול (בית או בית חולים).
- טבלה 1 - אבחנה מבדלת שכיחה לשיעול אקוטי
| זיהום דרכי נשימה עליונות (URTI) – וירוסים נשימתיים שכיחים |
| זיהום דרכי נשימה תחתונות (LRTI - Lower Respiratory Tract Infection) – ברונכיטיס, דלקת ריאות. מחולל חיידקי או נגיפי (ויראלי) |
| שיעול על רקע פתוגנים ספציפיים – שעלת (B.Pertusis), COVID-19 (SARS-CoV-2) |
| החמרת מחלת ריאות חסימתית כרונית (COPD - Chronic Obstructive Pulmonary Disease) |
| החמרת אסתמה |
| שיעול על רקע אלרגיה |
| נזלת אחורית (PND - Post-Nasal Drip) |
| מחלת החזר קיבה-ושט (GERD) |
| שימוש במעכבי האנזים המהפך (ACE Inhibitors) |
| החמרת אי ספיקת לב |
| הערכה מהירה – יציב/לא יציב: הערכת קוצר נשימה טלפונית (חוסר יכולת להשלים משפטים, מבקש מבן משפחה אחר לדבר במקומו, בשיחת וידאו – להעריך מצב נשימתי) | ||
| ↓ | ||
|---|---|---|
אנמנזה כולל בירור חשיפה:
| ||
| ↓ | ||
בדיקה והערכה:
| ||
| ↓ | ||
טיפול:
|
→ | סיכון גבוה ל-COVID-19 *
|
(*) סיכון גבוה ל-COVID-19 – חשיפה לחולה COVID-19, חזרה מחוץ לארץ או תקופת פנדמיה של COVID-19.
(**) דגלים אדומים: קוצר נשימה משמעותי במנוחה, דיספניאה, כאבים או לחץ בחזה, חיוורון או זיעה קרה, בלבול חדש, ישנוניות, אוליגוריה, המופטיזיס.
(#) בהתאם לטבלת מדדים בנספח א'
הגישה מרחוק למטופל עם קוצר נשימה
קוצר נשימה (דיספנאה) היא תלונה סובייקטיבית המתוארת על ידי המטופל. ניתן לחלקה לפי משך הזמן בו המטופל סובל מתחושה זו כך שקוצר נשימה אקוטי מתייחס לכזה שקיים מספר שעות עד מספר ימים. קוצר נשימה כרוני מוגדר ככזה הקיים מעל 4 שבועות.
במטופל המלין על קוצר נשימה, יש לשלול תחילה מצבי חירום. מצבי החירום והקליניקה המחשידה להם מתוארים בטבלה 2.
בכל מקרה של מטופל המתלונן על קוצר נשימה קל, שבו הרופא/ה החליט שלא להפנות לבדיקה במרפאה או בשירותי הרפואה הדחופה, יש מקום להערכה טלפונית חוזרת בטווח זמן של מספר שעות בודדות.
- טבלה 2 – מצבי חירום במטופלים עם קוצר נשימה
| מצבי חירום | קליניקה מחשידה בנוסף לקוצר נשימה |
|---|---|
| חנק מגוף זר | קול חלש, קושי בדיבור, שיעול |
| אנגיואדמה | נפיחות בשפתיים, בלשון, בלוע, בעיניים |
| אנפילקסיס | תחושת חנק/קוצר נשימה חמור, פריחה |
| אפיגלוטיטיס | צרידות, כאבי גרון, חום, קושי בבליעה |
| טראומה לדרכי הנשימה | |
| תסחיף ריאתי (Pulmonary embolism) | סיפור של DVT (Deep Vein Thrombosis), אימיבוליזציה, חזרה מטיסה |
| חזה אוויר (Tension pneumothorax) | טראומה או אירוע פתאומי, סימני חוסר יציבות המודינמית |
| התקף לב (Myocardial infarction) | כאבים בחזה, הזעה, דפיקות לב |
| שבץ מוחי | הופעה של חולשה בחצי פלג גוף, הפרעה בדיבור, הפרעה בהליכה |
| הרעלה | סיפור באנמנזה, גירוי בעיניים, ריור |
| Ketoacidosis | בימים האחרונים קיימים צימאון, השתנה מרובה, אכילה מרובה, ירידה במשקל, ריח אצטון, כאבי בטן |
| מצבים אחרים העלולים להפוך למצב חירום | |
| התלקחות של אסתמה | צפצופים, שיעול לילי, התקף דומה בעבר |
| התלקחות של COPD (Chronic Obstructive Pulmonary Disease) | צפצופים |
| דלקת ריאות | חום |
| אי ספיקת לב | עייפות, חולשה, בצקות ברגליים, אורתופניאה, דיספנאה התקפית לילית |
| אנמיה חדה על רקע דימום או מצב אחר | |
| התקף חרדה/היפרוונטילציה | |
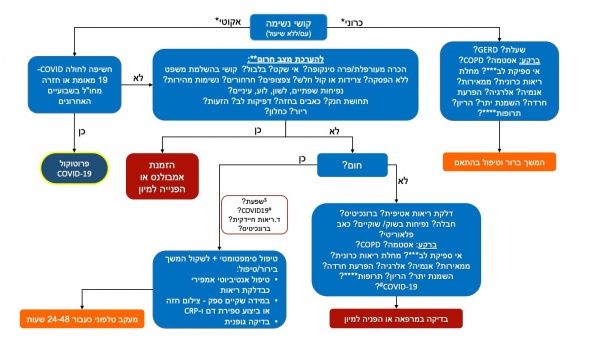
- תרשים 3 – אלגוריתם הגישה מרחוק למטופל עם קושי בנשימה[11]
(") פרוטוקול COVID-19" – יש לפנות להנחיות משרד הבריאות בנושא.
(*) קושי נשימה אקוטי-שעות ימים, כרוני- מעל 4 שבועות.
(**) מצבי חירום – בהתאם לטבלה 2.
(***) אי ספיקת לב - אנמנזה שיכולה לסייע – קוצר נשימה תלוי תנוחה, בצקות ברגליים, עייפות, חולשה, קוצר נשימה במאמץ, קוצר נשימה התקפי בלילה (PND).
(****) קיימות תרופות שעשויות לגרום לקוצר נשימה (לדוגמה אספירין ופרוגסטרון).
(#) לשקול לדגום ל SARS-CoV-2 בהתאם להנחיות משרד הבריאות.
($) בעונת השפעה - במקרה של גורמי סיכון לשקול לדגום לשפעת ולטפל ב-Tamiflu.
הגישה מרחוק למטופל עם כאב גרון
הערכה מרחוק של מטופל עם כאב גרון היא מאתגרת מאחר שלא מתאפשרת בדיקת הלוע והצוואר שמהווה מרכיב משמעותי בהערכת המטופל. לאור זאת, ההערכה צריכה להיות זהירה ומתוך מטרה לאתר מצבים מסכני חיים או כאלו העלולים להביא לסיבוכים משמעותיים. טבלה 3 מציגה את המצבים הדחופים העיקריים במטופל עם כאב גרון לצד הדגלים האדומים באנמנזה והערכת המטופל.
- טבלה 3 – מצבים דחופים במטופל עם כאב גרון
| דגלים אדומים | ניהול המקרה | |
|---|---|---|
| חשד לאבצס פרי-טונסילרי | כאב חד צדדי עז, טריזמוס, ריור, חוסר תגובה לטיפול אנטיביוטי | יש להפנות לבדיקת אף-אוזן-גרון במיון (מלר"ד - מחלקה לרפואה דחופה) |
| חשד לזיהום צוואר | נפיחות חד צדדית בצוואר, קשיון עורף, חום גבוה, מדדים# לא תקינים | יש להפנות לבדיקה במיון |
| דיכוי חיסוני* | יש לשקול הערכה נוספת באמצעות בדיקות דם ומעקב צמוד. אם מבוצע RADT (Rapid Antigen Detection Test) ומתקבלת תשובה שלילית – יש לבצע גם תרבית בלקיחה עצמית. |
(*) דיכוי חיסוני - HIV (Human Immunodeficiency Virus), ממאירות, חסר טחול, מושתלי איברים, אי ספיקת כליות, סוכרת לא מאוזנת או טיפול תרופתי – טיפול בתרופות ליתר-תריסיות, Clozapine, סטרואידים במינון גבוה, כימותרפיה, תרופות אימונומודולטריות וטיפולים ביולוגיים.
(#) לפי טבלת מדדים בנספח א'.
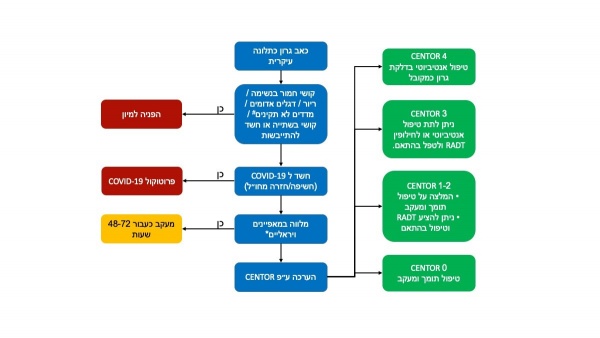
בזמני שגרה, כאשר מתאפשרת הערכה קלינית-מרפאתית, מקובל להעריך כאבי גרון על ידי ציון CENTOR (טבלה 4), אשר מסייע לרופא/ה להחליט על המשך הבירור והטיפול במטופל. עם זאת, הציון של CENTOR מבוסס בין היתר על בדיקת הלוע ובלוטות לימפה צוואריות. אלו אינם מתאפשרים בצורה טובה בהערכה מרחוק על ידי המטופלים עצמם ובפרט הערכה של הגדלת בלוטות לימפה צוואריות[12]. עם זאת, הודגם בילדים כי ניתן להסתייע בדיווח עצמי כדי לשלול בצורה יחסית אמינה סיכון גבוה להימצאות דלקת גרון סטרפטוקוקלית[12]. בהינתן כי דלקת גרון סטרפטוקוקלית שכיחה פחות במבוגרים וכך גם סיבוכיה, ניתן כך להניח כי זו היא שיטה סבירה גם במבוגרים כאשר אין יכולת לבדיקה קלינית כמקובל.
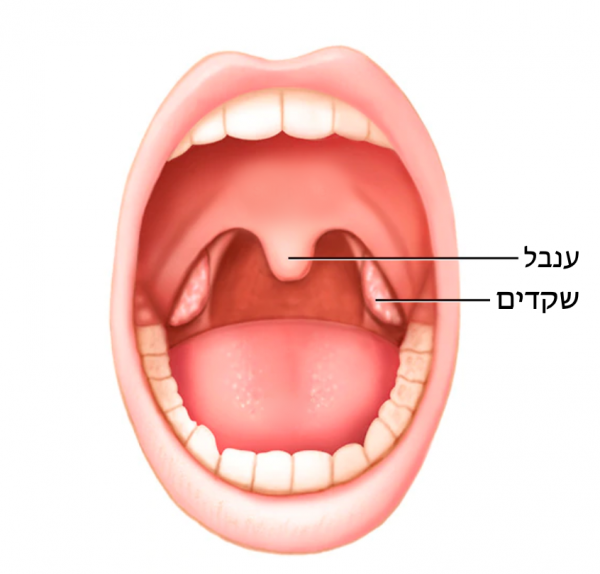
נכון למועד כתיבת מאמר זה, כאשר קיימים אמצעים דיגיטליים נוספים – ניתן לבקש ממטופל לצלם את חלל הלוע במכשיר נייד (בווידאו או באמצעות תמונה) ולשלוח אל הרופא/ה. באחוז מסוים מהמקרים יהיה קושי טכני ואיכות התמונה תהא ירודה. ניתן גם להסתייע בתרשים המופיע בנספח ב' כהדרכה למטופל כיצד יש לצלם את חלל הלוע.
לאור מגפת ה-COVID-19, מתוך שיקול של תועלת מול סיכון ובהתאם להנחיות איגודים אחרים[13], יש להימנע מנטילת משטח לוע (משטח גרון) על ידי איש צוות רפואי. כאשר עולה הצורך במשטח לוע, מומלץ על שימוש במשטח גרון מהיר (RADT) או לחלופין נטילת משטח לוע עצמי.
למשטח גרון מהיר סגוליות גבוהה (מעל 95 אחוזים) ורגישות טובה דיה של 6.85 אחוזים, כך שתשובה חיובית מעידה על זיהום בעוד תשובה שלילית מראה בסבירות רבה כי אין זיהום, ומאחר ושיעור הסיבוכים במבוגרים הוא מבוטל – באוכלוסייה זו ניתן במרבית המקרים להסתפק בבדיקה בודדה זו[14].
בכל מקרה של כאב גרון ותמונה קלינית זיהומית - לא ניתן לשלול כי מדובר ב-COVID-19 ועל כן יש לשמור על בידוד ביתי והקפדה יתרה על היגיינה עד חלוף 48 שעות מהיעלמות התסמינים.
- טבלה 4 – ציון CENTOR להערכת הסבירות לדלקת גרון סטרפטוקוקלית[15]
| חום מעל 38 מעלות | 1+ |
| היעדר שיעול | 1+ |
| קשריות לימפה צווארית קדמיות נפוחות ורגישות* | 1+ |
| תפליטים בלוע** | 1+ |
| גיל: 44-15 |
0 |
(*) אם המטופל מתאר ממצא זה, יש להתייחס לחיוב.
(**) מומלץ להסתייע בתמונה/וידאו.
- תרשים 4 – אלגוריתם הגישה מרחוק למטופל עם כאב גרון
(*) מאפיינים ויראליים[16]: דלקת לחמיות, נזלת, צרידות, שיעול, שלשול, אפטות
(#) לפי טבלת מדדים בנספח א'
הגישה מרחוק למטופל עם כאב אוזניים אקוטי
בדומה לתלונות האחרות המופיעות בקווים מנחים אלו, גם תלונה על כאבי אוזניים היא תלונה שכיחה ברפואה הראשונית. עם זאת, הערכה מרחוק של כאבי אוזניים יכולה להיות מאתגרת ביותר נוכח מגבלת הבדיקה והקושי בהדמיית תעלת האוזן ללא מכשור ייעודי לכך. דלקת אוזן תיכונה-חדה (Acute Otitis ,AOM Media) היא אבחנה שכיחה יותר בילדים מאשר במבוגרים, אך כאשר מופיעה במבוגרים יכולה להיות מלווה בסיבוכים נוספים ועל כן יש מקום לטפל בה ללא דיחוי. אם עולה חשד ל-AOM ומצבו של המטופל מאפשר זאת – ניתן לציידו במרשם לאנטיביוטיקה ולהדריכו להמתין ולעקוב במשך 48 שעות תוך הנחייתו להתחלת התרופה במקרה של החמרה (בכאב או בחום) או חוסר שיפור.
במרבית המקרים לא תתאפשר בדיקה פיזיקלית של האוזן – יש לנהוג במשנה זהירות ולעקוב אחר המטופלים בצורה קפדנית יותר מהנהוג בשגרה בה ניתן לבדוק את המטופל.
לצורך הערכה מרחוק של מטופל המלין על כאב אוזניים יש צורך להסתמך בעיקר על תשאול המטופל. בטבלה 5 מופיעים פרטי אנמנזה שיכולים לסייע בהערכת המטופל מרחוק וקבלת החלטות, תוך גם התייחסות ל-4 מסוגי הדלקות:
- דלקת אוזן חיצונית (Otitis externa) הכוללת:
- דלקת אוזן חיצונית-חדה (AOE - Acute Otitis Externa)
- סוג חמור יותר של דלקת אוזן חיצונית נמקית שהיא דלקת אוזן חיצונית-ממאירה (MOE - Malignant Otitis Externa)
- דלקת אוזן תיכונה (Otitis media) הכוללת:
- דלקת אוזן תיכונה-חדה (AOM) כנזכר למעלה
- דלקת אוזן תיכונה תפליטית (OME) הכוללת גם SOM (Serous Otitis Media)
| אנמנזה | הערות | דגלים אדומים |
|---|---|---|
| מיקום הכאב - חד-צדדי/דו-צדדי | יש לשקול אפשרות של הרפס-זוסטר. | |
| עוצמת הכאב | יכול לסייע בהחלטה על התחלת טיפול אנטיביוטי מוקדם. | |
| משך הכאב | יכול לסייע בהחלטה על התחלת טיפול אנטיביוטי מוקדם. כאב רציף מכוון יותר לתהליך זיהומי. |
|
| הימצאות חום גוף לא תקין | לברר תסמינים נלווים נוספים ולפעול בהתאם. |
|
| נזלת | מכוון ל-AOM או SOM. | |
| תחושת לחץ משתנה באוזן | מכוון ל-SOM, להציע ניסיון עם נוגדי גודש. | |
| כאבי גרון | מומלץ לעבור לאלגוריתם כאבי גרון. | |
| חשיפה למים (בריכה/ים) | מכוון ל-AOE. | |
| רקע של סוכרת או הפרעה במערכת החיסון | אם עולה חשד ל-AOE ואין שיפור עם הטיפול – לחשוד ב-MOE ולטפל בהתאם. | |
| רגישות למגע באוזן או שינויים במראה האוזן? | אבחנה שכיחה – AOE. על מנת לשלול צלוליטיס מומלץ לבקש מהמטופל לצלם את האוזן במצב זה. | יש לוודא כי לא מדובר בזיהום רקמות רכות המצריך טיפול אנטיביוטי והתערבות דחופה. |
| הפרשה מהאוזן | מכוון לאטיולוגיה זיהומית. | |
| הפרעה בשמיעה, אטימות | חוסר שינויים בשמיעה מוריד את הסיכוי ל-AOM[18]. | אובדן שמיעה פתאומי – יש להפנות להערכה בחדר מיון. |
| שינוי בפנים - להסתכל בראי | לבקש מהמטופל להסתכל בראי או לצלם את פניו (בעת חיוך וכיווץ המצח). | מצריך בדיקה במרפאה או במיון. |
| היסטוריה של דלקות אוזניים או פקקי צרומן. | ||
| כאב בלעיסה או על פני מפרק TMJ (Temporo-Mandibular Joint) | ניתן להמליץ על ניסיון עם NSAIDS, מאכלים רכים והערכה מחודשת כעבור שבוע-שבועיים. | |
| כאבי שיניים באותו הצד או זיהום דנטלי שהתעורר בסמוך למועד הפגישה | ניתן להפנות לבדיקת רופא שיניים. | |
| סיפור של גוף זר | יש להפנות לבדיקה במרפאה. |
נספח א' - טבלת מדדים
| מדד | ערך לא תקין |
|---|---|
| לחץ דם סיסטולי | מעל 90 מילימטר כספית או נמוך ב-40 מילימטר כספית מהערך הנורמלי של המטופל[19]. |
| דופק | מעל 125[19][20]. |
| קצב נשימות | מעל 30 לדקה[19](אם יש חשד ל-COVID19 – מעל 24 לדקה)[20]. |
| סטורציה (ריווי חמצן) באוויר חדר* | 93 אחוזים ומעלה[21]. |
| חום (PO, דרך הפה) | מעל 35 או עד 40 מעלות[19]. אם יש חשד ל-COVID-19 - חום מעל 39 לאחר נטילת תרופה להורדת חום או מתחת ל-35.5)[20]. |
| מצב הכרה | ירוד/בלבול. |
| יכולת הזנה | חוסר יכולת לאכול או לשתות. |
(*) כאשר אין מד סטורציה זמין: כיחלון בשפתיים או חיוורון מעידים על מצב קשה. ניתן לשקול להשתמש ב-Roth score להערכת קוצר נשימה והערכה זהירה לגבי סטורציה[22].
נספח ב' – הדמיית תצלום לוע עבור מטופלים
נספח ג' – גורמי סיכון להתדרדרות בחולי COVID-19
- גיל מעל 60
- מחלה קרדיווסקולרית או גם אי ספיקת לב
- השמנת יתר (מעל 30 במדד מסת הגוף - BMI - Body Mass Index)
- סוכרת (לא מאוזנת)
- יתר לחץ דם
- אי ספיקת כליות
- מחלת ריאות כרונית (בדגש על COPD)
- שחמת כבד
- דיכוי חיסוני
ביבליוגרפיה
- ↑ חוזר משרד הבריאות היערכות למתן טיפולים רפואיים בקהילה
- ↑ ההסתדרות הרפואית בישראל כללי אתיקה רפואית - התקשרות דיגיטלית ומדיה חברתית [Internet]. [cited 2020 Apr 2];Available from: https://www.ima.org.il/mainsitenew/ViewCategory.aspx?CategoryId=8888
- ↑ Goroll AH, Mulley A. Evaluation of Fever
- ↑ Hersch EC. Prolonged Febrile Illness and Fever of Unknown Origin in Adults [Internet]. 2014 [cited 2020 Mar 28]. Available from: www.aafp.org/afpAmericanFamilyPhysician91
- ↑ 5.0 5.1 5.2 Dinarello CA, Porat R. Fever & Hyperthermia
- ↑ Jefferies S, Weatherall M, Young P, Beasley R. A systematic review of the accuracy of peripheral thermometry in estimating core temperatures among febrile critically ill patients. Crit. Care Resusc. 2012;14(1):194–9.
- ↑ התש"ף-2020 צו 1 בריאות העם (נגיף הקורונה החדש) (בידוד בית והוראות שונות) (הוראת שעה), אני מצווה לאמור: בתוקף סמכותי לפי סעיף 02(1)(ב) ו-(ג) ו-(2)(א) לפקודת בריאות העם (להלן הפקודה)
- ↑ Kinkade S, Long NA. Acute Bronchitis [Internet]. 2016 [cited 2020 Apr 5]. Available from: www.aafp.org/afp.
- ↑ Irwin RS, Baumann MH, Liaison H, et al. Diagnosis and Management of Cough Executive Summary ACCP Evidence-Based Clinical Practice Guidelines [Internet]. [cited 2020 Apr 6]. Available from: www.chestjournal.org
- ↑ Moore M, Stuart B, Little P, et al. Predictors of pneumonia in lower respiratory tract infections: 3C prospective cough complication cohort study. [cited 2020 Apr 6];Available from: https://doi.org/10.1183/13993003.00434-2017
- ↑ Zoorob RJ, Campbell JS. Acute Dyspnea in the Office - American Family Physician [Internet]. 2003 [cited 2020 Apr 5]. Available from: www.aafp.org/afp.
- ↑ 12.0 12.1 Lindgren C, Neuman MI, Monuteaux MC, Mandl KD, Fine AM. Patient and Parent-Reported Signs and Symptoms for Group A Streptococcal Pharyngitis. Pediatrics [Internet] 2016 [cited 2020 Apr 4];138(1). Available from: www.aappublications.org/news
- ↑ ההסתדרות הרפואית בישראל, editor. קורונה 2020 - הנחיות האיגודים המדעיים לרופאים. 2020.
- ↑ Shulman ST, Bisno AL, Clegg HW, et al. Executive Summary: Clinical Practice Guideline for the Diagnosis and Management of Group A Streptococcal Pharyngitis: 2012 Update by the Infectious Diseases Society of America. Clin Infect Dis [Internet] 2012;55(10):1279–82. Available from: https://doi.org/10.1093/cid/cis847
- ↑ Kalra MG, Higgins KE, Perez ED. Common Questions About Streptococcal Pharyngitis [Internet]. 2016 [cited 2020 Apr 4]. Available from: www.aafp.org/afp.
- ↑ IDSA Updates Guideline for Managing Group A Streptococcal Pharyngitis [Internet]. 2013 [cited 2020 Apr 4]. Available from: http://cid.oxfordjournals.org/content/early/2012/09/06/cid.
- ↑ Brink A, Wyk J, Moodley M, et al. The role of appropriate diagnostic testing in acute respiratory tract infections: An antibiotic stewardship strategy to minimise diagnostic uncertainty in primary care. South African Med J 2016;106:554.
- ↑ Scott Earwood J, Sherrod Rogers T, Alan Rathjen N, Dwight Eisenhower DD. Ear Pain: Diagnosing Common and Uncommon Causes [Internet]. 2018 [cited 2020 Apr 6]. Available from: www.aafp.org/afp.
- ↑ 19.0 19.1 19.2 19.3 Fine MJ, Auble TE, Yealy DM, et al. A Prediction Rule to Identify Low-Risk Patients with Community-Acquired Pneumonia. N Engl J Med [Internet] 1997 [cited 2020 Mar 29];336(4):243–50. Available from: http://www.nejm.org/doi/abs/10.1056/NEJM199701233360402
- ↑ 20.0 20.1 20.2 20.3 אשפוז/טיפול בקהילה לחולי 19-COVID מאומתים - חוזר משרד הבריאות
- ↑ Clinical management of severe acute respiratory infection when COVID-19 is suspected [Internet]. [cited 2020 Mar 29];Available from: https://www.who.int/publications-detail/clinical-management-of-severe-acute-respiratory-infection-when-novel-coronavirus-(ncov)-infection-is-suspected
- ↑ Chorin E, Padegimas A, Havakuk O, et al. Assessment of Respiratory Distress by the Roth Score. Clin Cardiol [Internet] 2016 [cited 2020 Apr 12];39(11):636–9. Available from: http://doi.wiley.com/10.1002/clc.22586
- ↑ Guan W, Ni Z, Hu Y, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med [Internet] 2020 [cited 2020 Mar 2];NEJMoa2002032. Available from: http://www.nejm.org/doi/10.1056/NEJMoa2002032


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק