שומת שפיץ ונגעים מלנוציטריים אטיפיים - Spitz mole and atypical melanocytic lesions
הופניתם מהדף שומת שפיץ ונגעים מלנוציטריים אטיפיים לדף הנוכחי.
| שומת שפיץ ונגעים מלנוציטריים אטיפיים | ||
|---|---|---|
| Spitz mole and atypical melanocytic lesions | ||
| 250px | ||
| ICD-10 | Chapter D 22. | |
| MeSH | D018332 | |
| יוצר הערך | פרופסור מאורה פיינמסר | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – מלנומה
מבוא
במאמר הנוכחי יידונו מספר נגעים מלנוציטריים ייחודיים בעלי מורפולוגיה וקליניקה לא רגילה, חלקם שפירים בבירור וחלקם בעלי התנהגות גבולית. השומה על שם שפיץ היא מהשומות הנפוצות והמרתקות בקבוצה זו, עקב הופעתה בעיקר בילדים והדמיון המורפולוגי שלה למלנומה ממאירה. כששומה זו מתייצגת בגילים מבוגרים יותר, היא מהווה לעיתים קרובות אתגר אבחנתי.
קיים ספקטרום מורפולוגי בנגעים אלה: בקצה אחד מצויים נגעים שפירים לחלוטין ובקצה האחר מלנומות בעלות מראה דמוי שומת שפיץ. בין שני קצוות אלה נמצאים נגעים גבוליים, הן מורפולוגית והן קלינית: שומות שפיץ אטיפיות. שומת שפיץ אטיפית, היא אחד מהנגעים המשויכים לקבוצת הנגעים המלנוציטריים האטיפיים. נגעים אלה גבוליים הן מורפולוגית, הן גנטית והן קלינית. הנגעים קשים לאבחון, ואין קונצנזוס רחב בין המומחים לגבי אבחונם. חלקם משויכים למשפחות נגעים בעלי מורפולוגיה אופיינית וחלקם נגעים שטחיים או טומורוגניים, בעלי מראה לא ספציפי, המעלה חשד מסוים לממאירות, אך הממצאים אינם מספקים או מפותחים מספיק לקביעת אבחנה חד-משמעית של מלנומה.
האבחון של נגעים אלה הוא תהליך מורכב, שבו ניתן להיעזר במידת מה באמצעי מעבדה, כגון צביעות אימונוהיסטוכימיות ובדיקות בפתולוגיה מולקולרית, אך בסופו של דבר, תהליך האבחון של מקרים מורכבים אלה דורש אינטגרציה של מרכיבים ויזואליים רבים והבעת אבחנה מועדפת על ידי הפתולוג, שעל פיה, בדרך כלל, יכוון הקלינאי את הטיפול בחולה. נראה שחלק מנגעים אלה הם אמנם נגעים גבוליים, בדרגת ממאירות נמוכה, סיווג גידולי העור האחרון של ארגון הבריאות העולמי (WHO, World Health Organization) ממליץ לכנותם melanocytomas[1].
שומה על שם שפיץ
בקבוצת הנגעים המלנוציטריים מכירים במספר נגעים המציגים קושי אבחנתי מיוחד. חלק מהנגעים קשים לאבחון מאחר שהם דומים מורפולוגית, לפחות בהיבטים אחדים, למלנומה ממאירה. הדוגמה הקלאסית לנגע שכזה היא השומה על שם שפיץ, שתוארה לראשונה על ידי ד"ר סופי שפיץ ב-1948 כ-Childhood melanoma, שם שכבר כשלעצמו מדגיש את הבעייתיות האבחנתית בשומות אלה.
שומת שפיץ מופיעה בדרך כלל ברקע קליני אופייני ושכיחה בילדים, אם כי היא יכולה להופיע גם במבוגרים. היא לעיתים קרובות גדלה מהר, נראית סימטרית ובעלת צבע אחיד, ורדרד, מראה שמוביל לעיתים לאבחנה קלינית טנטטיבית של המאנגיומה. ההופעה הקלינית האופיינית מקלה את האבחנה.
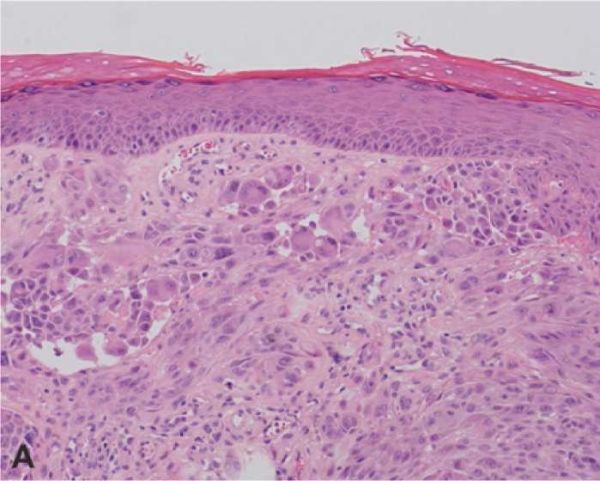
הקושי האבחנתי המתמשך באבחון שומות שפיץ נובע מכך שהן מורכבות מתאים מלנוציטריים בעלי מורפולוגיה דומה לתאי מלנומה: התאים גדולים, אפיתליואידיים וכישוריים, בתערובת משתנה. ניכרים בתאים גרעינים וסיקולריים, פליאומורפיים, עם גרעינונים בולטים וציטופלזמה איאוזינופילית אחידה. בנוסף, בכמחצית מהשומות ניכרת פעילות מיטוטית במרכיב הדרמלי, ממצא שהוא נדיר בשומות רגילות. עם זאת, פעילות מיטוטית בעומק הנגע ומיטוזות אטיפיות, אינן אופייניות. בדומה לשומות רגילות, שומת שפיץ מתפתחת ככל הנראה באפידרמיס, לאחר מכן היא מערבת הן את האפידרמיס והן את הדרמיס, ובשלבי התפתחות מאוחרים יותר כולה תוך-דרמלית.
למרות התכונות המורפולוגיות האטיפיות המגדירות שומות שפיץ, הן ניחנות במספר תכונות אופייניות ומרגיעות: הן סימטריות בדרך כלל, אינן מכויבות, מראות הבשלה בעומק הנגע, המתבטאת בהקטנת תאי השומה, ומעל לכל - מופיעות כאמור בילדים ובמתבגרים עד גיל 20. באוכלוסייה צעירה זו ההיארעות של שומת שפיץ גדולה עשרות מונים מההיארעות של מלנומה. אבחון של שומת שפיץ במבוגרים מעל גיל 40 אינה רגילה ואין להתייחס אליה בקלות ראש. השומה יכולה להופיע בגיל זה, אך מאחר שמדובר בגיל שבו מלנומות נפוצות יותר משומת שפיץ, האבחנה של שומת שפיץ מעל גיל זה דורשת הקפדה יתרה על הימצאות כל הממצאים האופייניים. כל חריגה משומת שפיץ רגילה, כגון הימצאות מיטוזות בעומק הנגע, היעדר הבשלה שלמה ובוודאי הימצאות התכייבות, לא תצדיק אבחנה של שומת שפיץ רגילה במבוגר ותעלה חשד למלנומה, או לפחות לשומת שפיץ אטיפית שתידון בהמשך - על אחת כמה וכמה כשיימצא מכלול של שינויים אלה[2].
לסיכום, אבחנה של נגעים מלנוציטריים בעלי מורפולוגיה דמוית שפיץ בילדים, מתבגרים ומבוגרים כרוכה באנליזה זהירה של פרטים רבים - קליניים והיסטופתולוגיים. השילוב בין הממצאים הקליניים לממצאים המורפולוגיים בדרך כלל יאפשר הגעה לאבחנה מדויקת. מכירים גם במלנומות שהן מלנומות הנובעות למעשה משומות שפיץ, אך קיים ספקטרום אבחנתי בין שומות שפיץ ובין מלנומות הדומות לשומות שפיץ (Spitz melanomas או Spitzoid melanomas) - מלנומות העולות ממש משומת שפיץ.
בספקטרום זה מצויים נגעים קשים לאבחון, שבאבחונם לא קיימת הסכמה גם בין המומחים הוותיקים בעולם בתחום הדרמטופתולוגיה. נגעים אלה מכונים שומות שפיץ אטיפיות (Atypical Spitz nevus or tumor). ההיארעות של נגעים אלה לא ידועה בוודאות, אך יש הגורסים שכ-6 עד 8 אחוזים משומות שפיץ הן שומות שפיץ אטיפיות. לנגעים אלו, המופיעים בכל הגילים, תכונות מורפולוגיות המזכירות שומת שפיץ, אך נצפים בהם ממצאים מדאיגים, כגון צלולריות בולטת, מעורבות עמוקה של הדרמיס ואף של שומן תת-העור, היעדר הבשלה, התכייבות של הנגע ופעילות מיטוטית ערה בכל חלקי הנגע. עם זאת, הממצאים אינם מספיקים לקביעת אבחנה של מלנומה, והפתולוג נאלץ לאבחן שומת שפיץ "אטיפית" שהתנהגותה הביולוגית אינה ברורה (תמונה מספר 1).
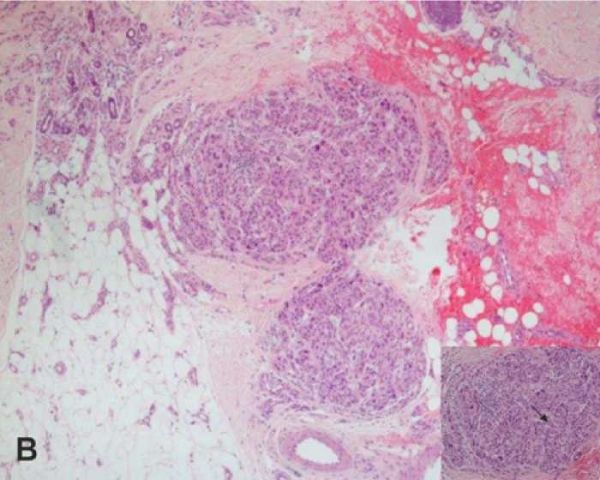
ההתנהגות הגבולית בנגעים אלה באה לידי ביטוי לא רק בממצאים המורפולוגיים שבגידול הראשוני, אלא גם בהתנהגותם הביולוגית. כשליש עד מחצית מהנגעים מערבים את קשרי הלימפה באגן המנקז את האזור, אך למרות זאת, נדיר למצוא פיזור גרורתי מרוחק יותר, ונראה שמעורבות קשרי הלימפה אינה מבשרת על מהלך קליני אגרסיבי. לתופעה זו אין הסבר מניח את הדעת, אך חשוב מאוד להכירה, מאחר שמטבע הדברים אין טעם במקרים אלה בטיפול אגרסיבי. מסיבה זו הדעות אף חלוקות בשאלה אם יש טעם לבצע הערכה של קשרית הזקיף במקרים אלה. במקרים הקשים ביותר לאבחון בספקטרום הרחב של משפחת נגעי שפיץ, ניתן להיעזר במידה מסוימת בבדיקות אימונוהיסטוכימיות ובאמצעי פתולוגיה מולקולרית. לדוגמה, נמצא שבשומות שפיץ אטיפיות קיים חסר בגן 9p21, שהוא חסר הטרוזיגוטי או הומוזיגוטי. בתהליכים שבהם קיים חסר הומוזיגוטי, ניכר מהלך קליני אגרסיבי יותר[1][2].
שומת שפיץ אטיפית היא תת-סוג אחד של נגע מלנוציטריים אטיפי בקבוצה הטרוגנית של נגעים מלנוציטריים אטיפיים. הקבוצה אינה מוגדרת היטב, וגם אין הסכמה רחבה באבחון הישויות (entities) המרכיבות אותה. מדובר בנגעים השונים מאוד מבחינה מורפולוגית זה מזה, אך כולם מתאפיינים בכך שהם חורגים מהתכונות של שומות שפירות, אך אינם מציגים בשלמות את כל הקריטריונים המורפולוגיים למלנומה. הנגעים אינם חד- משמעיים, לא רק מבחינה מורפולוגית, אלא גם מבחינת התנהגותם הביולוגית, שאינה ניתנת לחיזוי וצפייה באופן ברור.
בקבוצת נגעים אלה מצויים נגעים בעלי מורפולוגיה ספציפית ולא ספציפית. בקבוצת הנגעים הספציפיים, בנוסף לשומת שפיץ האטיפית שתוארה מעלה, קיימים נגעים ממשפחת ה-Blue nevi, שהיא קבוצה מוגדרת היטב, המתאפיינת באופן כללי בנגעים מלנוציטריים עוריים ותת-עוריים, שאינם מערבים את האפידרמיס, ובדרך כלל מורכבים מתאים כישוריים פיגמנטריים המצויים כאמור בעומק העור, דבר המקנה להם את המראה ה"כחול" קלינית. רוב השומות הן שפירות (Common blue nevi) אך קיים תת-סוג צלולרי (Cellular blue nevus), שגם הוא בעל תכונות קליניות ומורפולוגיות ברורות: השומה נוטה להופיע באזור העכוז והגפיים, היא גדולה ונרחבת, מערבת דרמיס ושומן תת-עורי וגדלה לעומק באופן דוחף ובולבוסי אופייני. בנגע זה ניתן להכיר בשני סוגי תאים כישוריים: חלקם מכילים פיגמנט רב בדומה לתאי השומה הכחולה הרגילה, וחלקם מכילים מעט מאוד פיגמנט. השילוב בין ליפי תאים כישוריים, עשירים בפיגמנט, לליפי תאים כישוריים מיעוטי פיגמנט, מקנה לנגעים מראה מורפולוגי אופייני, שבדרך כלל אינו מהווה קושי אבחנתי.
בקצה הממאיר של הנגעים ה"כחולים", מצויות מלנומות בעלות מראה המזכיר שומה כחולה, או שקיימים בהן שאריות של שומה כחולה רגילה או צלולרית, המעידות על הנגע הראשוני, אך בנוסף להיותן צלולריות מאוד, ניכרים בהן ממצאים מורפולוגיים אופייניים וגלויים של ממאירות, כגון פליאומורפיזם גרעיני בולט, נמק נרחב, הופעה של תאי גידול ממאירים אפיתליואידיים, פעילות מיטוטית ערה ומיטוזות אטיפיות. בנגעים אלה אין קושי אבחנתי מאחר שהתכונות הממאירות הן חד-משמעיות וברורות. הקושי האבחנתי הוא בספקטרום שבין Cellular blue nevi למלנומה מסוג זה. מדובר בנגעים שבאופן כללי נראים כ-Cellular blue nevi אך מזוהים בהם ממצאים מורפולוגיים יוצאי דופן, כגון פעילות מיטוטית מעט מעל הרגיל (מעל 1 מיטוזה ל-1 מילימטר מרובע, אך פחות מ-2). במקרים אלה לא ניתן לאבחן ממאירות בבירור, אך גם אין אפשרות לקבוע אבחנה שפירה בוודאות. גם בתת-קבוצה זו של נגעים מלנוציטריים אטיפיים, קיימים קושי אבחנתי והסכמה מועטה בין מומחים בתחום.
לאור כל זאת, אבחון הנגעים המלנוציטריים האטיפיים הוא במידה רבה סובייקטיבי ותלוי בעינו הבוחנת ובגישתו של הרופא הבודק. נגעים מלנוציטריים נוספים, ייחודיים, שהם בעלי תכונות גבוליות - הן מורפולוגית, הן קלינית והן גנטית - הם BAP-1 (Deep penetrating nevus Pigmented epithelioid) ו-inactivated nevus melanocytoma. מחברי הסיווג האחרון של ה-WHO, מ-2018, ממליצים לכנות חלק מנגעים אלה melanocytoma ולהכיר בקבוצת נגעים מלנוציטריים שהם דו-משמעיים או מעורפלים (ambiguous) המצויים בספקטרום שבין נגעים מלנוציטריים שפירים לממאירים[1].
הנגעים המלנוציטריים האטיפיים שנידונו, משויכים לקבוצות אבחנתיות ספציפיות. הם בעלי מורפולוגיה ייחודית שמאפשרת לכל הפחות את סיווג הנגעים, אם לא גם את הקביעה החד-משמעית של התנהגותם הביולוגית. הדרמטופתולוג, בעבודתו השגרתית, מתמודד מדי יום עם אבחון נגעים מלנוציטריים אטיפיים פרוזאיים יותר. ייתכן שעקב מודעות האוכלוסייה לנגעים מלנוציטריים חריגים, ובפרט מודעותם של קלינאים מדיסציפלינות שונות, העוסקות בתחום נגעי העור, מוסרים נגעים מלנוציטריים בשלבים מוקדמים של התפתחותם.
מדובר במודעות מבורכת, אך נגעים אלה מהווים קושי אבחנתי משמעותי, מאחר שנראים בהם לעיתים ממצאים מורפולוגיים גבוליים או לא מפותחים היטב, מרומזים וקלים יחסית. דוגמה נפוצה בקבוצה זו היא קבוצת השומות הדיספלזטיות. שומות אלה מכונות גם Clark’s nevi והן מוסרות לעיתים קרובות, על פי שיקול הרופא והחולה. השומות יכולות להיות אקראיות ומועטות, אך מופיעות גם בתסמינים משפחתיים (Dysplastic nevus syndrome). לבני המשפחה הנגועה שומות דיספלזטיות מרובות. לא כל שומה הנראית דיספלזטית מבחינה קלינית, תאובחן כשומה דיספלזטית בבדיקה מיקרוסקופית על ידי הפתולוג. לשומות יש תכונות אטיפיות ארכיטקטוניות וצלולריות, והן בדרך כלל ניתנות לאבחון ללא קושי. הקושי מתעורר באבחנה המבדלת בין שומה שבה דיספלזיה קשה בלבד לזו שעל רקע השינויים הדיספלזטיים כבר יש התחלת התפתחות של מלנומה, כלומר, הופעה של melanoma in situ. קיימת נחמה פורתא בכך שהטיפול בשומות עם דיספלזיה קשה והטיפול במלנומה התחלתית שהופיעה בשומה דיספלזטית - בדרך כלל זהה. בשני המקרים יש לבצע הרחבה ולהמשיך במעקב אחר החולה.
בכל הנגעים האטיפיים שצוינו מעלה, נדרש ניתוח מעמיק של גורמים רבים על מנת לספק אבחנה מועדפת שתאפשר הכוונת טיפול בחולה. מתוך הכרת הקושי האבחנתי של הנגעים המלנוציטריים האטיפיים, בכל שלל תאי הקבוצות פותחה גישה אבחנתית שמסייעת להגיע לאבחנה. תהליך האבחון מתחיל באנליזה זהירה ובדיקת פרמטרים מורפולוגיים רבים, לאחר מכן בתיאור נרחב של כל הממצאים, הצגת האבחנה המבדלת והקושי האבחנתי, ולבסוף הצגת האבחנה המועדפת מבין האבחנות המבדלות[3]. במקרים המורכבים ביותר חשוב להיוועץ עם מומחים בתחום ולציין את דעתם בגוף התשובה. כמו כן, אם הדבר אפשרי, רצוי לבצע בדיקות בתחום הפתולוגיה המולקולרית, שלעיתים יכולות בהחלט לתמוך באבחנה זו או אחרת[3].
ב-WHO האחרון[1] שיצא לאור ב-2018, במסגרת הצגת המושגים הנוגעים להתקדמות ממאירות במלנומות, צוינו מושגים לנגעים המלנוציטריים האטיפיים, שנעשה בהם שימוש:
- SAMPUS (Superficial atypical melanocytic - proliferation of uncertain significance) - מינוח הניתן לנגעים מלנוציטריים אטיפיים המוגבלים לאפידרמיס ולדרמיס השטחי, ללא מרכיב טומורוגני, עם ממצאים שאינם מספיקים לקביעת אבחנה ודאית של ממאירות התחלתית, אך ללא אפשרות לשלול אותה
- MELTUMP (Melanocytic tumour of uncertain - malignant potential) - מינוח לנגע מלנוציטרי בדרמיס שהוא טומוריגני אך חסר את הקריטריונים הספציפיים לאבחנה בין נגע שפיר לממאיר
- Intermediate lesion - מינוח לנגעים שהם תוך-אפידרמליים ולפעמים מצויים גם בדרמיס השטחי, הנחשבים שפירים או לא חד-משמעיים ומאופיינים באטיפיה ציטולוגית וארכיטקטונית. נגעים גבוליים אלה מאופיינים גנומית במוטציות בשניים או יותר גנים, אך פחות ממספר המוטציות המצויות במלנומה מפותחת לגמרי
ההכרה בנגעים הנזכרים למעלה, שעל פי המלצת ה-WHO מומלץ לכנות לפחות את חלקם "מלנוציטומה", והניסיון המתמשך לספק עבורם הגדרות מדויקות ככל הניתן, מדגיש שאמנם חלק מהנגעים המלנוציטריים אינם ניתנים לאבחון מדויק, מאחר שהם נגעים גבוליים[1].
סיכום
רוב הנגעים המלנוציטריים ניתנים לאבחון כנגעים שפירים או ממאירים בבירור, והטיפול בהם מכוון על פי האבחנה ומידת התפשטות המחלה במקרה של ממאירות. עם זאת, קיימים נגעים מלנוציטריים לא מעטים, גבוליים קלינית, מורפולוגית וגנטית, המהווים קושי אבחנתי, גם בעידן של שימוש באמצעי מעבדה מתקדמים. נגעים אלה מכונים נגעים מלנוציטריים אטיפיים והוצע לכנות חלק מהם מלנוציטומה. אי-הבהירות והקונטרוברסיאליות האבחנתית מובילים, מטבע הדברים, גם לאי-בהירות ביחס לטיפול המתאים ביותר לחולה. בדוח הפתולוגיה, אמור הפתולוג לציין שמדובר בנגע מלנוציטרי אטיפי, שלא ניתן לאבחון חד-משמעי, לספק תיאור של הממצאים המורפולוגיים, להציג את האבחנה המבדלת ולציין מהי האבחנה המועדפת עליו. בדרך כלל האבחנה המועדפת תכוון את הטיפול בחולה, על כל המשמעויות הנובעות מכך. למרות שקיימים אמצעי מעבדה היכולים לסייע באבחון וחיזוי ההתנהגות הביולוגית, עדיין קיים צורך באיתור של אמצעי מעבדה נוספים שיסייעו באבחון מדויק של נגעים אלה.
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 1.4 Elder DE, Massi D, Scolyer RA (Eds.) World Health Organization (WHO) Classification of Skin Tumours, 4th edition. Lyon: International Agency for Research on Cancer (IARC); 2018.
- ↑ 2.0 2.1 Massi G, LeBoit PE (Eds.) Histological Diagnosis of Nevi and Melanoma, 2nd edition. Berlin, Heidelberg: Springer; 2014.
- ↑ 3.0 3.1 Scolyer RA, Murali R, McCarthy SW, et al. Histologically ambiguous ("borderline") primary cutaneous melanocytic tumors: approaches to patient management including the roles of molecular testing and sentinel lymph node biopsy. Arch Pathol Lab Med. 2010 Dec;134(12):1770-7.
המידע שבדף זה נכתב על ידי פרופסור מאורה פיינמסר - מנהלת המערך לפתולוגיה, מרכז רפואי רבין, פתח תקווה, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק