גידולי מוח של הילדות - סקירה וחידושים - Brain tumors in children and adolescents - review and updates
הופניתם מהדף Brain tumors in children and adolescents לדף הנוכחי.
| גידולי מוח של הילדות: סקירה וחידושים | ||
|---|---|---|
| Brain tumors in children and adolescents - review and updates | ||
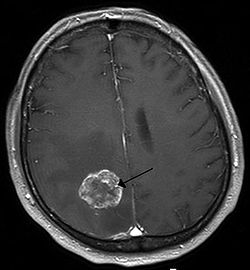
| ||
| ICD-10 | Chapter C 71.{{{3}}}, Chapter D 33.{{{3}}} | |
| ICD-9 | 191
, 225.0 |
|
| MeSH | D001932 | |
| יוצר הערך | ד"ר רינה דביר, פרופסור יונתן רוט, פרופסור שלומי קונסטנטיני | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – גידול מוחי
הקדמה
גידולי המוח ומערכת העצבים המרכזית בילדים הם קבוצה הטרוגנית של גידולים, המהווים את קבוצת הגידולים השנייה בשכיחותה (21 אחוזים) בילדים אחרי לוקמיות, ואת גורם התמותה השכיח ביותר בקרב ילדים חולי סרטן[1]. ההיארעות המתוארת בארצות הברית היא כ-47 מקרים למיליון בילדים ונוער עד גיל 20 שנים, ובילדים צעירים עד גיל 5, כ-52 מקרים למיליון בשנה. שכיחות הגידולים, ההסתמנות הקלינית, מיקום הגידול וסוגו משתנה בגילים שונים.
בגילים הצעירים שכיחים גידולים ממקור עוברי, כגון מדולובלסטומה או גידולים רבדואידים, ואילו בגילים בוגרים יותר יש שכיחות גבוהה יותר של גידולים ממקור גליאלי. בתינוקות וכן במתבגרים יש שכיחות יתר של גידולים סופרא-טנטוריאלים, ואילו מרבית המקרים בין גיל 10 הם אינפרא-טנטוריאלים. בניגוד לגידולים אחרים, גידול מוחי עלול לגרום לתחלואה ופגיעה משמעותית גם אם אינו בעל דרגה היסטולוגית גבוהה, בשל המיקום האסטרטגי במוח והנטייה להתפשטות מקומית. גידול המוח השכיח ביותר בילדים הוא אסטרוציטומה מדרגה נמוכה, ואילו הגידול הממאיר השכיח ביותר הוא מדולובלסטומה[1].
פרויקט הגנום האנושי ועשור של מחקר מוחי הובילו להתקדמות עצומה בהבנת מנגנונים מולקולריים ומשפיעים על הסיווג, האבחון והפרוגנוזה בגידולי מוח של הילדות, וכן במקרים נבחרים לשימוש בתרופות ביולוגיות חדשות התוקפות מסלולים המעורבים בהיווצרות הגידול.
סקירה זו תעסוק בקצרה הן במאפיינים הקליניים של גידולי המוח בילדות, והן בחידושים באבחון ובטיפול במספר גידולים שכיחים.
סיווג ואבחון
אבחון גידולי מוח בילדות מהווה אתגר בשל ריבוי אבחנות פתולוגיות ודמיון במראה ההיסטולוגי של תת-סוגים שונים בעלי פרוגנוזה שונה. בשנת 2016 סיכמו לואיס וחבריו מארגון הבריאות העולמי (WHO) את הסיווג העדכני של גידולי מוח[2]. סיווג זה שונה מקודמיו בכך שחלוקת האבחנות מבוצעת לא רק על סמך מראה היסטולוגי קונבנציונלי, אלא גם על סמך מאפיינים מולקולריים שחלקם ניתנים לזיהוי בצביעות אימונוהיסטוכימיות ייעודיות, וחלקם מחייבים שימוש בטכנולוגיות מולקולריות מתקדמות כגון מתילום וריצוף גנטי בשיטות שונות. כך לדוגמה, ניתן לחלק את המדולובלסטומה לארבעה תתי-סוגים בעלי מאפיינים מולקולריים, קליניים ואפידמיולוגיים שונים, עם השלכות על דרכי האבחון והטיפול. תהליך סיווג הגידולים לתת-סוגים בעלי משמעות קלינית או פרוגנוסטית שונה נמצא בעיצומו, ובכל שנה מתפרסמים עשרות מאמרים המתארים התקדמות בתחום.
התייצגות קלינית
ההתייצגות הקלינית של גידולי מוח בילדות היא מגוונת ותלויה בעיקר במיקום הגידול וגיל הילד, ופחות בסוג הגידול. עיכוב באבחון של גידולי מוח הוא תופעה נפוצה[3].
בתינוקות קטנים ההסתמנות הקלינית נוטה להיות לא ספציפית, וכוללת אי-שקט, עיכוב בהתפתחות, הפרעה בשגשוג, היקפי ראש גדולים, לעיתים טורטיקוליס, ובהמשך הופעת הקאות ובעיות האכלה. בילדים גדולים יותר, כאשר הגידול נמצא בקו האמצע או בגומה האחורית, קיימים סימנים ברורים יותר של יתר לחץ תוך-גולגולתי, כאשר הגידול חוסם את נתיבי נוזל השדרה, ואלו כוללים את הטריאדה של כאבי ראש, הקאות ובצקת פטמות בעצבי הראייה. יכולים להקדים לכך שינויים התנהגותיים, הידרדרות בלמידה, שינויים בהליכה, בשיווי משקל ובקואורדינציה והפרעות בעצבים קראניאלים. בגידולים סופראטנטוריאלים או היקפיים, נפוצים יותר סימני צד או פרכוסים. גידולים באזור בלוטת יותרת המוח והאצטרובל יכולים לגרום לשינויים הורמונליים כגון התבגרות מוקדמת, Diabetes insipidus והפרעות ראייה[1].
גידולי מוח ופרדיספוזיציה גנטית
מרבית גידולי המוח בילדות מופיעים ללא סיבה ידועה. קרינה למוח מהווה גורם סיכון מוכר להופעת גידולי מוח, אולם גורם זה הוא נדיר בילדים. כ-8 אחוזים מגידולי המוח בילדות מופיעים כתוצאה מתסמונת הגורמת לנטייה מוקדמת גנטית לגידולים[4], התסמונות השכיחות הן:
- נוירופיברומטוזיס (neurofibromatosis) - מחלה אוטוזומלית דומיננטית המתאפיינת בתופעות עוריות (כתמי קפה בחלב, ונוירופיברומות עוריות) וגידולים לאורך מערכת העצבים המרכזית והפריפרית. גידולי המוח השכיחים בה הם גליומה של עצבי הראייה ומסלוליהם, וגליומות מדרגה נמוכה
- טוברוס סקלרוזיס (tuberous sclerosis) - מחלה אוטוזומלית דומיננטית המתאפיינת בתופעות עוריות וגידולים בעיקר במוח ובכליות. גידול המוח האופייני הוא Sub-ependymal giant cell astrocytoma (SEGA) באזור חדרי המוח. טיפול ביולוגי בתרופות המעכבות מסלול MTOR, כגון sirolimus (רפמיצין[5]) או everolimus (אפיניטור[5]), יכולות להקטין גידולים אלו, אך אינן מונעות את היווצרותם
- תסמונת לי פראומני (Li-Fraumeni syndrome), בה יש מוטציה באונקוגן P53 עם נטייה לגידולים ממאירים בגילים צעירים. גידולי המוח האופייניים הם מדולובסטומה, גליומות מדרגה גבוהה וקרצינומה של הפלקסוס הכורואידי (choroid plexus carcinoma)
- תסמונות של הפרעה בתיקון דנ"א - CMMRD: בתסמונות אלו מתוארת השכיחות הגבוהה ביותר של גידולים ממאירים, ומרבית הלוקים בתסמונת יפתחו גידול ממאיר כבר בילדות. גידולי המוח השכיחים הם גליומה מדרגה גבוהה ומדולובלסטומה, זאת לצד לוקמיות, לימפומות וגידולי מעי. תוארו תגובות טובות לתרופות אימונולוגיות מסוג מעכבי נקודות בקרה, כגון nivolumab (אופדיבו[5])
בעת הערכה של ילד חדש עם גידול מוחי, יש לשקול אם מדובר במקרה אקראי או בחלק מתסמונת מוכרת. זיהוי התסמונת חשוב הן לצורך אבחון מוקדם וסוג הטיפול, והן לייעוץ גנטי לשאר בני המשפחה.
מדולובלסטומה - Medulloblastoma
מדולובלסטומה היא גידול המוח הממאיר השכיח ביותר בילדות בשכיחות עד 25 אחוזים מהמקרים. זהו גידול עוברי (אמבריונלי) המורכב מתאים כחולים קטנים בעלי מקדם חלוקה גבוה ודרגת ממאירות גבוהה. מיקום הגידול האופייני הוא בגומה באחורית, באזור המוחון והחדר הרביעי. גידול זה שכיח יותר בבנים, ומופיע בעיקר לפני גיל 15 שנים עם שכיחות יתר בין גיל 5–7 שנים, אך יכול להופיע גם בינקות והילדות המוקדמת. ההסתמנות הקלינית האופיינית היא הופעת אטקסיה, סימנים צרבלריים ויתר לחץ תוך-גולגולתי משני להידרקון חסימתי בחדר הרביעי ונתיבי נוזל השדרה. בהדמיית תהודה מגנטית ניתן לראות גוש סולידי העובר האדרה עם חומר ניגוד, ורסטריקציה בדיפוזיה. כ-30-20 אחוזים מהמקרים מתייצגים עם גרורות במוח או לאורך חוט השדרה. מרבית המקרים נמצאים באזור קו האמצע, ואילו במתבגרים ובמבוגרים צעירים עולה שכיחותם של גידולים בהמיספירה הצרבלרית ובאזור הזווית הצרבלו-פונטינית.
הטיפול הראשוני במדולובלסטומה כולל כריתת הגידול במלואו, ולאחר מכן טיפול אונקולוגי. תאי הגידול רגישים הן לקרינה והן לכימותרפיה. בילדים מעל גיל 4-3 שנים מקובל תחילה להקרין את המוח וחוט השדרה עם תוספת קרינה לאזור הגידול הראשוני. בתינוקות וילדים צעירים עד גיל 3–4 מקובל להימנע מקרינה בשל ההשלכות ארוכות הטווח בהתפתחות המוח, ותופעות לוואי אנדוקריניות וקוגניטיביות מרובות של קרינה בגיל צעיר. הפרוטוקולים בגיל זה משתמשים במינונים גבוהים יותר של כימותרפיה, לעיתים קרובות מלווים בהשתלת תאי אב עצמונית, ו/או בתוספת כימותרפיה בהזרקות ישירות למוח דרך תעלת השדרה או מתקן ייעודי אומיה (ommaya). שיעורי ההחלמה ממדולובלסטומה הם גבוהים ומגיעים לכ-80 אחוזים מהמקרים.
בעבר סווגה דרגת הסיכון של הגידול כשילוב בין גיל החולה, פיזור גרורתי, הימצאות שארית ניתוחית גדולה מ-1.5 סנטימטר, ותת-סוג היסטולוגי המבוסס על מורפולוגיה של תאי הגידול. בעשור האחרון פורסמו מספר עבודות פורצות דרך שחילקו את המדולובלסטומות לארבע קבוצות עיקריות בהתבסס על שינויים מולקולריים, ובהמשך אף תת-קבוצות בקרב ארבע הקבוצות[6][7][8]. חלוקה זו מאפשרת ניבוי ותכנון טיפול שונה לכל מטופל בהתאם לגילו ותת הסוג:
- מדולובלסטומה מסוג WNT המוגדרת על ידי מוטציות בגן לבטא קטנין CTNNB, לעיתים קרובות מלווה במונוזומיה של כרומוזום 6, מהווה כ-10 אחוזים ממקרי המדולובלסטומה. תת-סוג זה אופייני בעיקר בילדים מעל גיל 5 ומתאפיין בפרוגנוזה מצוינת המתקרבת ל-95 אחוזי החלמה. פרוטוקולים כימותרפיים ניסיוניים עדכניים מנסים לפיכך להפחית את עוצמת הטיפולים ומינון ההקרנות בקבוצה זו כדי להימנע מהשלכות ארוכות טווח בילדים עם פרוגנוזה מצוינת. עם זאת, ניסיון ראשוני להימנע לחלוטין מקרינה נכשל
- מדולובלסטומה מסוג SHH מהווה כ-30 אחוזים ממקרי המדולובלסטומה ושכיחה בשתי קבוצות גיל - לפני גיל 3, ובמתבגרים ומבוגרים צעירים. בילדים צעירים מרבית המקרים הם בעלי פרוגנוזה טובה, ומתאפיינים לעיתים קרובות במראה פתולוגי נודולרי המכונה דסמופלסטי. בקבוצות הגיל האחרות הפרוגנוזה היא בינונית. כאשר מתלווה לגידול SHH גם מוטציה בגן ל-p53, אם בתאי הגידול (מוטציה סומטית) או כחלק מתסמונת לי פראומני, אזי הפרוגנוזה הופכת לגרועה במיוחד ומחייבת לעיתים קרובות טיפולים מוגברים ואף ניסיוניים
- מדולובלסטומה קבוצה 3 היא קבוצה בעלת פרוגנוזה גרועה, המהווה כ-25 אחוזים מהמקרים ומתאפיינת הן במראה היסטולוגי "אלים" (large cell anaplastic), והן באמפליפיקציה של האונקוגנים MYC או NMYC. הגידול מתאפיין בהופעת גרורות, במקרים רבים כבר בעת האבחנה, ובמהלך עמיד לטיפולים הרגילים. עם זאת, במקצת המקרים בהם אין אמפליפיקציה של האונקוגן MYC או מראה אנפלסטי, הפרוגנוזה טובה יותר ודומה לקבוצה 4
- מדולובלסטומה קבוצה 4 היא הקבוצה השכיחה ביותר - 35 אחוזים מהמקרים. היא מופיעה בכל הגילים ובעלת פרוגנוזה בינונית עד טובה במרבית המקרים
חלוקת המדולובלסטומות לתת-קבוצות הובילה לשינוי בגישה הטיפולית לכל תת-קבוצה, וקיימים כעת ניסיונות לפיתוח פרוטוקולים ייעודיים המתחשבים בתת- הקבוצה כמרכיב העיקרי הקובע את דרגת הסיכון וטיב הטיפול.
גליומות בדרגה נמוכה - Pediatric Low Grade Gliomas, PLGG
גליומות אלה הן גידול המוח השכיח ביותר בילדים ושיעורן נע בין 40 אחוזים ל-50 אחוזים מכלל גידולי המוח עד גיל 18 שנים. זוהי קבוצה הטרוגנית של גידולים, והגידול הנפוץ מהם הוא אסטרוציטומה פילוציטית (pilocytic astrocytoma) מדרגה 1. גליומות אלו מופיעות באזורים שונים במוח, גזע המוח, ואף בחוט השדרה, אולם המיקומים הנפוצים הם גידול במוחון, וגידולים באזור הדיאנצפלון עם עירוב של אזור הכיאזמה, עצבי הראייה וההיפותלמוס.
הטיפול המיטבי בגליומות בדרגה נמוכה הוא כריתה מלאה, אולם במקרים רבים אין זה מתאפשר בשל מיקום הנושק לאזורים אסטרטגיים במוח ובעיקר בקו האמצע. אף על פי שהפרוגנוזה בגידולים אלו היא מצוינת, ישנם מקרים רבים הגורמים לתחלואה מתמשכת בשל הישנויות חוזרות וגדילה מקומית באזורים חיוניים, הגורמת לפגיעה תפקודית.
בעבר, הטיפול המקובל בגידול שאריתי שאינו ניתן לכריתה (משום שהוא מערב אזור חיוני מוחי) וממשיך לגדול היה טיפול בכימותרפיה במינונים נמוכים, ולעיתים נדירות גם הקרנות. נכון למועד כתיבת מסמך זה ישנם גם טיפולים ביולוגיים המתאימים בחלק מהמקרים. ניתן לחלק את הגליומות מדרגה נמוכה לא רק על פי ההיסטולוגיה והמיקום, אלא על פי מעורבות במסלולים מולקולריים, אשר הבולטים שבהם הם מסלול MAPK, או מסלול MTOR. כך נמצא שבכ-80 אחוזים ממקרי אסטרוציטומה פילוציטית קיימת אברציה באונקוגן BRAF הגורמת או למוטציה נקודתית באונקוגן BRAFV600E, (עם פרוגנוזה גרועה יותר) או להכפלה היוצרת איחוי - BRAF KIAA fusion1549 (המעידה על גידול עם מהלך שפיר ופרוגנוזה טובה). בנוסף ניתן למצוא שינויים גנטיים ב-FGFR, CDKN2A ועוד[9].
מחקרים הראו שטיפול במולקולות קטנות המעכבות מסלולי BRAF או מעכבי MEK, כגון selumetinib (קוסלוגו[5]) ו-trametinib (מקיניסט[5]) יכולים לגרום להקטנה של גליומות. תרופות אלו ניתנות פומית באופן אמבולטורי. מחקרים בודקים אם מתן תרופות אלו כטיפול ראשוני במקום כימותרפיה יוביל לתוצאות דומות. מתן תרופות ביולוגיות ממוקדות מטרה בגליומות הוא טיפול חדשני המעורר תקוות גדולות[10].
אפנדימומה - Ependymoma
זהו גידול המוח השלישי בשכיחותו בילדים ומהווה כ-10 אחוזים מגידולי המוח בילדות.
גידול מורכב מתאי אפנדימה ממקור נוירואפיתליאלי ויכול להופיע בכל חלקי מערכת העצבים, אולם בילדים ובעיקר בתינוקות הוא שכיח יותר בגומה האחורית. בחולים עם נוירופיברומטוזיס 2 הוא שכיח לאורך חוט השדרה. ההסתמנות הקלינית תלויה במיקומו. ניתן לחלק את האפנדיומומות על פי מיקומן, על פי תת-סוג היסטולוגי (לדוגמה אנפלסטי לעומת קלאסי או מיקסופפילרי) וכן על פי חלוקות מולקולריות המשקפות את הגנים המעורבים בהתמרת הגידול (לדוגמה RELA ,YAP1). כמו כן, ניתן לסווג את האפנדיומות בתינוקות לשתי קבוצות PFA ו-PFB בעלות פרוגנוזה שונה. עם זאת, לא חלה התקדמות ממשית בטיפול שונה לתת-קבוצות אלו. הטיפול העיקרי והחשוב ביותר באפנדימומה נותר כריתה כירורגית מלאה. לאחר הכריתה ניתן במקרים של סיכון מוגבר להוסיף טיפול בהקרנות למיטת הגידול. הטיפול הכימותרפי באפנדימומה נותר מאכזב, ובמרבית המקרים אינו מהווה חלק מהתוכנית הטיפולית, אלא במקרים נבחרים, כגון תינוקות צעירים עם גידול לא נתיח או במסגרת מחקרים קליניים המנסים לשפר יעילות הטיפול המקובל. לא נמצאו טיפולים "ביולוגיים" יעילים באפנדימומה אלא במקרים חריגים[11].
גליומות בדרגה גבוהה - High grade gliomas
קבוצה זו מהווה כ-20-10 אחוזים מגידולי המוח בילדות, ומתאפיינת בגידולים בעלי דרגת ממאירות גבוהה ביותר, שיעורי תמותה גבוהים ושיעורי החלמה נמוכים. הטיפול העיקרי הוא כריתה ניתוחית ולאחריה הקרנות לאזור הגידול. ניתן להוסיף טיפולים כימותרפיים או ביולוגיים, אך הפרוגנוזה לא השתנתה בעשור האחרון. הגידול הממאיר ביותר הוא גליומה של גזע המוח, הוא אינו נתיח וניתן לאבחון גם ללא ביופסיה על סמך מראה אופייני בהדמיה. למרות התקדמות בסיווג מולקולרי של גידולים אלו, עדיין אין טיפולים יעילים במרבית המקרים[1][12].
הטיפול הכירורגי בגידולי מוח
לטיפול כירורגי תפקיד חשוב בטיפול בגידולי מוח בילדים. המטרות הכירורגיות כוללות אבחנת סוג הגידול, כריתה מרבית של הגידול, וטיפול בהצטברות נוזלי המוח (הידרוצפלוס) אשר קיים בחלק מהילדים עם גידולי מוח. למרות זאת, בסוגי גידולים מסוימים ניתן לבסס את האבחנה באופן ודאי על סמך MRI, ובחלק מהגידולים אין ערך תורם לכריתת הגידול, הטיפול יהיה אונקולוגי (כימותרפיה או קרינה), ולא יהיה צורך בפעולה כירורגית. בגידולים רבים יש משמעות לכריתה מרבית של הגידול. קיימות גישות כירורגיות שונות, ובמקרים רבים נעזרים בניטור אלקטרופיזיולוגי כדי למזער את הסיכון לפגיעה נוירולוגית. משיקולי בטיחות, ישנם מצבים בהם משאירים מעט מהגידול באזורים תפקודיים. הטיפול בשארית גידולים כוללת מעקב (בגידולים מדרגה נמוכה), כריתה חוזרת (במיוחד בגידולים מסוג אפנדימומות) או טיפולים אונקולוגיים (כימותרפיה, טיפולים ביולוגיים או קרינה). נכנסה טכנולוגיית טיפול בצריבה עם סיב לייזר - דבר שמאפשר גישה מינימליסטית, ולגידולים קטנים יחסית.
סיכום
גידולי מוח בילדות הם הגידול השני בשכיחותו בילדים, ומהווים את גורם התמותה המוביל מסרטן בילדים. הם מתאפיינים בהטרוגניות רבה, החל בגידולים איטיים בעלי דרגת ממאירות נמוכה עם פרוגנוזה מצוינת אך תחלואה מתמשכת, וכלה בגידולים ממאירים העמידים למרבית הטיפולים המוכרים. מאז תחילת המאה ה-21 חלה התקדמות עצומה בהבנת המסלולים המולקולריים המעורבים בהתפתחות הגידולים, שהובילה לפיתוח דור של תרופות חדשות וניסויים קליניים מגוונים. כמו כן, פותחו טכנולוגיות נוירוכירורגיות וטכנולוגיות קרינה היכולות למזער את הנזקים בעת ניתוחים או הקרנות. יש לקוות שהתפתחויות אלו יפחיתו את התחלואה והתמותה מגידולי מוח בילדות.
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 Childhood and Adolescent Cancer Statistics, 2014
- ↑ Ward E, DeSantis C, Robbins A, et al. Childhood and adolescent cancer statistics. Ca Cancer J Clin. 2014 Mar- Apr;64(2):83-103. Epub 2014 Jan 31.
- ↑ Udaka Y, Packer R. Pediatric Brain Tumors. Neurol Clin. 2018 Aug;36(3):533-6.
- ↑ Louis D, Perry A, Reifenberger G, et al. The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol. 2016 Jun;131(6):803-20. Epub 2016 May 9.
- ↑ 5.0 5.1 5.2 5.3 5.4 או תרופות המכילות חומר פעיל זהה או דומה, כעלות שמות מסחריים אחרים
- ↑ Shay V, Fattal-Valevski A, Beni-Adani L, et al. Diagnostic delay of pediatric brain tumors in Israel: a retrospective risk factor analysis. Childs Nerv Syst. 2012 Jan;28(1):93-100. Epub 2011 Aug 26.
- ↑ Zhang J, Walsh MF, Wu G, et al. Germline mutations in predisposition genes in pediatric cancer. N Engl J Med. 2015 Dec 10;373(24):2336-46. Epub 2015 Nov 18.
- ↑ Taylor MD, Northcott PA, Korshunov A, et al. Molecular subgroups of medulloblastoma: the current consensus. Acta Neuropathol. 2012 Apr;123(4):465-72. Epub 2011 Dec 2.
- ↑ Liu KW, Pajtler KW, Worst BC, et al. Molecular mechanisms and therapeutic targets in pediatric brain tumors. Sci Signal. 2017 Mar 14;10(470): eaaf7593.
- ↑ Northcott PA, Buchhalter I, Morrissy AS, et al. The whole-genome landscape of medulloblastoma subtypes. Nature. 2017 Jul 9;547(7663):331-7.
- ↑ Ryall S, Tabori U, Hawkins C. Pediatric low-grade glioma in the era of molecular diagnostics. Acta Neuropathol Commun. 2020 Mar 12;8(1):30.
- ↑ Kurani H, Gurav M ,Shetty O, et al. Pilocytic astrocytomas: BRAFV600E and BRAF fusion expression patterns in pediatric and adult age groups. Childs Nerv Syst. 2019 Sep;35(9):1525-36. Epub 2019 Jul 18.
- Pajtler KW, Mack SC, Ramaswamy V, et al. The current consensus on the clinical management of intracranial ependymoma and its distinct molecular variants. Acta Neuropathol. 2017 Jan;133(1):5-12. Epub 2016 Nov 17.
- Fangusaro J, Bandopadhayay P. Advances in the classification and treatment of pediatric brain tumors .Curr Opin Pediatr. 2021 Feb 1;33(1) 26-32.
המידע שבדף זה נכתב על ידי
- ד"ר רינה דביר - מחלקה המטו-אונקולוגית ילדים, בית חולים לילדים דנה דואק, המרכז הרפואי תל אביב ע"ש סוראסקי
- פרופסור יונתן רוט - מחלקה נוירוכירורגית ילדים, בית חולים לילדים דנה דואק, המרכז הרפואי תל אביב ע"ש סוראסקי
- פרופסור שלומי קונסטנטיני - מחלקה נוירוכירורגית ילדים, בית חולים לילדים דנה דואק, המרכז הרפואי תל אביב ע"ש סוראסקי


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק