טיפול בתסמונת המעי הרגיש - נייר עמדה
הופניתם מהדף Treatment of IBS לדף הנוכחי.
|
| |
|---|---|
| טיפול בתסמונת המעי הרגיש | |
| 250px | |
| האיגוד המפרסם | החוג הישראלי לנוירוגסטרואנטרולוגיה ולתנועתיות מערכת העיכול האיגוד הישראלי לגסטרואנטרולוגיה ולמחלות כבד |
| קישור | באתר הר"י |
| תאריך פרסום | יולי 2022 |
| יוצר הערך | ד"ר רועי דקל, פרופ' רם דיקמן, ד"ר יוסי ליסי, ד"ר ישי רון, פרופ' עמי ספרבר, ד"ר ניר בר, גב' רוני ברוך, ד"ר ריטה ברון, ד"ר טיבריו הרשקוביץ, ד"ר תמר טורם, ד"ר אמיר מרעי, ד"ר ענת נבו שור, ד"ר סיגל פרישמן, פרופ' דן קרטר, ד"ר יובל ישי |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – תסמונת המעי הרגיז
הקדמה
הפרעות תפקודיות של מערכת העיכול שכיחות ביותר ומהוות בין רבע לשליש מכלל הפניות למרפאה גסטרואנטרולוגית, וכעשירית מהפניות למרפאה ראשונית. ההפרעות התפקודיות מערבות את כל מערכת העיכול, החל מהפרעות בליעה וכלה בהפרעות צאייה. תסמונת המעי הרגיש (תמ"ר) המתאפיינת בכאב בטן, יציאות בלתי סדירות, תפיחות וריבוי גזים, היא מבין ההפרעות התפקודיות השכיחות ביותר.
חשיבותן ומרכזיותן של ההפרעות התפקודיות נובעות, הן משכיחותן הגבוהה והן מהמחיר האנושי והכלכלי הכרוך בהן. הסובלים מתמ"ר מדווחים על פגיעה ניכרת באיכות חייהם כמעט בכל מדד ובכל תחום שנבדק: דימוי עצמי ודימוי הגוף, מעגל שינה, תפקוד מיני, ריכוז, הרגלי אכילה, הרגלי בילוי, תפקוד חברתי ותפקוד בעבודה. יתרה מכך, בתהליך האבחון של תמ"ר, רופאים רבים מפנים את החולים לאין ספור בדיקות רפואיות מיותרות, במגמה לאשר את האבחנה על דרך השלילה. המחיר של תהליך זה הוא עומס כבד ועלויות מיותרות על המערכת הרפואית. אי לכך, מובן מדוע טיפול יעיל בתמ"ר הוא בעל חשיבות רפואית, אנושית, וכלכלית מהמעלה הראשונה.
בקרב רבים מהרופאים עדיין רווחת התפיסה שאין לתמ"ר טיפול יעיל, ועדיף "שהמטופל ילמד לחיות עם זה". גישה זו מביאה לתסכול הן אצל המטופלים, אשר נותרים ללא תקווה, והן אצל הרופאים שחשים חסרי אונים בהתמודדות עם חולי תמ"ר. אף על פי שהטיפול בתמ"ר אינו מושלם, עדיין יש בנמצא כלים יעילים, לא מעטים, שניתן להציע לחולים עם תמ"ר במטרה להפחית את התסמינים שלהם ולשפר את איכות חייהם.
בנייר עמדה זה, אנו מציגים את הגישה והאפשרויות הטיפוליות הקיימות לטיפול בתמ"ר. אנו מקווים שכל רופא המטפל בחולי תמ"ר ימצא בסקירה זו, כלי עזר שיביא לשיפור הניהול של מקרים קליניים מאתגרים אלו ולעלייה בשביעות הרצון שלו ושל מטופליו.
לסיום, מסמך זה, הוא יוזמה של החוג לנוירוגסטרואנטרולוגיה ותנועתיות מערכת העיכול, בחסות האיגוד הישראלי לגסטרואנטרולוגיה וההסתדרות הרפואית (הר"י), שנכתב תודות למאמץ משותף של מספר רב של מחברים ומחברות, שכאן גם המקום להודות להם על כך.
הגישה הקלינית למטופל עם תמ"ר
רופאים רבים יגדירו את הטיפול בתמ"ר במונחים שליליים כגון "קשה" או "מתסכל" הנובעים במידה רבה, מתחושת חוסר אונים של מי שמתמודד עם מצב רפואי קשה להבנה ולטיפול. חמורה מכך היא השלכת רגשות התסכול שלנו כרופאים, על המטופלים, אשר הופכים ל"מאתגרים" במקרה הטוב, ול"קשים", "בעיתיים" ו"מתסכלים" במקרה השכיח. נוכל לשנות רבות מתחושות אלו אם נכיר כלים טיפוליים יעילים, ונדאג לתאום ציפיות ביחס לטיפול.
תמ"ר היא אכן הפרעה כרונית שאינה ברת ריפוי, ורוב המטופלים ימשיכו לסבול ממנה ברמה זו או אחרת לאורך שנים. מאידך, ישנם כלים טיפוליים שיכולים לשפר את איכות חיי מטופלינו וכדאי להכירם. הניסיון גם מוכיח שכאשר יעדי הטיפול מוצגים כשיפור בתסמינים, בתפקוד, ובאיכות החיים, מרבית החולים ישמחו לחתום על יעדים ברי השגה אלו[1].
ככלל, הגישה הטיפולית בתמ"ר ראוי שתתבסס על הגישה הביו-פסיכו-סוציאלית בה גורמים ביולוגיים/פתופיזיולוגיים, אישיים, סביבתיים ורגשיים מהווים חלק בלתי נפרד מהבנת ההתבטאות הקלינית של המטופל. בנוסף, בבסיסה של כל תוכנית טיפולית מוצלחת ישנו קשר טיפולי טוב בין החולה לרופא, דבר שמושג באמצעות הקשבה אמפתית, הסבר ברור, תאום ציפיות ובניית תוכנית טיפול כשותפים, כאשר הרופא מוביל מהבחינה המקצועית[2].
מרכיבים הכרחיים בכל מפגש טיפולי מוצלח
- הקשבה: הקשבה אמפתית למטופל תוך כדי שימוש בשיקוף ככלי מרכזי לשיפור הקשר
- הסבר: הסבר מלא ומקיף על תמ"ר תוך מתן הסברים ביולוגיים לתלונות ולמהלך תמ"ר כהפרעה כרונית, בעלת תקופות של התלקחות ותקופות של רגיעה, הדגשת האופי השפיר של הבעיה. מתן הסבר פתופיזיולוגי על תמ"ר כהפרעה הנובעת מרגישות יתר ויסצרלית, עיבוד עודף ולקוי של מידע במערכת העצבים המרכזית, והפרעה בתנועתיות מערכת העיכול
- התייחסות לעיתוי הפנייה הנוכחית: תמ"ר היא הפרעה כרונית, אי לכך, חשוב להבין מדוע המטופל פנה דווקא בנקודת הזמן הזו לעזרה. פעמים רבות מדובר בחשש/חרדה ספציפיים (מחלה קשה, ממאירות ועוד), מחשבה אחרת בנוגע לאטיולוגיה (רגישות למזון, אלרגיה, זיהום ועוד), או חשש ספציפי אישי אחר (תחילת עבודה חדשה או קשר זוגי חדש, וחשש שהתסמינים יחמירו ויפריעו לתפקוד). ישנה חשיבות רבה להתייחס לאותן חששות/מחשבות על מנת לאפשר טיפול מיטבי. שאלות כגון: "מה הביא אותך אליי היום", "מה אתה חושב שיש לך", "מהם החששות העיקריים שלך" ו"כיצד אתה חושב שאני אוכל לעזור לך" יקדמו ויבססו קשר טוב בינינו לבין המטופל
- הצפת הנושא הרגשי: הסבר לגבי חשיבות המצב הרגשי כתורם להופעת התסמינים הוא קריטי, מכיוון שמטופלים רבים נוטים להפחית ולהדחיק את הקשר בין תסמיניהם לבין מצבם הרגשי כגון: דיכאון, חרדה, ונטייה לסומטיזציה. מצד אחד חשוב לא לתייג את תמ"ר כהפרעה פסיכיאטרית אך, עובדה היא שמצב רגשי כמו חרדה הוא גורם המחמיר את התלונות ויוצר מעגל קסמים, בו התלונות מגבירות את החרדה והחרדה מגבירה את התלונות
- תאום ציפיות לגבי הטיפול: חשוב להבהיר למטופל שהטיפול בתמ"ר מיועד להביא לשיפור בתסמינים ובאיכות החיים ולא ל"ריפוי". רצוי לסכם עם המטופל על מספר מצומצם של מטרות טיפוליות ברות השגה ובחינת ההתקדמות בהשגתן בכל מפגש
- שמירה על רצף טיפולי: חשוב לתת למטופלים תחושה שהרופא "נמצא שם בשבילם". הידיעה, שאם יקלעו לבעיה, אנו נהיה זמינים עבורם מפחיתה כשלעצמה את עוצמת התסמינים. זמינות אפשרויות תקשורת הן רבות (טלפוניות/וירטואליות/אינטרנטיות) לשמירה על קשר ורצף טיפולי ללא העמסת יתר על עבודת המרפאה
פרופיל קליני רב ממדי - MDCP
היות שתמ"ר היא בעיה רפואית רבת-ממדים מבחינה פתופיזיולוגית, התהליך הטיפולי מערב ניסוי וטעייה, ושילוב בין גישות טיפול שונות. פותחה גישה שימושית לאפיון המטופל על פי ממדים שונים. גישה זו יכולה לעזור בקביעת תוכנית טיפולית מותאמת אישית והיא מיועדת לכלל ההפרעות התפקודיות במערכת העיכול ובכללן תמ"ר ונקראת "פרופיל קליני רב-ממדי" או Multidimensional Clinical Profile (MDCP)[3]. בגישה זו, כל מטופל מוגדר על סמך צירים שונים ובהם:
- אבחנה רשמית על פי הקריטריונים של רומא IV
- מידע נוסף המאפשר להגדיר תת-קבוצות דוגמת תמ"ר המתאפיינת בשלשול או עצירות
- ההשלכות האישיות של ההפרעה על החולה (אימפקט)
- גורמים פסיכוסוציאליים
- ליקויים פיזיולוגיים וסמנים ביולוגיים (ביו-מרקרים)
להדגמת הגישה ולצורך ההמחשה, בחרנו בשני מקרים המייצגים את שני קצוות החומרה של תמ"ר, אך ישנן צורות התבטאות מרובות נוספות הנבדלות באפיונן הספציפי על פי ה-MDCP:
דוגמה 1. מקרה של מטופלת בת 24 הסובלת מ
- תמ"ר
- תמ"ר מאופיין בשלשול
- השפעה קלה של התסמינים על איכות חייה ותפקודה היום יומי
- חרדה סביב התסמינים, מכיוון שדודתה נפטרה מסרטן המעי הגס עם תסמינים דומים
- אין סמנים ביולוגיים ספציפיים
תת אפיון ותוכנית טיפולית: תמ"ר בעוצמה קלה, קרוב לוודאי שהטיפול במקרה זה יכול להתבסס על הסבר מותאם והרגעה, ללא צורך בטיפול תרופתי.
דוגמה 2. מקרה של מטופל בן 57 הסובל מ
- תסמונת תמ"ר משולבת עם דיספפסיה תפקודית וצרבת תפקודית
- כאב תכוף, לסירוגין, יום יומי, וללא קשר לאוכל או פעילות גופנית
- אינו מסוגל לעבוד ונמנע מחיי חברה
- מתאים להפרעה סומטית על פי 5-DSM
- בירור אורגני שלילי (כולל מנומטריה של הוושט, ניטור חומציות ומיפוי התרוקנות קיבה)
תת אפיון ותוכנית טיפולית: תמ"ר מורכב וקשה, חולה זה יזדקק מעבר לחינוך ולהרגעה גם לתוכנית טיפולית הכוללת שילוב של טיפול תרופתי ולא תרופתי (פסיכולוגי ועוד).
סך הכל, שימוש במודל ה-MDCP מאפשר גישה טיפולית יעילה, המבוססת על הבנה עמוקה של מכלול הגורמים המשפיעים על חווית החולי של המטופל. עם הניסיון, ההערכה הופכת לאינטואיטיבית, ואיננה מצריכה מעבר מפורט על כל תת-אפיון.
תזונה בתמ"ר
רוב הסובלים מתמ"ר מייחסים חלק מתלונותיהם להשפעה מזיקה של מרכיבים בתזונה. למרות האמור, לא היו בנמצא הנחיות תזונתיות מבוססות-עדויות לטיפול בתמ"ר. נכן למועד כתיבת נייר עמדה זה נצבר ידע רב המחדש והמבסס את השימוש בהתערבויות תזונתיות בתמ"ר.
עקרונות כלליים
- הנחיות תזונתיות כלליות יכולות וצריכות לשמש מסגרת טיפולית, מאידך, אין תחליף לגישה תזונתית מותאמת אישית. אנמנזה הכוללת ניסיון עבר, איתור רגישות לרכיבי מזון ותוכנית טיפולית המתבססת על "תזונה מותאמת אישית, על פי המלצת דיאטנית קלינית בעלת ניסיון בתחום, תעלה את סיכויי ההצלחה"[4]
- מעבר ל"מה אוכלים", ישנה חשיבות גדולה גם ל "איך אוכלים". התנהגות אכילה נכונה הכוללת חלוקת ארוחות במהלך היום, אכילה איטית בישיבה, לעיסה טובה, והימנעות מארוחות גדולות בשעות המאוחרות של הלילה, משמעותית מאוד בשליטה על התסמינים[5]
- להמלצות "כלליות" כגון: הימנעות ממזון חריף, הפחתה בצריכת אלכוהול, קפאין ושומן בתזונה, והימנעות ממזון מתועש ומעובד, ישנה תמיכה בספרות הרפואית ומקום בטיפול התזונתי לסובלים מתמ"ר[6][7][8][9][10]
- לתזונה נטורופטית ולדיאטה על בסיס רמות נוגדני IgG בדם אין תמיכה בספרות[5][11]
- מטופלים ללא צליאק המדווחים על תסמיני תמ"ר ושמשתפרים עם הפסקת גלוטן, נחשבים כסובלים מ-Non-celiac gluten sensitivity. המנגנון אינו ברור וההשערות הן שגלוטן, שאינו מפורק בשלמות מוביל לתגובה חיסונית, או שההפחתה בצריכת גלוטן מפחיתה במקביל צריכת פרוקטנים ואגלוטינינים שעשויים לגרום לתסמינים
לא נמצאו סמנים ביולוגיים לאבחון רגישות זו לגלוטן, והאבחנה מתבססת על דיווח המטופלים[12][13]. כמו כן, הימנעות מגלוטן גם בקרב מטופלים בריאים וללא צליאק, עלולה, בין היתר, להביא לשינויים מזיקים בהרכב ובתפקוד המיקרוביום[14][15].
למרות האמור, ומתוך ניסיון קליני רחב, במקרים בהם דיאטת דלת FODMAP (נפרט בהמשך) אינה מפחיתה תסמיני תמ"ר, נשקול ניסיון להימנעות/הפחתה משמעותית של גלוטן בתזונה.
נרחיב לגבי שתיים מהגישות העיקריות להן קיימות עיקר העדויות בטיפול בתמ"ר:
דיאטה דלת FODMAP
FODMAP (Fermentable oligo-di-monosaccharides and polyols) הן פחמימות, אשר אינן נעכלות ונספגות ביעילות במעי הדק ולכן, תפורקנה על ידי מיקרואורגניזמים במעי הגס בתהליכי תסיסה המביאים להחמרה בתסמיני תמ"ר.
בהקשר לגרימת התסמינים מוצעים מספר מנגנונים עיקריים:
- עלייה באוסמולריות בחלל המעי המביאה לעלייה בתכולת המים ולשלשולים
- ייצור עודף של גז במעי המביא לתפיחות ולריבוי גזים[16][17]
- שינויים לרעה במיקרוביום המעי (דיסביוזיס) שמתאפיינים בירידה בזנים בעלי השפעה אנטי-דלקתית[18]
במספר עבודות מקיפות (2016–2018) שכללו מטא-אנליזות, מחקרים מבוקרים מגוונים ומחקרי עוקבה, נמצא שבטווח של בין 3–6 שבועות, דיאטה דלת FODMAP משפרת את תדירות ומרקם היציאות, מפחיתה כאב בטן, ריבוי גזים ושלשול במטופלים עם תמ"ר. העדויות לגבי יעילותה של הדיאטה בטווח הארוך מצומצמות יותר[5][19][20]. עם זאת, בעבודה שפורסמה בתחילת 2020 עקבו אחר 120 מטופלי תמ"ר, להם ניתנה דיאטה דלת FODMAP למשך 6 שבועות. לאחר 3 ו-6 חודשי מעקב שלאחר החזרת מזונות, נמצא שהשיפור בתסמינים נשמר[21].
על בסיס הנתונים שפורסמו, ניתן להתרשם שגישה תזונתית זו יעילה ומומלצת לסובלים מתמ"ר עם שלשולים או שלשולים ועצירות לסירוגין. מניסיוננו, שיעור השיפור הקליני בקרב מי שמתמיד בדיאטה זו ונמצא במעקב והדרכת דיאטנית, דומה למדווח בספרות ועומד על כ-70 אחוזים.
הקושי לעמוד בהנחיות התזונתיות הנוקשות של דיאטה דלת FODMAP מצד אחד, והרצון להתערבות תזונתית מותאמת אישית מצד שני, הביאו להצעות לגישות טיפוליות "מרוככות" יותר:
- Top Up - הנחיה להגבלה תזונתית רופפת, תוך מעקב אחר תסמיני המטופל עם עלייה במגבלות עד לדיאטה דלת FODMAP קלאסית
- Top Down שבה מתחילים בדיאטה הקלאסית עם החזרת מזונות הדרגתית בהתאם לתסמיני המטופל[22]
- Gentle FODMAP - הגבלות תזונתיות קלות יותר, עם אפשרות לצריכה גבוהה יותר של FODMAP's בתזונה (גישה היכולה להתאים יותר לאוכלוסיות מיוחדות כגון: הפרעות אכילה, נשים בהיריון או ילדים)[23]. תהליך האלימינציה של מזונות עשירים ב-FODMAP's והחזרתם ההדרגתית, הוא תהליך מורכב הדורש התאמה אישית. ישנם מקורות מידע רבים ברשת לביצוע דיאטה זו, וחלקם אף טובים ומהימנים (לדוגמה, www.myginutritionwww.monashfodmap.com com). עם זאת, ללא הנחייתה של דיאטנית קלינית בעלת ניסיון בתחום, הסיכוי להצליח ולהתמיד בדיאטה זו יורד משמעותית[4]
תוספת סיבים תזונתיים
הגברת צריכת סיבים תזונתיים כטיפול תזונתי בתמ"ר הוא טיפול מקובל, למרות, שיעילותו בהפחתת תסמינים לא ברורה. סקירת 17 מחקרים התערבותיים בתמ"ר לא הראתה יעילות גורפת לטיפול בסיבים, אם כי הנתונים נותחו ללא אבחנה בין סוגי תמ"ר ובריבוד לתסמינים שונים. לעומת זאת, בשתי מטא-אנליזות נוספות נמצא יתרון לשימוש בסיבים תזונתיים מסיסים בשיפור התסמינים, כאשר סיבים בלתי מסיסים נמצאו לא יעילים.
מניסיוננו, במטופלי תמ"ר הסובלים מעצירות, תוספת של סיבים תזונתיים מסיסים עשויה לשפר את תדירות ומרקם היציאות ללא החמרה בתסמינים אחרים[24][25].
לסיכום: הטיפול התזונתי מהווה נדבך חשוב בטיפול בתמ"ר, ואנמנזה תזונתית מקיפה הכוללת היבטים תזונתיים והתנהגותיים יכולה לסייע בקידום הטיפול בתמ"ר. שילוב ידיים ואיחוד מסרים של הרופא והתזונאית כבר משלב מוקדם בטיפול יוביל לסינרגיזם טיפולי ויעלה את סיכויי ההצלחה.
נקודות עיקריות
- הנחיות תזונתיות כלליות יכולות וצריכות לשמש מסגרת טיפולית, אך הן אינן תחליף להתערבות תזונתית מותאמת אישית
- מעבר ל"מה אוכלים" ישנה חשיבות גדולה גם ל"איך אוכלים". התנהגות אכילה נכונה משמעותית מאוד בשליטה על תסמיני תמ"ר
- דיאטה דלת FODMAP יעילה ומומלצת למטופלי תמ"ר עם שלשולים או שלשולים ועצירות לסירוגין. תהליך האלימינציה של מזונות עשירים ב-FODMAP והחזרתם ההדרגתית, הוא תהליך מורכב הדורש התאמה אישית. ללא הנחיה של תזונאית קלינית בעלת ניסיון בתחום, הסיכוי להתמיד ו/או להצליח בדיאטה זו יורד משמעותית
- במטופלים עם תמ"ר הסובלים מעצירות, תוספת של סיבים תזונתיים מסיסים עשויה לשפר את תדירות ומרקם היציאות, ללא החמרה של תסמינים אחרים
טיפול בפרוביוטיקה, אנטיביוטיקה והשתלת צואה בתמ"ר
הרכב המיקרוביום במערכת העיכול מהווה גורם חשוב בפתוגנזה של תמ"ר[26]. שינוי לרעה בהרכב המיקרוביום או דיסביוזיס מעלה את חדירות רירית המעי, מעודד התפתחות תהליך מיקרו-דלקתי, מוריד את סף החישה לכאב ומשנה את תנועתיות המעי[27]. בתמ"ר, המיקרוביום מתאפיין בריבוי חיידקים פרו-דלקתיים (לדוגמה, Enterobacteriaceae), ובמיעוט חיידקים אנטי-דלקתיים (לדוגמה, Lactobacillus ו-Bifidobacterium)[28]. אי לכך, מניפולציה של הרכב המיקרוביום במעי מהווה יעד טיפולי בתמ"ר.
פרוביוטיקה
פרוביוטיקה, מכילה חיידקים האמורים להביא לשינוי מיטבי בהרכב המיקרוביום של מערכת העיכול ובכך, אמורה להביא לשיפור בתסמיני תמ"ר. VSL#3 נבדק במחקר מבוקר שכלל 48 מטופלים עם תמ"ר[29]. בתום 8 שבועות של טיפול, מבין כלל תסמיני תמ"ר, נצפתה הפחתה בריבוי גזים. התכשיר הפרוביוטי VSL#3 משווק בארץ לצד מוצר פרוביוטי הדומה ל-VSL#3 בשם Vivomixx. כשיר פרוביוטי נוסף - ביו-25 (BIO25, Supherb, Israel) נבדק ב-107 נשים עם תמ"ר. בתום 8 שבועות של טיפול, אף על פי שנצפתה הטבה קלינית, ביו-25 לא היה יעיל יותר מפלצבו[30]. מספר מטא-אנליזות שהשוו שימוש בסוגים שונים של תכשירים פרוביוטיים לעומת פלצבו, מצאו שיפור בתסמיני תמ"ר כגון כאב בטן, תפיחות, ריבוי גזים ושלשולים וזאת, בנוסף, על פרופיל בטיחותי גבוה[31][32][33]. איגודים גסטרואנטרולוגיים כגון: האיגוד הקנדי[34], האיגוד האמריקאי[35] והאיגוד הקוריאני[36] ממליצים על טיפול בפרוביוטיקה לטיפול בתמ"ר עם שלשול, בעוד איגודים אחרים אינם תומכים בכך[37].
לסיכום, ניתן לומר שהדיון על שימוש בפרוביוטיקה בתמ"ר טרם הוכרע, וקיים צורך בעבודות מבוקרות ואיכותיות נוספות. עם זאת, לאור פרופיל בטיחותי מעולה של פרוביוטיקה, ניתן בהחלט להמליץ על ניסיון טיפולי אמפירי, בעיקר, במטופלים עם שלשולים, ריבוי גזים ותפיחות. מאידך, בישראל העדויות אינן מאפשרות להמליץ על תכשיר ספציפי.
ריפקסימין - Rifaximin
Rifaximin היא אנטיביוטיקה רחבת טווח עם ספיגה סיסטמית אפסית, סלקטיביות גבוהה למערכת העיכול ופרופיל תופעות לוואי מצוין. שימוש ב-Rifaximin אמור להביא לשינוי מיטיבי בפלורת המעי ומכאן, גם להטבה בתסמיני תמ"ר. בשני מחקרים רב-מרכזיים מבוקרים (1 TEGRAT ו-2 TEGRAT), 1258 מטופלים עם תמ"ר (ללא עצירות) חולקו לשתי קבוצות: Rifaximin 550 מיליגרם שלוש פעמים ביום למשך 14 ימים, לעומת פלצבו. שלושים יום מתום הטיפול נצפתה הפחתה משמעותית בתסמינים (בפרט ריבוי גזים ושלשול) בקבוצת המטופלים, לעומת קבוצת הפלצבו (40.7 אחוזים מול 31.7 אחוזים, 0.001<p)[38] ולא דווחו תופעות לוואי משמעותיות. במחקר המשך (3 TARGET), עקבו אחר 1074 מטופלים אשר הגיבו היטב לטיפול ב-Rifaximin. ב-64 אחוזים מהם, ההטבה הייתה זמנית והירידה בתגובה נצפתה החל משבוע 1 מתום הטיפול. המטופלים שאיבדו תגובה חולקו לקבוצת טיפול חוזר ב-Rifaximin, ולקבוצת פלצבו. טיפול חוזר ב-Rifaximin הביא שוב להטבה קלינית לעומת פלצבו (10.2=OR=1.57; NNT)[38], מכאן, שניתן לתת טיפולים חוזרים ב-Rifaximin. "בשטח" אכן קיימות גישות של טיפול ממושך במינונים נמוכים כטיפולי "אחזקה" אך הן אינן נתמכות על ידי עדויות מחקריות. בישראל, Rifaximin רשומה וכלולה בסל התרופות לטיפול באנצפלופתיה כבדית בלבד ולא לתמ"ר. עובדה זאת, מהווה חסם משמעותי, מכיוון שהטיפול כרוך בעלות כספית לא מבוטלת שמושתתת ברוב המקרים, בלעדית על המטופלים.
לסיכום, ניתן לומר שטיפול ב-Rifaximin נהנה מאטרקטיביות מסוימת, שמתבססת על היותו טיפול קצר ויחסית יעיל, בטוח לשימוש, ושניתן (לאחר הסבר לגבי העלות הכספית) לתווכו בקלות למטופלים. אולם, יעילות הטיפול ב-Rifaximin לתמ"ר איננה גבוהה בהרבה מעבר לפלצבו, שתגובה טובה לטיפול, אם מושגת, מוגבלת בזמן, ושאין עדויות לגבי יעילות Rifaximin בתמ"ר עם עצירות.
השתלת צואה
השתלת צואה הוא הליך הכולל החדרת צואה מתורם בריא למעי של אדם חולה, במטרה לשקם או להביא לשינוי מיטיב בהרכב המיקרוביום במקבל. מספר מחקרים בהשתלת צואה בחולי תמ"ר הניבו תוצאות סותרות. בניסוי מבוקר ואקראי שכלל 55 משתתפים עם תמ"ר ושלשולים בוצעה השתלה של 50–80 גרם צואה בקולונוסקופיה. קבוצת הביקורת כללה 28 חולים עם תמ"ר שטופלו בפלצבו. לאחר 3 חודשים הושגה הטבה מובהקת בקבוצה שטופלה בהשתלת צואה לעומת קבוצת הפלצבו (65 אחוזים לעומת 43 אחוזים, 0.049=p)[39], עם זאת, במחקרים אחרים לא נצפתה הטבה משמעותית לאחר השתלת צואה, ושתי מטא-אנליזות שפורסמו, לא הראו שיש להשתלות צואה עדיפות על טיפול בפלצבו[40][41]. אף על פי שהשתלת צואה נבדקת במגוון רחב של מצבים ומחלות, בישראל, השתלת צואה רשומה כטיפול רק בחולים עם זיהום חוזר בקלוסטרידיום דיפיצילה, והשימוש בה בתמ"ר הוא עדיין במסגרת מחקרית בלבד, ואינו נכלל בהמלצות של איזשהו איגוד בינלאומי.
נקודות עיקריות
- דיסביוזיס במערכת העיכול מהווה גורם בפתוגנזה של תמ"ר
- מניפולציה של המיקרוביום, הפכה ליעד טיפולי בתמ"ר באמצעות פרוביוטיקה, אנטיביוטיקה ובמסגרת מחקרית על ידי השתלת צואה
- העדויות לגבי התפקיד של פרוביוטיקה בתמ"ר אינן חד משמעיות, אך לאור פרופיל בטיחותי טוב ומשך הטיפול, ניתן לנסות קורס טיפולי אמפירי, בעיקר, כאשר התסמינים העיקריים הם שלשול וריבוי גזים. עם זאת, קיים צורך בעבודות נוספות בטרם ניתן יהיה לקבוע את סוג התכשיר המומלץ, משך הטיפול והמינון
- שימוש ב-Rifaximin יכול לשפר משמעותית תסמיני תמ"ר כגון: ריבוי גזים ושלשול. הטיפול המומלץ הוא 400 מיליגרם 3 פעמים ליום למשך 10 ימים, וניתן לחזור עליו במידת הצורך. הטיפול בטוח אולם, עלותו הכספית עלולה להוות חסם
- השתלת צואה ניתן לבחון רק במסגרת מחקר
טיפול תרופתי תסמיני (שאינו נוירומודולטורי)
הטיפול התרופתי בתמ"ר כולל התערבות במספר מנגנונים, ומטרתו להקל על התסמינים הדומיננטיים באותו החולה, תוך התחשבות בפרופיל תופעות הלוואי וברקע רפואי. הטיפול יכול להיות קבוע (לדוגמה, טיפול בעצירות או בשלשול כרוני) או אפיזודי (לדוגמה, טיפול בכאב בטן). בהתנהלות הקלינית השכיחה, רוב הטיפולים הללו ניטלים אפיזודית או לתקופות קצרות, משמע, בזמן התלקחויות. בחלק מהתכשירים החדשים יותר (כגון שמן מנטה או תכשירי PEG), העדויות המחקריות לתועלת חזקות יותר, אך ברוב המקרים, מדובר בתכשירים ותיקים שנצבר עמם ניסיון קליני רב שנים, ושהעדויות התומכות בהם אינן חזקות.
הקווים המנחים העדכניים של הקולג' האמריקאי לגסטרואנטרולוגיה לא כללו תרופות אלו בהמלצותיהם (למעט שימוש בשמן מנטה)[42]. הסיבה לכך היא כפולה: ראשית, רוב התרופות הן ותיקות ונשענות על מחקרים פחות איכותיים מאלו הנדרשים במאה ה-21 לאישור תרופה, ושנית, מזה כעשור המדד העיקרי המקובל במחקרים תרופתיים בתמ"ר הוא שיפור גלובלי בתסמינים ולא שיפור בתסמין ספציפי. נדיר שתרופות אלו ישיגו שיפור גלובלי, מכיוון, שמטבען הן מכוונות לתסמין עיקרי ובודד. למרות הסתייגויות אלו, אנו סבורים שלתרופות אלו מקום בטיפול בחולי תמ"ר ולכן, אנו מוצאים לנכון להכלילן בהמלצותינו.
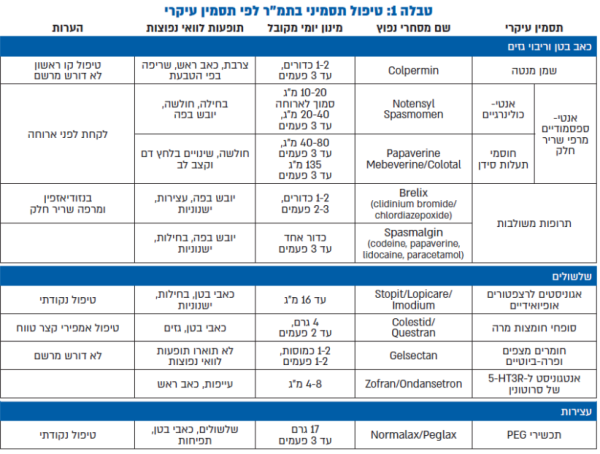
התסמינים העיקריים להם נדרש מענה הם: כאב בטן (עם או בלי ריבוי גזים/תפיחות), עצירות ושלשולים, ולכל אחד מהם הטיפול המתאים לו (טבלה 1). שילוב בין תכשירים אפשרי כאשר יותר מתסמין אחד הוא דומיננטי.
תמ"ר עם כאב ו/או ריבוי גזים
כאב בטן הוא המאפיין העיקרי של תמ"ר. הכאבים לרוב ספסטיים באופיים, קשורים למרקם הצואה ולתהליך ההתרוקנות, נוטים להתרכז בבטן שמאלית תחתונה, ושכיחים יותר בשעות הבוקר ולאחר ארוחות. לעיתים קרובות, הכאב קשור בתחושת דחיפות עד כדי חוסר שליטה ומלווה בריבוי גזים/תפיחות. תרופות המשפרות תסמינים אלו הן רובן תרופות המקלות על כאב עוויתי ממקור מערכת העיכול. שמן המנטה (Colpermin, Tillots Pharma Switzerland), היא התרופה הנפוצה מבין תרופות אלה, והיא פועלת על ידי הרפיית שריר חלק. עדויות איכותיות על פעילותו המיטיבה של שמן המנטה, שעיקרה שיפור בריבוי גזים ובכאבים המלווים תמ"ר, הביאו להכללתו כטיפול ראשוני בקווים מנחים שונים לטיפול בתמ"ר[34][43]. למטופלים שעדיין סובלים מכאב בטן כהסתמנות עיקרית של תמ"ר, קיימות תרופות נוגדות עווית (אנטי-ספסמודיות) נוספות במנגנונים של חסימת תעלות סידן, פעילות אנטי-כולינרגית, או שילוב שלהן. תרופות נוספות הקיימות בישראל ושהשימוש בהן מבוסס בספרות הן Dicyclomine ו-Otilonium bromide (Spasmomen, Menarini Italy). האחרונה, שווקה בעבר בישראל וייתכן שתשוב לשוק הישראלי בעתיד[44]. מלבדן, קיימות בישראל תרופות אנטי-ספזמודיות רבות נוספות, ואף על פי שהשימוש בהן נסמך על עדויות פחות איכותיות, הן עדיין נמצאות בשימוש נרחב. תכשירים אלה יכולים לכלול חומר פעיל אחד כגון Mebeverine או Papaverine או שילוב של מספר חומרים פעילים כגון: Atropine, Paracetamol, קודאין ופפברין (Spasmalgin. SAM-ON LTD., ISRAEL) או את השילוב של Clidinium bromide/chlordiazepoxide (Brelix, Remedica, Cyprus/Pharm ו-Librax Meda Clidinium bromide Portugal). ייחודו של האחרון הוא בכך שמכיל מרכיב בנזודיאזפיני ולכן, מהווה אפשרות טובה במקרים בהם מצבי מתח וחרדה מחמירים את התסמינים.
תפיחות היא תסמין שכיח ומטריד בתמ"ר ולצערנו, עמיד במיוחד לטיפול. עבודות מראות שבחלק מהמקרים מדובר, בשילוב של רגישות יתר והפרעה במנגנונים רפלקסיביים של שרירי הסרעפת ודופן הבטן. הטיפולים התרופתיים הקיימים יכולים לעזור בתסמין זה כחלק מהשיפור הגלובלי. תרופות ספציפיות לריבוי גזים כגון: אנזימי עיכול או פחם פעיל לא נבדקו בתמ"ר ומניסיוננו יעילותן מוגבלת מאוד.
תמ"ר עם שלשולים
משפעלי רצפטורים אופיואידים משמשים לטיפול בחולים הסובלים משלשולים כחלק מתמ"ר. יעילותה של Loperamide (Imodium, Lopi-care, Loramide, Rekamide, Stopit ו-Loperid) הודגמה במחקרים קטנים כמורידה את תדירות היציאות בתמ"ר המאופיין בשלשול. התרופה מפחיתה איבוד מים ומלחים מהמעי ומאיטה את פעילותו; כתוצאה מכך, היציאות נעשות מוצקות יותר ותדירותן יורדת. עם זאת, אין לתרופה השפעה גלובלית על מכלול תסמיני תמ"ר ולכן, לרוב אינה יכולה לשמש כטיפול יחיד[34]. ניתן להיעזר בה כטיפול נקודתי לאירועי החמרה, או אירועים בהם השליטה על היציאות חיונית (לדוגמה, לפני נסיעה ממושכת בתחבורה ציבורית).
סופח חומצות מרה
בחלק מהסובלים מתמ"ר עם שלשול קיימת ירידה בספיגת חומצות המרה במעי. הדבר נכון במיוחד, אך לא רק, במטופלים שעברו התערבויות כירורגיות ובכללן כריתת כיס מרה. במטופלים אלו טיפול בסופחי חומצות מרה כגון Cholestyramine (כולסטיראמין) יכול להביא לשיפור בשלשול. שמות מסחריים: Colestipol, Chol-Less, Questran, Colestid, Resincolestiramina. כולסטיראמין הוא שרף הקושר אליו חומצות מרה במעי ומונע את ספיגתן חזרה לגוף. התרופות יעילות בעיקר, (אם כי לא רק) במטופלים עם הפרעות בספיגת חומצות המרה. מאחר, שאין בישראל אפשרות מעבדתית לאבחנת הפרעה בספיגת חומצות מרה, ומאחר, שהתגובה לטיפול היא מהירה ובטוחה, ניסיון טיפולי אמפירי קצר בכולסטיראמין (2–4 שבועות) זאת אפשרות סבירה, במיוחד אם טיפולים אחרים לשלשול כשלו[45].
חומרי ציפוי וחומרים פרה-ביוטים
תכשירים אלו מכילים בדרך כלל שילוב של תמציות צמחים עשירות בקסילוגליקנים וקסילואוליגוסכרידים. מנגנוני הפעולה המשוערים כוללים יצירת ציפוי מגן על רקמת המעי ועידוד שגשוגם של זני חיידקים הקשורים בתפקוד תקין של המעי[46]. התכשיר הנפוץ מסוג זה בישראל הוא Gelsectan (Gelsectan, Lapidot Medical, Israel) הכולל את השילוב שהוזכר. מחקרים שנעשו בתמ"ר שמתאפיינת בשלשולים, הראו שיפור במרקם ובמספר היציאות וכן בכאבי בטן, תפיחות וריבוי גזים[47]. גם כאן, מאחר שהתגובה לטיפול היא מהירה והפרופיל הבטיחותי מצוין, טיפול אמפירי קצר מהווה אפשרות סבירה.
אנטגוניסטים לרצפטורים לסרוטונין
Ondansetron (Zofran, Odnatron) היא אנטגוניסטית לקולטן 5-HT3 לסרוטונין, ונמצאת בשימוש כתרופה נוגדת הקאות. Ondansetron נמצאה יעילה גם בתמ"ר עם שלשולים. בעבודה מבוקרת בחולי תמ"ר הסובלים משלשולים, Ondansetron במינון 4 מיליגרם הביא תוך כשבוע לשיפור בדחיפות (urgency), בתכיפות, במרקם היציאות והפחית ריבוי גזים ואת מספר השלשולים[44]. מתנהל מחקר אירופאי רב מרכזי שתוצאותיו תקבענה את עתיד השימוש בתרופה[48].
תמ"ר עם עצירות
במקרים בהם תמ"ר מלווה בעצירות, יש לעיתים קרובות צורך בטיפול במשלשלים. עם רוב התכשירים שנבדקו נצפה שיפור במספר היציאות, אך לא היה שיפור בכאב או בתסמיני תמ"ר אחרים. מכאן, שהטיפול בתמ"ר עם עצירות, לא יכול להתבסס רק על משלשלים, ויש צורך לשלב תכשירים נוספים בכדי להשיג אפקט גלובלי. בבתי המרקחת ומחוצה להם קיים מגוון רחב של תכשירים משלשלים שרובם לא נבדקו בתמ"ר, כך, שקשה להעיד על יעילותם. מבין התכשירים שכן נבדקו, נציין את המשלשלים האוסמוטיים שמעודדים ספיחת מים לחלל המעי ובכך מביאים לריכוך הצואה. הנחקרת ביותר מבין המשלשלים האוסמוטיים היא ה-Polyethylene glycol 3350 או בקיצור המקובל PEG. שימוש בתכשיר PEG הביא לעלייה בתדירות היציאות, ולירידה במאמץ הנדרש להתרוקנות אך ללא שיפור בתסמיני תמ"ר נוספים[49]. משלשלים אוסמוטיים אחרים אשר נמצאים בשימוש נרחב כגון: מגנזיום או לקטולוז, נחקרו פחות בהקשר של תמ"ר אך ייתכן שיעילותם תהיה דומה.
תכשירים פרוקינטיים שנמצאו כבעלי השפעה על מכלול התסמינים של תמ"ר (אפקט גלובלי), לרבות עצירות, כגון: Lubiprostone או Linaclotide אינם זמינים בישראל ונסקרים בפרק המוקדש לכך.
טבלה 1: טיפול תסמיני בתמ"ר לפי תסמין עיקרי
נקודות עיקריות
- הטיפול התסמיני בתמ"ר הוא פליאטיבי באופיו ומכוון לתסמין ספציפי. אי לכך, שימושו המרכזי הוא בסובלים מתמ"ר בחומרה קלה-בינונית, וכטיפול משלים לטיפול נוירומודולטורי (המיועד, למקרי תמ"ר בחומרה קשה או באלו שאינם מעוניינים בטיפול תסמיני)
- במידת הצורך, נכון ורצוי לשלב את הטיפול התסמיני עם גישות טיפוליות נוספות (תזונה, פרוביוטיקה, טיפול פסיכותרפי ועוד)
- להקלה על כאבי הבטן בתמ"ר קיים מגוון של תכשירים נוגדי עוויתות
- הטיפולים בתמ"ר עם שלשולים (לדוגמה, Loperamide) ולעצירות (לדוגמה, תכשירי PEG) יעילים לתסמין עצמו, אך אין להם השפעה על כלל התסמינים הנלווים (כגון: כאב או ריבוי גזים). בהיעדר שיפור גלובלי בתסמיני המטופל, טיפולים תסמיניים, לרוב, לא יוכלו להוות טיפול בודד
- בבתי המרקחת ומחוצה להם ישנו מגוון רחב מאוד של תכשירים נוספים לתמ"ר (ביסמוט, אנזימי עיכול, תכשירים להפחתת גזים) ללא עדויות מחקריות מוצקות ליעילות
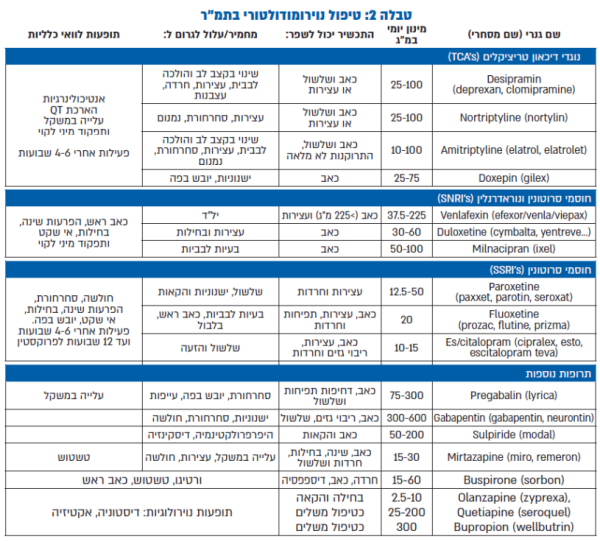
טיפול נוירומודולטורי
הטיפול הנוירומודולטורי מהווה זרוע טיפולית מרכזית בתמ"ר בדרגת חומרה בינונית וקשה. מאחר שמדובר בתרופות שייעודן הראשוני הוא להפרעות פסיכיאטריות, מקובל להשתמש במונח נוירומודולציה המפחית דעות קדומות וסטיגמטיזציה הקשורה לטיפול. בנוסף, המושג נוירומודולציה משקף טוב יותר את מנגנון הפעולה המבוסס על העלאה ברמות נוירוטרנסמיטורים כגון: Serotonin, Noradrenaline ו-Dopamine במערכת העצבים המרכזית (CNS, Central Nervous System) ובמערכת העצבים של המעי שנקראת Enteric Nervous System או ENS בקיצור.
סיבות לבחירה בטיפול נוירומודולטורי בתמ"ר
- טיפול זה יעיל לכאב נוירופטי במגוון רב של מצבים רפואיים אחרים שחלקם דומים לתמ"ר (לדוגמה, פיברומיאלגיה), וחלקם שונים (לדוגמה, נוירופטיה סוכרתית או כאב פוסט הרפטי)
- לתרופות השפעה על תנועתיות מערכת העיכול (לדוגמה, נוגדי דיכאון טריציקליים מפחיתים שלשולים ו-SSRI's יכולים לשפר עצירות)
- הטיפול יכול לעזור גם בתחלואה פסיכיאטרית נלווית, ששכיחותה בתמ"ר קשה לא מבוטלת
רוב העדויות על שימוש בנוירומודולטורים בהפרעות תפקודיות מגיע מעבודות מחקר קטנות ולא מבוקרות. למרות האמור, גוף המידע המצטבר בשילוב עם הניסיון הקליני מעיד על תוצאות חיוביות בשימוש בתרופות אלו ומכאן, שמומלץ, לכלול אותן בכלים הטיפוליים שלנו. הקבוצות העיקריות של נוגדי הדיכאון שנבדקו כולל מעכבי קליטה חוזרת של סרוטונין (Serotonin selective reuptake inhibitors; SSRI's), מעכבי קליטה חוזרת של סרוטונין ונוראדרנלין (Serotonin noradrenaline reuptake inhibitors; SNRI's ונוגדי דיכאון טריציקליים (Tricyclic antidepressants; TCA's), כאשר העדויות המוצקות יותר קיימות לגבי האחרונים. מטא-אנליזות וסקירות שבוצעו בנושא מצאו יעילות בשימוש בתרופות אלו (TCA's) עם מספר הנדרש לטיפול (NNT, Number Needed to Treat) של כ-6[50].
תרופות נוירומודולטוריות (טבלה 2) אינן רשומות בישראל לטיפול בתמ"ר. מאידך, איננו סבורים שזהו חסם שאמור למנוע את השימוש בהן במקרים המתאימים. עם זאת, מאחר שמחלות פסיכיאטריות עלולות להביא לתחלואה קשה ואף לתמותה, כאשר ישנו חשד קליני לחרדה קשה, דיכאון קשה או הפרעה נפשית מאג'ורית אחרת, יש לשלב בטיפול ייעוץ וליווי פסיכיאטרי.
נוגדי דיכאון טריציקליים (TCA's)
השילוב בין היכולת להפחית כאב והנטייה להפחית את מספר היציאות הופכות את ה־TCA's לתרופות הבחירה במקרי תמ"ר המלווה בשלשול. מקובל להתחיל במינונים נמוכים ולהעלות במידת הצורך, כאשר האפקט המקסימלי מושג רק לאחר כ-4–6 שבועות של טיפול. תופעות הלוואי העיקריות הן תופעות אנטיכולינרגיות ואנטיהיסטמיניות שלרוב, אינן מאוד משמעותיות במינונים הנמוכים שמקובלים בתמ"ר. התרופות העיקריות שבשימוש הן Amitriptyline, Desipramine ו-Nortriptyline במינון התחלתי יומי של 25-12.5 מיליגרם. ניתן להעלות בהדרגה עד ל-100 מיליגרם ליממה, אך נדיר שיידרשו מינונים שכאלו, וברוב המקרים אפקט קליני מושג סביב 25–50 מיליגרם[51][52]. ראו טבלה 2.
חוסמי קליטה חוזרת של סרוטונין-נוראדרנלין (SNRI's) - תרופות אלו יעילות במיוחד עקב השילוב של אפקט נוראדרנרגי אנלגטי, יחד עם ההשפעה על תחלואה פסיכיאטרית נלווית. תרופות ממשפחה זו מותוות להפחתת כאב גם ללא תחלואה פסיכיאטרית נלווית (לדוגמה, Duloxetine בנוירופטיה סוכרתית). תרופות אלו נוטות להשפיע פחות על תנועתיות המעי הגס ולכן, אופטימליות בחולי תמ"ר עם עצירות. בין התרופות השימושיות: Duloxetine, Venlafexine ו-Milnacipran, כאשר התחלת הטיפול היא במינון הנמוך הזמין[51].
חוסמי קליטה חוזרת של סרוטונין (SSRI's)
מירב הידע בתמ"ר נצבר על תרופות כגון: Paroxetine, Fluoxetine ו-Citalopram. עם זאת, ניתן להניח שמדובר באפקט הקיים בכל התכשירים ממשפחה זו. עבודות שונות הדגימו את יעילותן של תרופות אלו בהפחתת תסמיני תמ"ר ובשיפור הרווחה הכללית, אם כי השפעתן על כאב פחותה מזו של TCA's או SNRI's. תרופות אלו אינן גורמות לעצירות (ואף יכולות לעיתים, לגרום לשלשול כתופעת לוואי), ולכן, מהוות אפשרות לטיפול בתמ"ר המלווה בעצירות, בעיקר כאשר ישנו מרכיב חרדתי משמעותי[44].
תרופות נוספות
Pregabalin או בשם המסחרי Lyrica הוא תכשיר מקבוצת התרופות נוגדות פרכוסים המשמש כטיפול לכאבים נוירופאתיים, בפיברומיאלגיה ובחרדה בין היתר. בתמ"ר, נמצא כי לפרגאבאלין יש אפקט מיטיב על תסמיני תמ"ר המלווים בשלשולים.
Mirtazapine או בשם המסחרי Remeron ו-miro גורם לשחרור מוגבר של סרוטונין ונוראדרנלין במערכת העצבים המרכזית, ובנוסף, מעכב את הקולטן H1 של היסטמין. יעילותו הגלובלית הוכחה בתמ"ר המלווה בשלשולים, דיכאון וחרדות.
Sulpiride או בשם המסחרי Modal היא תרופה אנטיפסיכוטית ותיקה אשר במינונים נמוכים משמשת, בין היתר, לטיפול בבעיות תפקודיות של מערכת העיכול. אין בנמצא עבודות אשר בדקו אותה באופן ספציפי בתמ"ר, אך היא התרופה הנוירומודולטורית היחידה הרשומה בישראל להפרעות תפקודיות של מערכת העיכול. ל-Sulpiride השפעה נוגדת הקאות ולכן, היא מומלצת כאשר תמ"ר משולבת בדיספפסיה תפקודית ותלונות של מערכת העיכול העליונה. לתרופה אפקטים אנטיכולינרגיים היכולים להחמיר עצירות, והיא עלולה לגרום לעלייה בהפרשת פרולקטין או ל-Tardive Dyskinesia אם כי במינונים הנמוכים בהן נהוג להשתמש בהפרעות תפקודיות, המדובר בתופעות לוואי מאוד נדירות. מכאן גם ההמלצה להשתמש ב-Sulpiride במינונים נמוכים ולתקופות קצרות.
בספרות הרפואית מדווח על יעילות הטיפול ב-Quetiapine (Seroquel), נוגד פסיכוזה אטיפי, בנוגדי דיכאון טטראציקלים כגון: Mirtazapine או אגוניסטים סרוטונרגיים כגון: Buspirone, אך אין מחקרים ייעודיים של תרופות אלו בתמ"ר, ולכן, הן אינן נדונות בנייר עמדה זה.
בפרקטיקה היום יומית, הטיפול הנוירומודולטורי בתמ"ר מוגבל על ידי שני חסמים עיקריים
- הרופאים: קיים תת-שימוש בתרופות אלו עקב היעדר מיומנות מצד אחד, וחשש מהטיפול עצמו או תגובת המטופל לטיפול מצד שני. נייר עמדה זה בא לגשר על פערים אלו
- המטופלים: היענות נמוכה לטיפול עקב חשש מהתמכרות/תלות, חשש מתופעות לוואי ותפיסה של טיפול נוירומודולטורי כהבעת אי אמון בתלונות ובסבל הגופני, ומסר סמוי ש"הכול בראש שלהם", ושלמעשה הם סובלים מהפרעה נפשית. על הרופא המטפל להתעלות ולהתמודד ישירות עם תפיסות שגויות אלו על מנת להגביר את ההיענות לטיפול
אי לכך, כאשר אנו מציעים למטופל תרופה נוירומודולטורית, ומעוניינים שהמטופל ישתף פעולה ושיתמיד בטיפול, כדאי להבהיר ביוזמתנו את הדברים הבאים:
- הטיפול אינו טיפול פסיכיאטרי, אלא טיפול תסמיני גסטרואנטרולוגי. הטיפול ניתן במינונים נמוכים מאלו שניתנים להתוויות פסיכיאטריות, ואינו רומז שלמטופל יש בעיה פסיכיאטרית. עם זאת, הטיפול יוכל להפחית תחושות מתח וחרדה אשר פעמים רבות מלוות את המטופלים ומחמירות את תסמיניהם. לתרופות מסוימות יש לעיתים התוויות שונות, ולשם המחשה: ניתן להשתמש באספירין כטיפול בחום ובכאבים והוא משמש גם למניעת התקף לב ואירועים מוחיים
- הטיפול התרופתי אינו כרוך בהיווצרות תלות או התמכרות כך שניתן תמיד להפסיקו במידת הצורך
- במינונים נמוכים פרופיל תופעות הלוואי של התרופות הוא בטוח יחסית (מאחר שתופעות הלוואי לרוב תלויות מינון), ושתופעות הלוואי קלות, קצרות טווח והפיכות
- להפחתת תופעות לוואי והגברת ההיענות אנו ממליצים להתחיל במינון נמוך (כלל אצבע טוב הוא לבחור במינון הנמוך ביותר הקיים לאותה תרופה או במחציתו), ולהעלות בהדרגה. מומלץ להסביר למטופל שהאפקט הטיפולי מופיע רק לאחר 4–6 שבועות בעוד שתופעות לוואי, אם מתרחשות, נוטות להופיע בשבוע הראשון וחולפות מהר. משך הטיפול אינו קבוע אך עומד בדרך כלל על כ-6–12 חודשים, כאשר ההחלטה על הפסקת הטיפול מתבצעת בהתאם לקליניקה ובשיתוף עם המטופל
- חשוב לבנות עם המטופלים חוזה טיפולי, בו הם מתחייבים לנסות ולהתמיד בטיפול ואנו מתחייבים להיות זמינים עבורם, לענות על שאלות ולפתור בעיות. זמינות אפשרויות תקשורת רבות (טלפוניות/וירטואליות/ אינטרנטיות) לשמירה על קשר ורצף טיפולי ללא העמסת יתר על עבודת המרפאה
במידת הצורך, ניתן לשלב בין תרופות ממשפחות שונות ובמינונים נמוכים על מנת להגביר את היעילות (לדוגמה, שילוב בין TCA ו־SSRI במטופל הסובל מתמ"ר משולב בעצירות וחרדה משמעותית). עם זאת, אם הרופא אינו מרגיש מיומן מספיק, או כאשר קיים מרכיב פסיכיאטרי משמעותי ברקע (לדוגמה, דיכאון וחרדה קשים), מומלץ, לשלב גם עזרה פסיכיאטרית מקצועית אשר תתמוך במטופל ותהווה משענת מקצועית גם לרופא.
לסיכום, הטיפול הנוירומודולטורי הוא מרכיב משמעותי בטיפול בתמ"ר בחומרה בינונית/קשה ורצוי שכל רופא המטפל בחולים אלו ירכוש בו מיומנות וניסיון לרווחת מטופליו. הטיפול בתרופות אלו הוא בסך הכול בטוח והאתגר העיקרי הוא תיווכו למטופל להגברת ההיענות.
נקודות עיקריות
- הטיפול הנוירומודולטורי הוא כלי חשוב בטיפול בתמ"ר בינוני/קשה ועל הרופאים המטפלים להכירו ולהשתמש בו
- הטיפול הנוירומודולטורי בתמ"ר ניתן במינונים נמוכים מאשר בהתוויות פסיכיאטריות, אינו דורש אבחנה פסיכיאטרית, או מהווה טיפול עיקרי להפרעה פסיכיאטרית קיימת, וייעודו העיקרי הוא טיפול בכאב. שיפור בתחלואה פסיכיאטרית נלווית, אם קיימת, מהווה רווח משני
- נוגדי דיכאון טריציקליים (TCA's) הם תרופת הבחירה במקרי תמ"ר ללא עצירות
- חוסמי סרוטונין ונוראדרנלין (SNRI's) הם תרופת הבחירה במקרי תמ"ר המלווה בעצירות, אך יכולים לשמש גם כאשר ישנם שלשולים
- האתגר המרכזי בטיפול הוא תיווכו למטופל, דבר הדורש הסבר מפורט וקשר מטפל-מטופל אפקטיבי (החוזה הטיפולי)
טבלה 2: טיפול נוירומודולטורי בתמ"ר
טיפול פסיכולוגי והתנהגותי
תמ"ר מתאפיינת בכאב בטן כרוני שיכול להגביל את התפקוד היומיומי ולפגוע קשות באיכות החיים[53]. בבסיס התסמונת נמצאת הפרעה בציר מעי-מוח (gut-brain axis), ובמקרים רבים היא מלווה בתחלואה פסיכיאטרית (בעיקר דיכאון, חרדה, סומטיזציה והיסטוריה של טראומה)[54][55]. בין אם התחלואה הפסיכיאטרית היא שגורמת לתמ"ר, ובין אם היא מופיעה בעקבותיה, אין ספק שנוכחותה קשורה קשר הדוק למהלך וחומרת תמ"ר. אי לכך, רק טבעי הוא שהטיפול בתמ"ר יכלול גם מגוון טיפולים פסיכולוגיים והתנהגותיים[34][35].
אף על פי שטיפולים פסיכולוגיים אינם גורמים לתופעות לוואי גופניות, מטופלים לא מעטים עדיין מתנגדים להם ממגוון סיבות: חשש מסטיגמה חברתית, רצון למצוא בכל מחיר את "שורש הבעיה", קושי בהפנמת קיום בעיה תפקודית, לעומת הפרעה אורגנית ותפיסת הטיפול הנפשי כהבעת "אי אמון" בסבל הגופני האישי. כאשר מציגים למטופלים את בעייתם לא כהפרעה פסיכיאטרית, אלא כהפרעה גופנית המוחמרת ממצבים רגשיים, ואת עצמם כלכודים ב"מעגל קסמים" בו התסמינים מחמירים את המצב הנפשי והמצב הנפשי מחמיר את התסמינים, נכונות המטופלים לדון באספקטים אלו של תמ"ר משתפרת פלאים.
על קשיים אלו בקבלת הטיפול הפסיכולוגי מתווספים גם עלותו הכספית, הצורך בהשקעת זמן, וזמינות השירותים בקהילה ובבתי החולים. אין כללים מחייבים לגבי מתי וכיצד לשלב את הטיפול הפסיכולוגי בסכמה הטיפולית. ככלל, מטופלים בעלי תחלואה פסיכיאטרית נלווית, מטופלים המביעים בעצמם עניין בגישות לא-תרופתיות, או כאשר הטיפול תרופתי כשל, מהווים מועמדים טובים לגישות אלו. על פי הספרות הרפואית מספר טיפולים פסיכולוגיים וטיפולי גוף-נפש הראו יעילות בטיפול בתמ"ר[56]. מטא-אנליזה שפורסמה ב-2020 הראתה יעילות גבוהה לטווח ארוך לטיפול התנהגותי-קוגניטיבי (Cognitive behavioral therapy; CBT) וטיפול בהיפנוזה מכוונת למעי (היפנותרפיה) או (Gut directed hypnotherapy), לעומת התערבויות התנהגותיות אחרות[57]. בהמשך, נסקור בקצרה את מגוון הטיפולים המומלצים[34][35].
CBT) Cognitive Behavioral Therapy)
גישה טיפולית זו נמצאת בשימוש נרחב במגוון בעיות פסיכולוגיות. מדובר בטיפול ממוקד וקצר טווח (לרוב עד 10 מפגשים), שמטרתו לשפר יכולת התמודדות עם אתגרים ובעיות. CBT כולל למידת טכניקות הרפייה ושינוי בדפוסי חשיבה שליליים המקשים על התמודדות יעילה. בעזרת מתן הסבר פסיכו-חינוכי, הקניית כלים להתמודדות וחשיפה הדרגתית לגורמי דחק ניתן באמצעות CBT לטפל בהתנהגות נמנעת, חרדתית או "בטוחה"[58]. המספר הנחוץ לטיפול ב-CBT על מנת להגיע לתועלת (NNT) הוא 4 (בדומה לנוגדי דיכאון)[50]. בעבודה שהשוותה CBT טלפוני ואינטרנטי במשך שנתיים לטיפול מקובל (שלא כולל CBT), במטופלים עם תמ"ר עמיד, שתי השיטות הדגימו שיפור משמעותי בתסמיני תמ"ר ובתפקוד חברתי[59]. CBT יהיה יעיל במיוחד כאשר נדרש שינוי התנהגותי, למשל במקרים של חשש לצאת מהבית, הימנעות ממערכות יחסים, או עבודה, או שהייה ממושכת בשירותים.
Gut directed hypnotherapy
שיטה טיפולית היעילה למגוון מצבים רפואיים בהם ישנה מעורבות גוף-נפש. הטיפול מבוסס על סדרת מפגשים (בין 6 ל-12 בדרך כלל). במפגש עצמו המטופלים עוברים הרפייה, שבמהלכה ניתנות סוגסטיות היפנוטיות המכוונות להקלה בתסמינים, והמטופל רוכש כלים להתמודדות וניהול התסמינים. לדוגמה, מטופל הסובל מכאב יקבל סוגסטיות הקשורות לחימום המקום והקלת כאב, ומטופל הסובל מעצירות יוכל לקבל סוגסטיות הקשורות לזרימה והתרוקנות תקינה. הטיפול אינו כרוך באי-נוחות, וכאשר הוא מבוצע על ידי מטפל מוסמך הוא גם בטוח מאוד. בישראל, על מנת לטפל בהיפנוזה, ישנו צורך בהכשרה פורמלית ורישוי של משרד הבריאות שאותו רשאים לקבל רק פסיכולוגים, רופאים או רופאי שיניים. מחקרים לא מעטים הדגימו את יעילות הטיפול בהיפנוזה לשיפור בתסמיני מערכת העיכול, וברווחה הכללית כך שמדובר בטיפול יעיל מבוסס עדויות[60]. במטא-אנליזה של מספר מחקרים, שחלקם היו הטרוגניים ובאיכות ירודה (בשל הקושי ליצור ביקורת סמוייה לטיפול פסיכולוגי), נמצא שה- NNT לטיפול בהיפנוזה הוא בין 4 ל-5[50]. במחקר מעקב ארוך טווח, הראו כי האפקט המיטיב של ההיפנוזה יכול להישמר לטווח של לפחות 5 שנים[61][62].
היפנותרפיה לטיפול בתמ"ר מוצעת בחלק ממכוני הגסטרו בארץ. בנוסף, באתר האגודה הישראלית להיפנוזה ניתן למצוא מטפלים מורשים
Medical psychology - פסיכולוגיה רפואית
פסיכולוגיה רפואית עוסקת בהתערבות קצרת-טווח (כ-10 פגישות) סביב מחלה גופנית, תוך התמקדות בקשר גוף-נפש באופן אינטגרטיבי. הטיפול משלב מספר גישות טיפוליות השואבות אלמנטים מעולם ה-CBT, ההיפנוזה, הפסיכולוגיה הפסיכודינמית ועוד. טיפול פסיכולוגי הראה יעילות זהה לטיפול בתרופות נוגדות דיכאון, בייחוד במטופלים עם סיפור של טראומה נפשית[63]. טיפולי פסיכולוגיה רפואית זמינים בחלק מקופות החולים ובבתי החולים, והתשלום עבור סדרת מפגשים מכוסה בחלקו על ידי הקופות המבטחות. לטיפול פסיכולוגי פסיכודינמי NNT של 4[50], אך הוא ממושך יותר ולכן, כרוך בעלות כספית גבוהה יותר.
Mindfulness meditation - "מדיטציית קשיבות"
מיינדפולנס היא שיטה טיפולית התנהגותית שמטרתה הטיית קבעון מחשבתי או קוגניטיבי מן העבר או העתיד, לחוויה לא שיפוטית ומודעת של הרגע הנוכחי, תוך הפחתת סטרס וחרדה[64]. השיטה משלבת יוגה, דיון קבוצתי ותרגול יחידני, לצורך הגברת קשב פנימי ומודעות לסביבה. עבודה בנושא הראתה כי MBSR (Mindfulness-based stress reduction), שהוא קורס אינטנסיבי מובנה בן 8 שבועות, הפחית ב-71 אחוזים את תסמיני מערכת העיכול ותסמינים נלווים במטופלים עם תמ"ר[65] . הטיפול אינו מכוסה בסל הבריאות, וכרוך בעלות כספית לא זניחה. הכשרות במדיטציית קשיבות בכלל וקורסי MBSR בפרט מוצעות במגוון מכונים פרטיים ברחבי ישראל.
על טיפולים נוספים ניתן ללמוד במטא-אנליזה שפורסמה ב-2019[50].
לסיכום, ברבים מהמטופלים עם תמ"ר קיימת גם תחלואה פסיכולוגית נלווית. הטיפול הפסיכולוגי יכול להוות כלי עזר טיפולי משלים או מרכזי כך, שניתן לשלבו עם הטיפול התרופתי. מגוון השיטות והגישות לטיפול בתמ"ר רב, אך מניסיוננו, האתגר המרכזי נותר עדיין ניתוב המטופל למסלול זה. כאשר בתפיסת המטופל מתבצע המעבר מרפואה "גופנית" לרפואה המשלבת "גוף נפש", הסיכוי להתמדה ולהטבה גדל משמעותית.
נקודות עיקריות
- לרבים מהסובלים מתמ"ר יש גם תחלואה פסיכולוגית נלווית
- טיפול כזה הופך את המטופל לשותף פעיל בתהליך הטיפול ולא רק סביל כמו בנטילת תרופות, בעיקר לאור מחויבות ביחס לכסף, זמן ופעילות
- CBT והיפנותרפיה, הן השיטות הנחקרות ביותר שהראו יעילות מוכחת בתמ"ר
- הטיפול הפסיכולוגי כרוך בעלות כספית, ובשל כך הוא מעורר התנגדות בקרב המטופלים. מאידך, מדובר בטיפול יעיל, מבוסס עדויות ונטול תופעות לוואי גופניות
- מטופלים עם תמ"ר יפיקו תועלת מטיפול רב תחומי המשלב טיפול פסיכולוגי, תרופתי ותזונתי
טיפול ברפואה משלימה
מגבלות הטיפול ברפואה הקונבנציונלית, בתמ"ר, מובילה עד כמחצית מהמטופלים לפנות למטפלים ברפואה משלימה[66]. את הטיפולים ברפואה משלימה ניתן לחלק לטיפולים בצמחי מרפא (Herbal medicine) ותוספי מזון, ולטיפולי מגע כגון: דיקור, רפלקסולוגיה או עיסוי.
טיפולים בצמחי מרפא ותוספי מזון
בסקירת ספרות נמצא כי כ-70 תכשירים הכוללים צמח מרפא יחיד או יותר נבחנובמחקרים פרוספקטיביים מבוקרים כטיפול לתמ"ר. נציין את התכשירים עם מירב המידע בתמ"ר.
- Aloe Vera - תכשיר צמחי בעל פעילות אנטי-דלקתית ומשלשלת במעי. במספר מחקרים מבוקרים, כפולי סמיות, הודגמה יעילות בהפחתת תסמיני תמ"ר לטווח קצר, ללא עדות לתופעות לוואי משמעותיות. לא דווח על הבדל בין מטופלים עם שלשול למטופלים עם עצירות. לאחר 3 חודשי טיפול האפקט הטיפולי אבד[67]
- כורכומין - זהו המרכיב הפעיל שמופק מצמח הכורכום. במחקרים שונים נמצא שלכורכומין תכונות נוגדות דלקת, עקה חימצונית ודיכאון. השימוש בו בישראל גבר לאור עדויות על יעילותו בקוליטיס כיבית. מטא-אנליזה הכוללת 3 מחקרים רנדומליים כפולי סמיות מצאה יתרון שאינו מובהק סטטיסטית בין מטופלים שנטלו כורכומין לבין אינבו בהפחתת תסמיני תמ"ר[68][69]
- Padma Lax - פורמולה טיבטית המכילה 15 מינרלים ועשבי מרפא. במחקר אקראי כפול סמיות שנערך בהדסה נמצא שתכשיר זה יעיל בשיפור מרקם היציאות, איכות החיים, ובהפחתת תפיחות בטנית וכאב בטן במטופלים עם תמ"ר עם וללא עצירות בהשוואה לפלצבו. לא נצפו תופעות לוואי משמעותיות פרט לשלשול[69][70][71]
- 5 Iberogast) STW) - פורמולה צמחית, המשווקת באירופה והמכילה מיצוי אלכוהולי של 9 צמחים. 5 STW נבדקה במחקר רנדומלי כפול סמיות שהראה שיפור גלובלי בתסמיני תמ"ר וכאב בטן לאחר 4 שבועות של טיפול, וללא תופעות לוואי משמעותיות[70][71]
- Traditional Chinese Medicine - במסגרת הרפואה הסינית המסורתית, הטיפול בתמ"ר ניתן על ידי שילוב מותאם אישית של צמחי מרפא שונים. גורם זה, מקשה על בחינה השוואתית כמקובל ברפואה המערבית. עם זאת, מספר מחקרים רנדומליים כפולי סמיות שבוצעו בתחום זה, הראו תוצאות מעורבות. מחקר רנדומלי כפול סמיות ב-161 מטופלים, הראה יתרון של משלב של 20 צמחי מרפא (Chinese herbal medicine) המקובלים לטיפול בתמ"ר אל מול פלצבו מבחינת שיפור תסמיני תמ"ר, ופעילות השווה ביעילותה לטיפול מותאם אישית בצמחי מרפא[70][71]. במחקר אחר, טיפול בתרופה סינית מסורתית בשם - Tong Xie-Yao-Fang המכילה 4 רכיבים הראה שיפור סימפטומטי בחולי תמ"ר עם שלשול. לא נצפו תופעות לוואי משמעותיות. עם זאת, מחקר נוסף, שבדק שילוב אחר של 11 צמחי מרפא המבוססים על -Tong-Xie-Yao Fang לטיפול בתמ"ר ושלשול, בהשוואה לפלצבו, לא הראה כל שיפור בתסמינים או באיכות החיים של המטופלים שטופלו בצמחי המרפא[70][72]
אף על פי שרוב המחקרים על צמחי מרפא או תוספי מזון הדגימו מגמת שיפור בחולי תמ"ר, מרבית התכשירים שנסקרו נבדקו במחקר יחיד, או במחקרים בודדים. הטיית פרסום לכיוון תוצאות חיוביות, חוסר האחידות במחקרים השונים, בחינה של שילובים שונים של צמחי מרפא, ושוני רב בתכשירים שניתנו לקבוצת הביקורת, מקשים על הסקת מסקנה חד משמעית ויש צורך במחקרים בעלי איכות גבוהה, על מנת שנוכל להמליץ על טיפול בצמחי מרפא או תוספי מזון כטיפול בתמ"ר.
יתירה מכך, נושא הבטיחות בטיפולים אלו לא נבדק בצורה יסודית, ועל אף שלא דווחו תופעות לוואי משמעותיות.
טיפולי מגע
טיפולי המגע במסגרת הרפואה המשלימה כוללים דיקור, רפלקסולוגיה או עיסוי. לאחר אבחון על פי עקרונות הרפואה המשלימה, מותאם טיפול אישי באמצעות אחד מטיפולי המגע. פרט זה מקשה על בחינה מבוקרת של טיפולים אלו וביסוס המלצות ברורות בנוגע לשימוש בהם כטיפול לתמ"ר.
הטיפול בדיקור סיני (אקופונקטורה) נבחן במספר מחקרים רנדומליים מבוקרים. שני מחקרי סקירה ומטא-אנליזה שבחנו טיפול בדיקור אל מול דיקור פלצבו (דיקור בנקודות שאינן מרידיאנים, או דיקור שטחי) לא מצאו הבדל משמעותי מבחינת חומרת התסמינים או באיכות חיים[73][74].
מחקרים שבדקו דיקור סיני למול טיפול מקובל, הראו שיפור סימפטומטי משמעותי בחולים שעברו דיקור אך לאור היעדר סמיות, סוכמו מחקרים אלו כמחקרים בעלי איכות נמוכה[73][74].
סקירה סיסטמטית מ-2018 שבחנה מחקרים הכוללים דיקור סיני, moxibustion (שריפת צמח הבוקסין מעל נקודות הדיקור), אלקטרואוקופונקטורה וטכניקות נוספות, סיכמה כי לאור סיכון גבוה להטייה, ישנו קושי בהגעה למסקנה חד משמעית בנוגע לטיפולים אלו. עם זאת, הטיפול שהראה את הפוטנציאל הטוב ביותר להקלה בסימפטומים של תמ"ר היה שילוב של דיקור סיני עם טיפול בצמח מרפא סיני בשם Geshanxiaoyao[75].
טבלה 3 מסכמת את האפשרויות הטיפוליות ברפואה משלימה שנסקרו בפרק זה. לסיכום, ניתן לומר שהטיפול בצמחי מרפא, תוספי מזון ודיקור סיני עשויים לעזור בטיפול בתמ"ר, אך בשלב זה, לא ניתן להמליץ על טיפולים אלו בצורה חד משמעית, ויש צורך במחקרים נוספים באיכות גבוהה על מנת להבהיר את יעילותם בחולי תמ"ר[73]. המלצה זו עולה בקנה אחד גם עם הקווים המנחים לטיפול של האיגוד הקנדי לגסטרואנטרולוגיה וההנחיות של המכון הלאומי הבריטי לבריאות (NICE GUIDELINES) שבשלב זה, אינם ממליצים על טיפולים בצמחי מרפא או דיקור סיני לחולי תמ"ר[34].
עם זאת, נוכח הדרישה ההולכת וגוברת של מטופלינו לטיפולים במסגרת הרפואה המשלימה, שביעות רצונם מטיפולים אלו וכן, האפשרות כי יובילו לשיפור באיכות חייהם, לא ניתן לשלול טיפולים אלו על הסף, ויש להכיר בהם תוך דיון עם המטופלים ושימוש מושכל בכלים אלו.
טבלה 3: טיפולים מבוססי עדויות ברפואה משלימה בתמ"ר
נקודות עיקריות
- על אף שרבים מצמחי המרפא שנבדקו הראו יעילות בטיפול בתמ"ר, מרבית המחקרים היו באיכות נמוכה ולכן, לא ניתן להמליץ בשלב זה על טיפולים אלו
- בטיחות הטיפול בצמחי מרפא לא נבדקה ביסודיות ועל כן, יש להשתמש בתכשירים אלו במשנה זהירות
- אין מידע מבוסס דיו לגבי טיפול בעיסוי, רפלקסולוגיה או דיקור סיני ולכן, בשלב זה לא ניתן להמליץ על טיפולים אלו
- קיים צורך בביצוע מחקרים פרוספקטיביים מבוקרים לבחינת היעילות של צמחי מרפא, וטיפולי מגע כטיפול בתסמיני תמ"ר
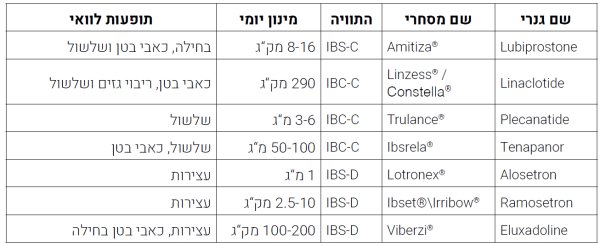
תרופות לתמ"ר שאינן זמינות בארץ
פותחו תרופות חדשות לטיפול בתמ"ר שרובן זמינות בשוק האמריקאי, האירופי ובמזרח הרחוק (טבלה 4). למרות יעילות ובטיחות מוכחות, התרופות המוזכרות בפרק זה אינן זמינות בישראל. חסר זה מצער במיוחד, לאור הצורך הבולט בכלים נוספים לטיפול בתמ"ר. עם זאת, ניתן להמליץ ואף לייבא תרופות אשר אינן רשומות בארץ, תחת מגבלות:
- רישום התרופה באמצעות טופס 29 ג'
- הליך יבוא התרופה על ידי בתי מרקחת המתמחים בייבוא תרופות ממוץ לישראל
- עלות כספית גבוהה שמכסה החולה מאחר שהטיפול איננו מצוי בארץ ואיננו כלול בסל התרופות של קופות החולים. למרות המגבלות ולאור יעילות תרופות אלו, מצאנו לנכון לדון בהן, לציין את ההתוויה הספציפית שלהן ולהדגיש שניתן לייבאן
תרופות לתמ"ר המלווה בעצירות
משפעלי תעלות כלור מסוג 2: לוביפרוסטון (Lubiprostone)
ערך מורחב – לוביפרוסטון - נייר עמדה
Lubiprostone הוא אנלוג של פרוסטגדלנדינים המשפעל תעלות כלור מסוג 2 בדופן המעי. שפעול התעלה מביא למעבר יוני כלור ובעקבותיהם יוני נתרן ומים לתוך חלל המעי ובכך, תורם לריכוך הצואה, לעלייה בפריסטלטיקה ולשיפור חלק ניכר מתסמיני תמ"ר, לרבות, כאבים בבטן התחתונה, התאמצות בזמן ההתרוקנות וריבוי גזים. בנוסף, לוביפרוסטון מביא לעלייה בתדירות היציאות ולעלייה במספר היציאות הספונטניות (בלי משלשלים) תוך כיממה לאחר התחלת הטיפול ב-75 אחוזים מהמטופלים.
יעילות התרופה בתמ"ר המלווה בעצירות (IBS-C) הוכחה בשני מחקרים שכללו 1154 חולים. לתרופה פרופיל בטיחות טוב ותופעות הלוואי העיקריות הן בחילה, כאב בטן ושלשול. התרופה הייתה רשומה בישראל תחת השם המסחרי Amitiza אך שיווקה הופסק[76][77][78].
Guanylate Cyclase-C Activators: לינקלוטייד (Linaclotide) ופלקנטייד (Plecanatide)
Linaclotide ו-Plecanatide הן אגוניסטיות לקולטן Guanylate cyclase-C שעל ממברנת תאי המעי. שפעול קולטן זה, מעלה את רמת cGMP בתא ועל ידי כך מפעיל משאבת כלור מטיפוס CFTR התורמת לעלייה ביוני כלור, ביקרבונט ומים בחלל המעי.
יעילות Linaclotide ב-IBS-C הודגמה בשני מחקרים רנדומליים, פאזה 3, בהשתתפות 1299 חולים. מחקרים אלו הדגימו שיפור משמעותי בתסמינים אופייניים כגון כאבי בטן, אי נוחות, תפיחות והביאו לשיפור בהתרוקנות. לתרופה פרופיל בטיחות מצוין ותופעת הלוואי העיקרית היא שלשול[79][80][81].
פלקנטייד היא תרופה יחסית חדשה שנבדקה בשני מחקרי פאזה 3 בהשתתפות 2189 חולים עם תמ"ר. התוצאות הראו שיפור משמעותי בהתרוקנות ובתסמינים נלווים כגון כאבי בטן, אי נוחות ותפיחות בטנית. תופעות הלוואי השכיחות הן שלשול וכאב ראש[82].
Sodium-proton exchanger 3 (NHE3) inhibitor - Tenapanor (טנפנור)
Tenapanor היא מולקולה קטנה, ראשונה מסוגה, המעכבת שחלוף של נתרן ומימן ברירית המעי, מביאה לעלייה בריכוז הנתרן בחלל המעי ולמעבר מים בעקבותיו. העיכוב מתבצע ברמת NHE3 (Gastrointestinal sodium/hydrogen exchanger isoform 3). יעילות התרופה הודגמה במחקר רנדומלי בפאזה 3 בהשתתפות 606 חולים. תוצאות המחקר הדגימו שיפור בפריסטלטיקה, עלייה במספר היציאות הספונטניות והפחתה בחומרת כאבי בטן, בתוך שבוע מתחילת הטיפול. התרופה בטוחה לשימוש בגיל המבוגר וככל הנראה, שגם בהיריון. תופעת הלוואי השכיחה היא שלשול[83].
תרופות לתמ"ר המלווה בשלשול
Selective 5-HT3 Antagonists: אלוסטרון (Alosetron) ורמסטרון (Ramosetron)
Alosetron ו-Ramosetron מעכבים את 5-HT3 (Type 3 Serotonin receptor). הראשון מבניהם, Alosetron, נמצע יעיל בהפחתת חומרת התסמינים ובשיפור איכות החיים של חולי תמ"ר עם שלשולים (IBS-D). יעילות התרופה הודגמה במחקר רנדומלי בפאזה 3 בהשתתפות 647 נשים ובמחקר נוסף בהשתתפות 705 נשים. ברם, בעקבות התפתחות אפשרית של קוליטיס איסכמית, השימוש בתרופה זאת הופסק ובהמשך חודש אך הוגבל רק לנשים עם תמ"ר מדרגה חמורה. תופעת לוואי שכיחה (עד 30 אחוזים) היא עצירות[84][85].
Ramosetron הביאה להפחתת כאבי בטן, ריבוי גזים, שלשולים ולשיפור באיכות החיים של חולי תמ"ר ושלשולים (IBS-D). התרופה מאושרת לטיפול בדרום מזרח אסיה, יעילותה דומה בנשים ובגברים. יתרונה על Alosetron הוא בפרופיל בטיחותי טוב יותר. גם כאן, תופעת הלוואי העיקרית היא עצירות[86].
Opioid receptor agonists - אלוקסדולין (Eluxadoline)
Eluxadoline משפעלת קולטנים אופיאטיים מסוג מסוג μ(Mu) ו-κ(Kappa) ומעכבת קולטנים מסוג δ(Delta). שפעול קולטני μ ברירית המעי גורם להפחתת הפרשות ולהאטת תנועתיות המעי, כך שזמן המעבר במעי מתארך וספיגת הנוזלים בחזרה מהמעי מוגברת. עיכוב פעילות קולטני δ מפחיתה עצירות שנגרמת בעקבות שפעול קולטני μ. בנוסף, לשפעול קולטני μ ועיכוב קולטני δ אפקט משולב וסינרגטי התורם להפחתת כאב. גם לשפעול קולטני κ יש אפקט מיטיב על כאבי בטן[87]. יעילות התרופה הודגמה בשני מחקרים רנדומליים, בפאזה 3, בהשתתפות 2400 חולים. תוצאות המחקרים הדגימו הפחתה בכאב בטן, שלשול וריבוי גזים. תופעות הלוואי השכיחות הן עצירות ובחילה[88][89]. חל איסור לשימוש ב-Eluxadoline בחולי שחמת הכבד, בחולים ללא כיס מרה או עם רקע של דלקת לבלב/מחלת לבלב ודרכי מרה, ובאלו שצורכים למעלה מ-3 משקאות אלכוהוליים ביום.
טבלה 4: תרופות לטיפול בתמ"ר הקיימות מחוץ לישראל אך אינן זמינות בישראל
נקודות עיקריות
- בישראל חסרות מספר תרופות חיוניות לטיפול בתמ"ר, אשר ניתן לייבאן רק באופן פרטי. אנו תקווה שמסמך זה יסייע לתקן חסר זה מול רשויות הבריאות בישראל
- Lubiprostone ו-Linaclotide הן תרופות יעילות ובטוחות לטיפול בתמ"ר המלווה בעצירות
- Eluxadoline היא תרופה יעילה ובטוחה לטיפול בתמ"ר המלווה בשלשול
- ניתן להמליץ ולסייע ברישום טופס 29 ג' יבוא, לשם יבוא תרופות חסרות במטופלים עם תמ"ר שמיצו את הטיפול התרופתי הקיים בארץ
טיפול בקנאביס רפואי
השימוש בקנאביס לצרכים רפואיים מגוונים הולך וגדל בישראל ומחוץ לה. מאחר שההתעניינות בטיפול זה הולכת וגדלה גם מצד רופאים, מצורפת פיסקה זאת, שמסכמת את המידע על טיפול בקנאביס רפואי בתמ"ר. למערכת האנדוקנבינואידית בגופנו יש תפקידים נוירומודולטוריים שנבחנים כעת במסגרת מחקר. ל־CBD ככל הנראה, יש יכולת נוירומודולטורית לשיכוך כאב, ובמחקרים על בע"ח נמצא כי הוא מפחית חרדה. מכאן, שקיים, לפחות בסיס תאורטי, לנסות קנאביס רפואי בחולי תמ"ר, שרובם מדווחים על כאבי בטן, ושאצל חלקם ישנה תחלואה פסיכיאטרית נלווית. מחקרים על קנאביס רפואי בתמ"ר עם שלשול, שבחנו את השימוש ב-THC ,Dronabinol סינתטי, הראו תוצאות סותרות[90][91]. אם כך, ניתן לומר שנכון לכעת אין מידע מבוסס דיו לגבי יעילות קנאביס רפואי בתמ"ר, ולכן, בשלב זה לא ניתן להמליץ על טיפול זה. נוסיף שקיים צורך בביצוע מחקרים פרוספקטיביים מבוקרים לבחינת היעילות של CBD ו-THC כטיפול בתסמיני תמ"ר.
סיכום
תמ"ר היא בעיה רפואית שכיחה ביותר, בעלת מהלך כרוני וכרוכה בפגיעה ניכרת באיכות החיים בכמעט כל מדד ותחום שנבדק. נייר עמדה זה מציג את הגישה ואת האפשרויות הטיפוליות הקיימות על מנת לשפר את התסמינים ואת איכות החיים של הסובלים מתמ"ר.
גם אם הטיפול בתמ"ר אינו מושלם ובמהותו סימפטומטי ותומך, עדיין מצויים בידינו כלים רבים ומגוונים שיכולים לעזור לאלו הסובלים מתסמונת זו. טיפול טוב ויעיל נשען על יצירת קשר מטפל-מטופל חזק ויעיל ועל המודל הביו-פסיכו-סוציאלי ולהם ניתן להוסיף את כל אחד ממגוון הטיפולים שנדונו במסמך זה, בנפרד או במשולב.
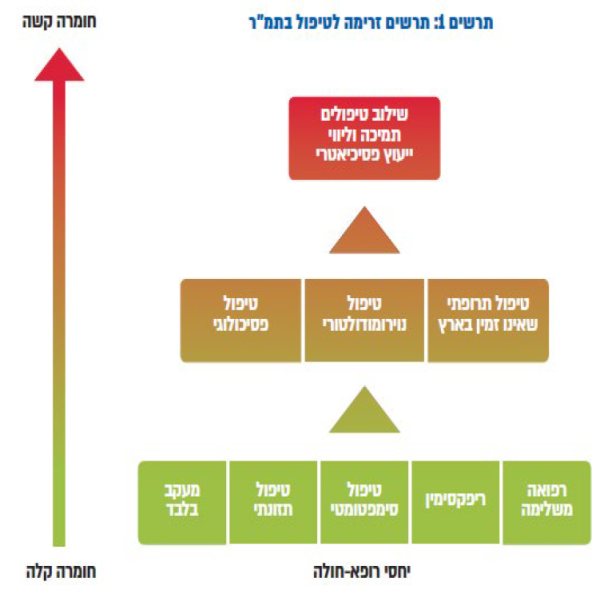
תרשים 1 מסכם את הטיפולים שנסקרו באמצעות השימוש בפירמידה הטיפולית בתמ"ר.
אנו תקווה שמסמך זה יעשיר את הידע שלנו כרופאים לגבי כלים טיפוליים יעילים בתמ"ר, יפחית תסכולים וישפר את חוויית המטופל והצוות הרפואי שמטפל בו. היינו רוצים שמסמך זה יסייע לגופים הרגולטוריים, קופות החולים וחברות התרופות להשלים את החסרים הקיימים, ולהסדיר את יבוא ורישום תרופות יעילות שחסרות בטיפול בתסמונת זאת.
תרשים 1: תרשים זרימה לטיפול בתמ"ר
היגדים לתרשים זרימה:
- יחסי רופא-חולה אפקטיביים כוללים: תמ"ר כאבחנה ולא כ"אבחנת סל", מתן הסבר ביולוגי לתלונות המטופל (רגישות יתר ויסצרלית), תיאור המהלך הכרוני והשפיר של הבעיה (מהלך של רגיעות והתלקחויות), בירור האג'נדה של המטופל (חשש מממאירות, חיפוש רגישויות למזון, קשיי תפקוד וכדומה), בירור גורמים פסיכו-סוציאליים היכולים להשפיע על המהלך, תיאום ציפיות לגבי הטיפול (שיפור באיכות חיים לעומת "החלמה"), שמירה על רצף טיפולי וזמינות (אני כאן בשבילך)
- ניתן להציע מעקב בלבד, לאחר מתן הסבר מפורט על מהות הבעיה. אפשרות זו מתאימה למטופלים הסובלים מתמ"ר בחומרה קלה (לדוגמה, תלונות סביב תקופת מבחנים או ימים בודדים בחודש)
- טיפול תזונתי הוא חלק חשוב בקו הראשון המומלץ למטופלים עם תלונות כרוניות ממושכות. מומלץ שכל מטופל יעבור הערכה תזונתית אצל דיאטנית בעלת ידע וניסיון בתחום. הגישה התזונתית המומלצת "מותאמת אישית", אך מן הראוי שתתבסס על עקרונות של דיאטה דלת FODMAP
- טיפול תסמיני יתמקד בתלונה הדומיננטית (לדוגמה, עצירות/שלשולים/כאבים). הטיפול יכול להיות קבוע (לדוגמה, טיפול לעצירות (או אפיזודי (לדוגמה, טיפול אנטי ספסמוטי באירועי כאב). במידת הצורך, ניתן לשלב טיפולים אלו עם כל אחת מהאפשרויות הטיפוליות האחרות
- Rifaximin הוא טיפול יעיל בתמ"ר, וניתן להמליץ עליו בעיקר במקרים של תמ"ר עם שלשולים וריבוי גזים. במידה, ומושגת תגובה קלינית טובה אך קצרת טווח, ניתן לתת טיפולים חוזרים או טיפולים ממושכים יותר במינונים נמוכים (400–800 מיליגרם ליממה)
- טיפול פסיכולוגי (היפנוזה CBT מיינדפולנס) יכול לעמוד בפני עצמו (בעיקר, כאשר מטופלים מביעים רתיעה מטיפול תרופתי), או בשילוב עם כל אחד מהטיפולים האחרים שהוזכרו
- כאשר התלונות ממושכות, פוגעות משמעותית באיכות החיים וחומרתן בינונית ומעלה, מומלץ לשלב בטיפול תרופות פסיכותרפיות. תרופות אלו יעילות להפחתת תסמיני תמ"ר ויכולות להקל כאשר ישנה תחלואה פסיכיאטרית נלווית
- טיפולים תרופתיים שאינם קיימים בארץ ייכנסו לקטגורית קו טיפולי שני תחת ההגבלות של שימוש בטופסי 29 ג'
- במקרים עמידים לטיפול ובדרגת חומרה קשה, מומלץ לשלב כל אחד מהטיפולים שהוזכרו (לדוגמה, תזונה + טיפול תרופתי פסיכותרפי בתרופה אחת או יותר + טיפול תסמיני + היפנוזה)
- גם במקרים בהם כל הטיפולים כשלו, עדיין ישנה חשיבות רבה לתמיכה ולליווי של הרופא המטפל
- ככל שעוצמת התסמינים והפגיעה באיכות החיים ובתפקוד גדלה, עולה גם שכיחות וחשיבות התחלואה הפסיכיאטרית הנלווית. במקרים אלו מומלץ להיעזר בשירותי בריאות הנפש, כשהאתגר המשמעותי הוא לרתום לכך את המטופל
ביבליוגרפיה
- ↑ Drossman DA, Ruddy J. Improving Patient-Provider Relationships to Improve Health Care. Clin Gastroenterol Hepatol. 2020;18)7(:1417-1426. doi:10.1016/j.cgh.2019.12.007.
- ↑ Drossman DA. 2012 David Sun lecture: helping your patient by helping yourself--how to improve the patient-physician relationship by optimizing communication skills. Am J Gastroenterol. 2013;108)4(:521-528. doi:10.1038/ajg.2013.56.
- ↑ Guo Y, Su XL, Song YL, Zhu JJ. Multi-dimensional Clinical Profile for Functional Gastrointestinal Disorders and Diagnostic and Therapeutic Approaches of Chinese Medicine. ... Zhong xi yi jie he za zhi .... 2016.
- ↑ 4.0 4.1 Tuck CJ, Reed DE, Muir JG, Vanner SJ. Implementation of the low FODMAP diet in functional gastrointestinal symptoms: A real-world experience. Neurogastroenterol Motil. 2020;32)1(:e13730. doi:10.1111/nmo.13730.
- ↑ 5.0 5.1 5.2 McKenzie YA, Bowyer RK, Leach H, et al. British Dietetic Association systematic review and evidence-based practice guidelines for the dietary management of irritable bowel syndrome in adults (2016 update). J Hum Nutr Diet. 2016;29)5(:549-575. doi:10.1111/jhn. 12385.
- ↑ Serra J, Salvioli B, Azpiroz F, Malagelada J-R. Lipid-induced intestinal gas retention in irritable bowel syndrome. Gastroenterology. 2002;123)3(:700-706.
- ↑ Simren M, Abrahamsson H, Bjornsson ES. Lipid-induced colonic hypersensitivity in the irritable bowel syndrome: the role of bowel habit, sex, and psychologic factors. Clin Gastroenterol Hepatol. 2007;5)2(:201- 208. doi:10.1016/j.cgh.2006.09.032.
- ↑ Wouters MM, Balemans D, Van Wanrooy S, et al. Histamine Receptor H1-Mediated Sensitization of TRPV1 Mediates Visceral Hypersensitivity and Symptoms in Patients With Irritable Bowel Syndrome. Gastroenterology. 2016;150)4(:875-87.e9. doi:10.1053/j.gastro.2015.12.034.
- ↑ Reding KW, Cain KC, Jarrett ME, Eugenio MD, Heitkemper MM. Relationship between patterns of alcohol consumption and gastrointestinal symptoms among patients with irritable bowel syndrome. Am J Gastroenterol. 2013;108)2(:270-276. doi:10.1038/ajg. 2012.414.
- ↑ Hayes P, Corish C, O'Mahony E, Quigley EMM. A dietary survey of patients with irritable bowel syndrome. J Hum Nutr Diet. 2014;27 Suppl 2:36-47. doi:10.1111/jhn. 12114.
- ↑ Atkinson W, Sheldon TA, Shaath N, Whorwell PJ. Food elimination based on IgG antibodies in irritable bowel syndrome: a randomised controlled trial. Gut. 2004;53)10(:1459-1464. doi:10.1136/gut.2003.037697.
- ↑ Skodje GI, Sarna VK, Minelle IH, et al. Fructan, Rather Than Gluten, Induces Symptoms in Patients With Self-Reported Non-Celiac Gluten Sensitivity. Gastroenterology. 2018;154)3(:529-539.e2. doi:10.1053/j. gastro.2017.10.040.
- ↑ Sapone A, Bai JC, Ciacci C, et al. Spectrum of gluten-related disorders: consensus on new nomenclature and classification. BMC Med. 2012;10:13. doi:10.1186/1741-7015-10-13.
- ↑ Bonder MJ, Tigchelaar EF, Cai X, et al. The influence of a short-term gluten-free diet on the human gut microbiome. Genome Med. 2016;8)1(:45. doi:10.1186/s13073-016-0295-y.
- ↑ De Palma G, Nadal I, Collado MC, Sanz Y Effects of a gluten-free diet on gut microbiota and immune function in healthy adult human subjects. Br J Nutr. 2009;102)8(:1154-1160. doi:10.1017/S0007114509371767.
- ↑ Barrett JS, Gearry RB, Muir JG, et al. Dietary poorly absorbed, short-chain carbohydrates increase delivery of water and fermentable substrates to the proximal colon. Aliment Pharmacol Ther. 2010;31 )8(:874-882. doi:10.1111/j.1365-2036.2010.04237.x.
- ↑ Halmos EP, Power VA, Shepherd SJ, Gibson PR, Muir JG. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology. 2014;146)1(:67-75.e5. doi:10.1053/j.gastro.2013.09.046.
- ↑ Halmos EP, Christophersen CT, Bird AR, Shepherd SJ, Gibson PR, Muir JG. Diets that differ in their FODMAP content alter the colonic luminal microenvironment. Gut. 2015;64)1(:93-100. doi:10.1136/ gutjnl-2014-307264.
- ↑ Altobelli E, Del Negro V, Angeletti PM, Latella G. Low-FODMAP Diet Improves Irritable Bowel Syndrome Symptoms: A Meta-Analysis. Nutrients. 2017;9(9). doi:10.3390/nu9090940.
- ↑ Singh R, Salem A, Nanavati J, Mullin GE. The role of diet in the treatment of irritable bowel syndrome: A systematic review. Gastroenterol Clin North Am. 2018;47(1):107-137. doi:10.1016/j.gtc.2017.10.003.
- ↑ Gravina AG, Dallio M, Romeo M, et al. Adherence and Effects Derived from FODMAP Diet on Irritable Bowel Syndrome: A Real Life Evaluation of a Large Follow-Up Observation. Nutrients. 2020;12(4). doi:10.3390/ nu12040928.
- ↑ Wang XJ, Camilleri M, Vanner S, Tuck C. Review article: biological mechanisms for symptom causation by individual FODMAP subgroups - the case for a more personalised approach to dietary restriction. Aliment Pharmacol Ther. 2019;50(5):517-529. doi:10.1111/apt. 15419.
- ↑ Halmos EP, Gibson PR. Controversies and reality of the FODMAP diet for patients with irritable bowel syndrome. J Gastroenterol Hepatol. 2019;34(7):1134-1142. doi:10.1111/jgh.14650.
- ↑ Moayyedi P, Quigley EMM, Lacy BE, et al. The effect of fiber supplementation on irritable bowel syndrome: a systematic review and meta-analysis. Am J Gastroenterol. 2014;109(9):1367-1374. doi:10.1038/ ajg.2014.195.
- ↑ Nagarajan N, Morden A, Bischof D, et al. The role of fiber supplementation in the treatment of irritable bowel syndrome: a systematic review and meta-analysis. Eur J Gastroenterol Hepatol. 2015;27(9):1002-1010. doi:10.1097/MEG.0000000000000425.
- ↑ Barbara G, Cremon C, Azpiroz F Probiotics in irritable bowel syndrome: Where are we? Neurogastroenterol Motil. 2018;30(12):e13513. doi:10.1111/nmo.13513.
- ↑ Mari A, Abu Baker F, Mahamid M, Sbeit W, Khoury T. The evolving role of gut microbiota in the management of irritable bowel syndrome: an overview of the current knowledge. J Clin Med. 2020;9(3). doi:10.3390/ jcm9030685.
- ↑ Mari A, Abu Backer F, Mahamid M, et al. Bloating and abdominal distension: clinical approach and management. Adv Ther. 2019;36(5):1075-1084. doi:10.1007/s12325-019-00924-7.
- ↑ Kim HJ, Vazquez Roque MI, Camilleri M, et al. A randomized controlled trial of a probiotic combination VSL# 3 and placebo in irritable bowel syndrome with bloating. Neurogastroenterol Motil. 2005;17(5):687- 696. doi:10.1111/j.1365-2982.2005.00695.x.
- ↑ Hod K, Dekel R, Aviv Cohen N, et al. The effect of a multispecies probiotic on microbiota composition in a clinical trial of patients with diarrhea-predominant irritable bowel syndrome. Neurogastroenterol Motil. 2018;30)12(:e13456. doi:10.1111/nmo. 13456.
- ↑ Wilson B, Rossi M, Dimidi E, Whelan K. Prebiotics in irritable bowel syndrome and other functional bowel disorders in adults: a systematic review and meta-analysis of randomized controlled trials. Am J Clin Nutr. 2019;109(4):1098-1111. doi:10.1093/ajcn/nqy376.
- ↑ Menees SB, Maneerattannaporn M, Kim HM, Chey WD. The efficacy and safety of rifaximin for the irritable bowel syndrome: a systematic review and meta-analysis. Am J Gastroenterol. 2012;107(1):28-35; quiz 36. doi:10.1038/ajg.2011.355.
- ↑ Ford AC, Harris LA, Lacy BE, Quigley EMM, Moayyedi P Systematic review with meta-analysis: the efficacy of prebiotics, probiotics, synbiotics and antibiotics in irritable bowel syndrome. Aliment Pharmacol Ther. 2018;48(10):1044-1060. doi:10.1111/apt. 15001.
- ↑ 34.0 34.1 34.2 34.3 34.4 34.5 Moayyedi P, Andrews CN, MacQueen G, et al. Canadian association of gastroenterology clinical practice guideline for the management of irritable bowel syndrome (IBS). J Can Assoc Gastroenterol. 2019;2(1):6- 29. doi:10.1093/jcag/gwy071.
- ↑ 35.0 35.1 35.2 Ford AC, Moayyedi P, Chey WD, et al. American college of gastroenterology monograph on management of irritable bowel syndrome. Am J Gastroenterol. 2018;113(Suppl 2):1-18. doi:10.1038/s41395-018-0084-x.
- ↑ Song KH, Jung H-K, Kim HJ, et al. Clinical practice guidelines for irritable bowel syndrome in korea, 2017 revised edition. J Neurogastroenterol Motil. 2018;24(2):197-215. doi:10.5056/jnm17145.
- ↑ Su GL, Ko CW, Bercik P, et al. AGA clinical practice guidelines on the role of probiotics in the management of gastrointestinal disorders. Gastroenterology. 2020;159(2):697-705. doi:10.1053/j.gastro.2020.05.059.
- ↑ 38.0 38.1 Lembo A, Pimentel M, Rao SS, et al. Repeat Treatment With Rifaximin Is Safe and Effective in Patients With Diarrhea-Predominant Irritable Bowel Syndrome. Gastroenterology. 2016;151 (6):1113-1121. doi:10.1053/j. gastro.2016.08.003.
- ↑ Johnsen PH, Hilpusch F, Cavanagh JP, et al. Faecal microbiota transplantation versus placebo for moderate- to-severe irritable bowel syndrome: a double-blind, randomised, placebo-controlled, parallel-group, single¬centre trial. Lancet Gastroenterol Hepatol. 2018;3(1 ):17-24. doi:10.1016/S2468-1253(17)30338-2.
- ↑ Myneedu K, Deoker A, Schmulson MJ, Bashashati M. Fecal microbiota transplantation in irritable bowel syndrome: A systematic review and meta-analysis. United European Gastroenterol J. 2019;7(8):1033-1041. doi:10.1177/2050640619866990.
- ↑ laniro G, Eusebi LH, Black CJ, Gasbarrini A, Cammarota G, Ford AC. Systematic review with meta-analysis: efficacy of faecal microbiota transplantation for the treatment of irritable bowel syndrome. Aliment Pharmacol Ther. 2019;50(3):240-248. doi:10.1111/apt. 15330.
- ↑ Lacy BE, Pimentel M, Brenner DM, et al. ACG clinical guideline: management of irritable bowel syndrome. Am J Gastroenterol. 2021;116(1):17-44. doi:10.14309/ajg.0000000000001036.
- ↑ Alammar N, Wang L, Saberi B, et al. The impact of peppermint oil on the irritable bowel syndrome: a meta¬analysis of the pooled clinical data. BMC Complement Altern Med. 2019;19(1):21. doi:10.1186/s12906- 018-2409-0.
- ↑ 44.0 44.1 44.2 Ford AC, Sperber AD, Corsetti M, Camilleri M. Irritable bowel syndrome. Lancet. 2020;396)10263(:1675- 1688. doi:10.1016/S0140-6736(20)31548-8.
- ↑ Moayyedi P, Mearin F, Azpiroz F, et al. Irritable bowel syndrome diagnosis and management: A simplified algorithm for clinical practice. United European Gastroenterol J. 2017;5)6(:773-788. doi:10.1177/2050640617731968.
- ↑ Sanders ME, Merenstein DJ, Reid G, Gibson GR, Rastall RA. Probiotics and prebiotics in intestinal health and disease: from biology to the clinic. Nat Rev Gastroenterol Hepatol. 2019;16)10(:605-616. doi:10.1038/ s41575-019-0173-3.
- ↑ Trifan A, Burta O, Tiuca N, Petrisor DC, Lenghel A, Santos J. Efficacy and safety of Gelsectan for diarrhoea- predominant irritable bowel syndrome: A randomised, crossover clinical trial. United European Gastroenterol J. 2019;7(8):1093-1101. doi:10.1177/2050640619862721.
- ↑ Gunn D, Fried R, Lalani R, et al. Treatment of irritable bowel syndrome with diarrhoea using titrated ondansetron (TRITON): study protocol for a randomised controlled trial. Trials. 2019;20(1 ):517. doi:10.1186/ s13063-019-3562-6.
- ↑ Chapman RW, Stanghellini V, Geraint M, Halphen M. Randomized clinical trial: macrogol/PEG 3350 plus electrolytes for treatment of patients with constipation associated with irritable bowel syndrome. Am J Gastroenterol. 2013;108(9):1508-1515. doi:10.1038/ajg. 2013.197.
- ↑ 50.0 50.1 50.2 50.3 50.4 Ford AC, Lacy BE, Harris LA, Quigley EMM, Moayyedi P Effect of Antidepressants and Psychological Therapies in Irritable Bowel Syndrome: An Updated Systematic Review and Meta-Analysis. Am J Gastroenterol. 2019;114(1):21-39. doi:10.1038/s41395-018-0222-5.
- ↑ 51.0 51.1 Drossman DA, Tack J, Ford AC, Szigethy E, Tornblom H, Van Oudenhove L. Neuromodulators for Functional Gastrointestinal Disorders (Disorders of Gut-Brain Interaction): A Rome Foundation Working Team Report. Gastroenterology. 2018;154(4):1140-1171 .e1. doi:10.1053/j .gastro.2017.11.279.
- ↑ Szigethy E, Knisely M, Drossman D. Opioid misuse in gastroenterology and non-opioid management of abdominal pain. Nat Rev Gastroenterol Hepatol. November 2017. doi:10.1038/nrgastro.2017.141.
- ↑ Lea R, Whorwell PJ. Quality of life in irritable bowel syndrome. Pharmacoeconomics. 2001;19(6):643-653.
- ↑ Patel P, Bercik P, Morgan DG, et al. Irritable bowel syndrome is significantly associated with somatisation in 840 patients, which may drive bloating. Aliment Pharmacol Ther. 2015;41(5):449-458. doi:10.1111/ apt. 13074.
- ↑ Ballou S, Keefer L. Psychological interventions for irritable bowel syndrome and inflammatory bowel diseases. Clin Transl Gastroenterol. 2017;8(1):e214. doi:10.1038/ctg.2016.69.
- ↑ Laird KT, Tanner-Smith EE, Russell AC, Hollon SD, Walker LS. Comparative efficacy of psychological therapies for improving mental health and daily functioning in irritable bowel syndrome: A systematic review and meta-analysis. Clin Psychol Rev. 2017;51:142-152. doi:10.1016/j.cpr.2016.11.001.
- ↑ Black CJ, Thakur ER, Houghton LA, Quigley EMM, Moayyedi P, Ford AC. Efficacy of psychological therapies for irritable bowel syndrome: systematic review and network meta-analysis. Gut. April 2020. doi:10.1136/ gutjnl-2020-321191.
- ↑ Kinsinger SW. Cognitive-behavioral therapy for patients with irritable bowel syndrome: current insights. Psychol Res Behav Manag. 2017;10:231-237. doi:10.2147/PRBM.S120817.
- ↑ Everitt HA, Landau S, O'Reilly G, et al. Cognitive behavioural therapy for irritable bowel syndrome: 24-month follow-up of participants in the ACTIB randomised trial. Lancet Gastroenterol Hepatol. September 2019. doi:10.1016/S2468-1253(19)30243-2.
- ↑ Lindfors P, Unge P, Arvidsson P, et al. Effects of gut-directed hypnotherapy on IBS in different clinical settings-results from two randomized, controlled trials. Am J Gastroenterol. 2012;107)2(:276-285. doi:10.1038/ajg.2011.340.
- ↑ Vlieger AM, Rutten JMTM, Govers AMAP, Frankenhuis C, Benninga MA. Long-term follow-up of gut-directed hypnotherapy vs. standard care in children with functional abdominal pain or irritable bowel syndrome. Am J Gastroenterol. 2012;107)4(:627-631. doi:10.1038/ajg. 2011.487.
- ↑ Moser G, Tragner S, Gajowniczek EE, et al. Long-term success of GUT-directed group hypnosis for patients with refractory irritable bowel syndrome: a randomized controlled trial. Am J Gastroenterol. 2013;108)4(:602- 609. doi:10.1038/ajg.2013.19.
- ↑ Creed F, Guthrie E, Ratcliffe J, et al. Reported sexual abuse predicts impaired functioning but a good response to psychological treatments in patients with severe irritable bowel syndrome. Psychosom Med. 2005;67(3):490-499. doi:10.1097/01 .psy.0000163457.32382.ac.
- ↑ Gazapo E, Gazapo RM, Caturla A. [Clinical usefulness of beta-2-microglobulin measurement]. Med Clin (Bare). 1996;106)19(:751-755.
- ↑ Naliboff BD, Smith SR, Serpa JG, et al. Mindfulness-based stress reduction improves irritable bowel syndrome (IBS) symptoms via specific aspects of mindfulness. Neurogastroenterol Motil. April 2020:e13828. doi:10.1111/nmo. 13828.
- ↑ Hussain Z, Quigley EMM. Systematic review: Complementary and alternative medicine in the irritable bowel syndrome. Aliment Pharmacol Ther. 2006;23(4):465-471. doi:10.1111/j.1365-2036.2006.02776.x.
- ↑ Hawrelak JA, Wohlmuth H, Pattinson M, et al. Western herbal medicines in the treatment of irritable bowel syndrome: A systematic review and meta-analysis. Complement Ther Med. 2020;48:102233. doi:10.1016/j. ctim.2019.102233.
- ↑ Fifi AC, Axelrod CH, Chakraborty P, Saps M. Herbs and spices in the treatment of functional gastrointestinal disorders: A review of clinical trials. Nutrients. 2018;10(11). doi:10.3390/nu10111715.
- ↑ 69.0 69.1 Grundmann O, Yoon SL. Complementary and alternative medicines in irritable bowel syndrome: an integrative view. World J Gastroenterol. 2014;20(2):346-362. doi:10.3748/wjg.v20.i2.346.
- ↑ 70.0 70.1 70.2 70.3 Rahimi R, Abdollahi M. Herbal medicines for the management of irritable bowel syndrome: a comprehensive review. World J Gastroenterol. 2012 Feb 21;18(7):589-600. doi: 10.3748/wjg.v18.i7.589.
- ↑ 71.0 71.1 71.2 Liu JP, Yang M, Liu YX, Wei ML, Grimsgaard S. Herbal medicines for treatment of irritable bowel syndrome. Cochrane Database Syst Rev. 2006;(1):CD004116. doi:10.1002/14651858.CD004116.pub2.
- ↑ Leung WK, Wu JCY, Liang SM, et al. Treatment of diarrhea-predominant irritable bowel syndrome with traditional Chinese herbal medicine: a randomized placebo-controlled trial. Am J Gastroenterol. 2006;101 (7):1574-1580. doi:10.1111/j.1572-0241.2006.00576.x.
- ↑ 73.0 73.1 73.2 Manheimer E, Wieland LS, Cheng K, et al. Acupuncture for irritable bowel syndrome: systematic review and meta-analysis. Am J Gastroenterol. 2012;107(6):835-47; quiz 848. doi:10.1038/ajg. 2012.66.
- ↑ 74.0 74.1 Zheng H, Chen R, Zhao X, et al. Comparison between the Effects of Acupuncture Relative to Other Controls on Irritable Bowel Syndrome: A Meta-Analysis. Pain Res Manag. 2019;2019:2871505. doi:10.1155/2019/2871505.
- ↑ Wu IXY, Wong CHL, Ho RST, et al. Acupuncture and related therapies for treating irritable bowel syndrome: overview of systematic reviews and network meta-analysis. Therap Adv Gastroenterol. 2019;12:1756284818820438. doi:10.1177/1756284818820438.
- ↑ Drossman DA, Chey WD, Johanson JF, et al. Clinical trial: lubiprostone in patients with constipation- associated irritable bowel syndrome--results of two randomized, placebo-controlled studies. Aliment Pharmacol Ther. 2009;29(3):329-341. doi:10.1111/j.1365-2036.2008.03881 .x.
- ↑ Chey WD, Drossman DA, Johanson JF, Scott C, Panas RM, Ueno R. Safety and patient outcomes with lubiprostone for up to 52 weeks in patients with irritable bowel syndrome with constipation. Aliment Pharmacol Ther. 2012;35(5):587-599. doi:10.1111/j.1365-2036.2011.04983.x.
- ↑ Chang L, Chey WD, Drossman D, et al. Effects of baseline abdominal pain and bloating on response to lubiprostone in patients with irritable bowel syndrome with constipation. Aliment Pharmacol Ther. 2016;44(10):1114-1122. doi:10.1111/apt. 13807.
- ↑ Chey WD, Lembo AJ, Lavins BJ, et al. Linaclotide for irritable bowel syndrome with constipation: a 26-week, randomized, double-blind, placebo-controlled trial to evaluate efficacy and safety. Am J Gastroenterol. 2012;107(11 ):1702-1712. doi:10.1038/ajg. 2012.254.
- ↑ Rao S, Lembo AJ, Shiff SJ, et al. A 12-week, randomized, controlled trial with a 4-week randomized withdrawal period to evaluate the efficacy and safety of linaclotide in irritable bowel syndrome with constipation. Am J Gastroenterol. 2012;107(11 ):1714-24; quiz p.1725. doi:10.1038/ajg .2012.255.
- ↑ Rao SSC, Quigley EMM, Shiff SJ, et al. Effect of linaclotide on severe abdominal symptoms in patients with irritable bowel syndrome with constipation. Clin Gastroenterol Hepatol. 2014;12(4):616-623. doi:10.1016/j. cgh.2013.09.022.
- ↑ Brenner DM, Fogel R, Dorn SD, et al. Efficacy, safety, and tolerability of plecanatide in patients with irritable bowel syndrome with constipation: results of two phase 3 randomized clinical trials. Am J Gastroenterol. 2018;113(5):735-745. doi:10.1038/s41395-018-0026-7.
- ↑ Chey WD, Lembo AJ, Yang Y, Rosenbaum DP Efficacy of Tenapanor in Treating Patients With Irritable Bowel Syndrome With Constipation: A 26-Week, Placebo-Controlled Phase 3 Trial (T3MPO-2). Am J Gastroenterol. 2020;Publish Ahead of Print. doi:10.14309/ajg.0000000000001056.
- ↑ Camilleri M, Northcutt AR, Kong S, Dukes GE, McSorley D, Mangel AW. Efficacy and safety of alosetron in women with irritable bowel syndrome: a randomised, placebo-controlled trial. Lancet. 2000;355(9209):1035- 1040. doi:10.1016/S0140-6736(00)02033-X.
- ↑ Cremonini F, Nicandro JP, Atkinson V, Shringarpure R, Chuang E, Lembo A. Randomised clinical trial: alosetron improves quality of life and reduces restriction of daily activities in women with severe diarrhoea- predominant IBS. Aliment Pharmacol Ther. 2012;36)5(:437-448. doi:10.1111/j.1365-2036.2012.05208.x.
- ↑ Qi Q, Zhang Y, Chen F, Zuo X, Li Y Ramosetron for the treatment of irritable bowel syndrome with diarrhea: a systematic review and meta-analysis of randomized controlled trials. BMC Gastroenterol. 2018;18(1):5. doi:10.1186/s12876-017-0734-2.
- ↑ Lembo AJ, Lacy BE, Zuckerman MJ, et al. Eluxadoline for Irritable Bowel Syndrome with Diarrhea. N Engl J Med. 2016;374(3):242-253. doi:10.1056/NEJMoa1505180.
- ↑ Lacy BE. Emerging treatments in neurogastroenterology: eluxadoline - a new therapeutic option for diarrhea- predominant IBS. Neurogastroenterol Motil. 2016;28(1):26-35. doi:10.1111/nmo.12716.
- ↑ Cash BD, Lacy BE, Schoenfeld PS, Dove LS, Covington PS. Safety of Eluxadoline in Patients with Irritable Bowel Syndrome with Diarrhea. Am J Gastroenterol. 2017;112(2):365-374. doi:10.1038/ajg. 2016.542.
- ↑ Wong BS, Camilleri M, Busciglio I, et al. Pharmacogenetic Trial of a Cannabinoid Agonist Shows Reduced Fasting Colonic Motility in Patients with Nonconstipated Irritable Bowel Syndrome. Gastroenterology 2011;141:1638-1647. e7.
- ↑ Wong BS, Camilleri M, Eckert D, et al. Randomized pharmacodynamic and pharmacogenetic trial of dronabinol effects on colon transit in irritable bowel syndrome-diarrhea. Neurogastroenterol. Motil. 2012; Apr;24(4):358-e169. doi: 10.1111/j.1365-2982.2011.01874.x. Epub 2012 Jan 30. PMID: 22288893; PMCID: PMC3775711.
המידע שבדף זה נכתב על ידי
- ד"ר ניר בר - המכון למחלות דרכי העיכול והכבד, מרכז רפואי סוראסקי
- גב' רוני ברוך - דיאטנית קלינית, היחידה לתזונה, המכון למחלות דרכי העיכול והכבד, מרכז רפואי סוראסקי
- ד"ר ריטה ברון - המכון לגסטרואנטרולוגיה, הקריה הרפואית לבריאות האדם, ביה"ח רמב"ם
- ד"ר טיבריו הרשקוביץ - המכון לגסטרואנטרולוגיה ולמחלות כבד, ביה"ח הדסה עין כרם
- ד"ר תמר טורם - המכון למחלות דרכי העיכול והכבד, מרכז רפואי סוראסקי
- ד"ר אמיר מרעי - המכון למחלות דרכי העיכול והכבד, ביה"ח האנגלי, נצרת
- ד"ר ענת נבו שור - המכון למחלות דרכי העיכול והכבד, מרכז רפואי סורוקה
- ד"ר סיגל פרישמן - מנהלת שירות דיאטניות, מרכז רפואי רבין, ביה"ח בילינסון
- פרופ׳ דן קרטר - המכון למחלות דרכי העיכול, ביה"ח ע"ש חיים שיבא
- ד"ר יובל ישי - המכון לגסטרואנטרולוגיה ולמחלות כבד, ביה"ח הדסה עין כרם


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק