הבדלים בין גרסאות בדף "המדריך לטיפול בסוכרת - פעילות גופנית במערך הרפואי לטיפול בחולי סוכרת מסוג 2 בישראל והמלצות ליישום - Physical activity as treatment of type 2 diabetes in Israel"
מ (Motyk העביר את הדף המדריך לטיפול בסוכרת - פעילות גופנית במערך הרפואי לטיפול בחולי סוכרת מסוג 2 בישראל והמלצות ליישום - Physical activity as treatment of type 2 diabetes in Israel and recommendat לשם המדריך לטיפול בסוכרת - פעילות גופנית במערך הרפואי לטיפול בחולי סוכרת מסוג 2 בישראל והמלצות ליישום - Physical activity as treatment of type 2 diabetes in Israel: השם המבוקש ארוך מדי) |
|||
| (33 גרסאות ביניים של 2 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
| − | |||
| − | |||
{{Sub Chapter | {{Sub Chapter | ||
|Book=המדריך לטיפול בסוכרת | |Book=המדריך לטיפול בסוכרת | ||
| שורה 20: | שורה 18: | ||
{{הרחבה|פעילות גופנית וסוכרת}} | {{הרחבה|פעילות גופנית וסוכרת}} | ||
__תוכן_עניינים__ | __תוכן_עניינים__ | ||
| − | שכיחותה של סוכרת מסוג 2 עולה בהתמדה ברחבי העולם וזאת במקביל לעלייה | + | שכיחותה של [[סוכרת מסוג 2 - Type 2 diabetes|סוכרת מסוג 2]] עולה בהתמדה ברחבי העולם וזאת במקביל לעלייה ב[[השמנה - Obesity|השמנה]], היעדר [[פעילות גופנית]] ואורח חיים יושבני{{הערה|שם=הערה1|Lee DC, Sui X, Church TS, & al. Changes in fitness and fatness on the development of cardiovascular disease risk factors: hypertension, metabolic syndrome, and hypercholesterolemia. Journal of the American College of Cardiology. 2012 Feb 14;59(7):665-72.}}. על פי האיגוד האמריקאי לסוכרת (American Diabetes Association), העדר פעילות גופנית, בחולי [[סוכרת מסוג 1 - Type 1 diabetes|סוכרת מסוג 1]] ומסוג 2 קשור בעלייה בתמותה מוקדמת{{הערה|שם=הערה2|Sluik D, Buijsse B, Muckelbauer R, & al. Physical activity and mortality in individuals with diabetes mellitus: a prospective study and meta-analysis. Archives of internal medicine. 2012 Sep 24;172(17):1285-95.}}. מאידך, שיפור הכושר הגופני האירובי וכוח השריר קשורים בירידה בתמותה עקב [[מחלות קרדיווסקולריות]] ומכל סיבה שהיא{{הערה|שם=הערה3|Aune D, Norat T, Leitzmann M, & al. Physical activity and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis.}}{{הערה|שם=הערה4|Colberg SR, Sigal RJ, Fernhall B, & al. Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care. 2010 Dec 1:33(12): e147-67.}}{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. |
| − | לפעילות הגופנית תרומה פיזיולוגית משמעותית במניעה של התפתחות מחלת הסוכרת והתמודדות עם מחלה | + | לפעילות הגופנית תרומה פיזיולוגית משמעותית במניעה של התפתחות מחלת הסוכרת והתמודדות עם מחלה זו{{הערה|שם=הערה6|Ryden L, Grant PJ, Anker SD, & al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). European heart journal. 2013 Oct 14;34(39):3035-87.}}. פעילות אירובית מוגדרת כפעילות המערבת קבוצות שרירים גדולות וכוללת פעילויות כגון הליכה, אופניים, שחייה, וריצה קלה. פעילות אירובית בנפח בינוני-גבוה (במשך 150–210 דקות בשבוע לפחות) קשורה בהפחתת הסיכון למחלות קרדיווסקולריות ותמותה ומשפיעה על גורמי סיכון כמו [[טריגליצרידים - Triglycerides|טריגליצרידים]], [[לחץ דם]], ובחולי סוכרת גם מורידה ערכי המוגלובין מסוכרר ([[HbA1c]]) ו[[תנגודת לאינסולין - Insulin resistance|תנגודת לאינסולין]]{{הערה|שם=הערה6|Ryden L, Grant PJ, Anker SD, & al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). European heart journal. 2013 Oct 14;34(39):3035-87.}}{{הערה|שם=הערה7|Dube MC, Lavoie C, Weisnagel SJ. Glucose or intermittent high-intensity exercise in glargine/glulisine users with T1DM. Medicine and science in sports and exercise. 2013 Jan 1;45(1):37־.}}. |
| − | גם לאימון כוח, כנגד התנגדות, מיוחסים יתרונות בריאותיים רבים לחולי סוכרת, כגון שיפור פרופיל השומנים בדם, איזון לחץ דם, הפחתה ושמירה על משקל גוף (לרבות שמירה ו/או עלייה במסת הגוף הרזה), הקטנת הסיכון לתחלואה | + | גם לאימון כוח, כנגד התנגדות, מיוחסים יתרונות בריאותיים רבים לחולי סוכרת, כגון שיפור [[שומני הדם|פרופיל השומנים בדם]], איזון לחץ דם, הפחתה ושמירה על משקל גוף (לרבות שמירה ו/או עלייה במסת הגוף הרזה), הקטנת הסיכון לתחלואה קרדיווסקולרית{{הערה|שם=הערה7|Dube MC, Lavoie C, Weisnagel SJ. Glucose or intermittent high-intensity exercise in glargine/glulisine users with T1DM. Medicine and science in sports and exercise. 2013 Jan 1;45(1):37־.}}{{הערה|שם=הערה8|Boule NG, Haddad E, Kenny GP, & al. Effects of exercise on glycemic control and body mass in type 2 diabetes mellitus: a meta-analysis of controlled clinical trials. Jama. 2001 Sep 12;286(10):1218-27.}}{{הערה|שם=הערה9|Sigal RJ, Kenny GP, Wasserman DH, & al. Physical activity/exercise and type 2 diabetes: a consensus statement from the American Diabetes Association. Diabetes care. 2006 Jun 1;29(6):1433-8.}}, סיוע במניעת והפחתת הסיכונים לסיבוכים כתוצאה מהסוכרת, הפחתת תמותה{{הערה|שם=הערה2|Sluik D, Buijsse B, Muckelbauer R, & al. Physical activity and mortality in individuals with diabetes mellitus: a prospective study and meta-analysis. Archives of internal medicine. 2012 Sep 24;172(17):1285-95.}} ותרומה בשיפור התפקוד הגופני, כוח השריר ואיכות החיים{{הערה|שם=הערה7|Dube MC, Lavoie C, Weisnagel SJ. Glucose or intermittent high-intensity exercise in glargine/glulisine users with T1DM. Medicine and science in sports and exercise. 2013 Jan 1;45(1):37־.}}. לאימון כוח, בדומה לאימון ארובי, היכולת להוריד תנגודת לאינסולין ומכאן ההמלצה לשלב את שני סוגי האימון לצורך איזון אופטימלי של המאזן הגליקמי. כמו כן נמצא שהירידה המשמעותית ביותר ב-HbA1c הייתה כאשר שילבו את שני סוגי האימון יחד לעומת כל אחד בנפרד{{הערה|שם=הערה8|Boule NG, Haddad E, Kenny GP, & al. Effects of exercise on glycemic control and body mass in type 2 diabetes mellitus: a meta-analysis of controlled clinical trials. Jama. 2001 Sep 12;286(10):1218-27.}}. |
==המנגנונים התורמים לאיזון הסוכר== | ==המנגנונים התורמים לאיזון הסוכר== | ||
| − | הפעילות הגופנית מסייעת לאיזון הגליקמי הן בטווח הקצר והן בטווח הארוך דרך מנגנונים שונים. במאמץ כניסת | + | הפעילות הגופנית מסייעת לאיזון הגליקמי הן בטווח הקצר והן בטווח הארוך דרך מנגנונים שונים. במאמץ כניסת ה[[גלוקוז]] לתאי השריר מתאפשרת גם ללא תלות ב[[אינסולין - Insulin|אינסולין]], דרך חלבון (Glucose transporter type 4 (GLUT4 המשופעל במאמץ דרך כיווץ השריר ומגביר את מעבר הגלוקוז ממחזור הדם לתוך התאים והשפעה זו נשארת שעות לאחר אימון בודד אחד{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}{{הערה|שם=הערה6|Ryden L, Grant PJ, Anker SD, & al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). European heart journal. 2013 Oct 14;34(39):3035-87.}},{{הערה|שם=הערה9|Sigal RJ, Kenny GP, Wasserman DH, & al. Physical activity/exercise and type 2 diabetes: a consensus statement from the American Diabetes Association. Diabetes care. 2006 Jun 1;29(6):1433-8.}}{{הערה|שם=הערה10|Goodyear LJ, Kahn BB. Exercise, glucose transport, and insulin sensitivity. Annual review of medicine. 1998 Feb;49(1):235-61.}}. התהליך הוא הפיך, כך שהפסקת הפעילות הסדירה תעלה חזרה את מאזן הסוכר{{הערה|שם=הערה11|Chimen M, Kennedy A, Nirantharakumar K, & aL What are the health benefits of physical activity in type 1 diabetes mellitus? A literature review. Diabetologia. 2012 Mar 1;55(3):54251.}}{{הערה|שם=הערה12|Fujiwara, Shunsuke Eguchi, Hiroki Murayama &al. Relationship between diet/exercise and pharmacotherapy to enhance the GLP-1 levels in type 2 diabetes. Endocrinol Diabetes Metab. 2019 May 16:2(3).}}. מנגנון נוסף קשור בהשפעת הפעילות על הקינטיקה של פעילות (GIP){{כ}} Glucose-dependent insulinotropic polypeptide ועל ה-1-Glucagon-like peptide ו-(GLP-1), הורמונים [[אינקרטינים]] המגרים את תאי בטא בלבלב להגביר את הפרשת האינסולין, לעכב שחרור [[גלוקגון - Glucagon|גלוקגון]] ולדכא תיאבון עד 24 שעות לאחר פעילות גופנית מאומצת{{הערה|שם=הערה12|Fujiwara, Shunsuke Eguchi, Hiroki Murayama &al. Relationship between diet/exercise and pharmacotherapy to enhance the GLP-1 levels in type 2 diabetes. Endocrinol Diabetes Metab. 2019 May 16:2(3).}}. כמו כן, לפעילות האירובית לטווח הארוך השפעה חיובית גם על תפקוד המיטוכונדריה בחמצון הגלוקוז, בעלייה בכמות הרצפטורים לאינסולין ובהגברת הסיגנלים של האינסולין וסיגנלים תוך תאיים{{הערה|שם=הערה6|Ryden L, Grant PJ, Anker SD, & al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). European heart journal. 2013 Oct 14;34(39):3035-87.}}{{הערה|שם=הערה7|Dube MC, Lavoie C, Weisnagel SJ. Glucose or intermittent high-intensity exercise in glargine/glulisine users with T1DM. Medicine and science in sports and exercise. 2013 Jan 1;45(1):37־.}}. מכאן מובן שלתוכניות התערבות מרחבי העולם שכוללות פעילות גופנית תהייה השפעה מטיבה על חולי סוכרת מסוג 2{{כ}}{{הערה|שם=הערה13|X R Pan, G W Li, Y H Hu, & al. Effects of Diet and Exercise in Preventing NIDDM in People with Impaired Glucose Tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care, 1997 Apr;20(4):537-44.}}{{הערה|שם=הערה14|Jaana Lindstrom, Anne Louheranta, Marjo Mannelin, The Finnish Diabetes Prevention Study (DPS): Lifestyle Intervention and 3-year Results on Diet and Physical Activity. Diabetes Care, 2003 Dec;26(12):3230-6.}}{{הערה|שם=הערה15|William C Knowler, Elizabeth Barrett-Connor, Sarah E Fowler & al. Reduction in the Incidence of Type 2 Diabetes with Life- style Intervention or Metformin. N Engl J Med, 2002 Feb 7;346(6):393-403.}}. |
למרות חשיבות הפעילות הגופנית כמרכיב מרכזי למניעה וטיפול במחלת סוכרת מסוג 2, בישראל, עדיין חסרות מסגרות מתאימות לשילוב הפעילות כחלק ממערך הטיפול הרפואי. לפיכך, יש צורך לבחון ולהציג מתווה לתוכנית פעילות גופנית לטיפול בסוכרת מסוג 2, בהתאם לקווים המנחים בספרות המקצועית ובהסתמך על היבטים מבניים, ארגוניים ומקצועיים, הקשורים בהיענות המטופלים, בטיחותם והתודות מיוחדות לפעילות גופנית בחולי סוכרת. | למרות חשיבות הפעילות הגופנית כמרכיב מרכזי למניעה וטיפול במחלת סוכרת מסוג 2, בישראל, עדיין חסרות מסגרות מתאימות לשילוב הפעילות כחלק ממערך הטיפול הרפואי. לפיכך, יש צורך לבחון ולהציג מתווה לתוכנית פעילות גופנית לטיפול בסוכרת מסוג 2, בהתאם לקווים המנחים בספרות המקצועית ובהסתמך על היבטים מבניים, ארגוניים ומקצועיים, הקשורים בהיענות המטופלים, בטיחותם והתודות מיוחדות לפעילות גופנית בחולי סוכרת. | ||
| שורה 34: | שורה 32: | ||
(מתוך ספר המועצה הלאומית לסוכרת וה-ADA {{כ}}(American Diabetes Association)) | (מתוך ספר המועצה הלאומית לסוכרת וה-ADA {{כ}}(American Diabetes Association)) | ||
| − | הערכה קלינית לפני תחילת תוכנית אימונים אינה הכרחית על פי ACSM | + | הערכה קלינית לפני תחילת תוכנית אימונים אינה הכרחית על פי ה-ACSM{{כ}} (American College of Sports Medicine) ו-ADA לסוכרתיים א-תסמינים אשר מעוניינים לבצע פעילות בעצימות קלה-בינונית, ואשר אינה עולה על דרישות חיי היומיום. עם זאת, מטופלים המעוניינים להעלות את רמת עצימות הפעילות שלהם מעבר להליכה מהירה, או שהם בעלי סיכון גבוה, מומלץ להפנותם לרופא להערכה קלינית וייתכן אף לביצוע מבחן מאמץ לפני תחילת תוכנית האימונים{{הערה|שם=הערה16|American Diabetes Association. 3. Foundations of care and comprehensive medical evaluation. Diabetes Care. 2016 Jan 1:39 (Supplement 1): S23-35.}}{{הערה|שם=הערה17|Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. American College of Sports Medicine., American Diabetes Association. Diabetes Care. 2010 Dec; 33(12): el47-67.}}{{הערה|שם=הערה18|David L. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. European heart journal. 2020 Jan 1;41(2):255-323.}}. |
ההערכה הקלינית לפני תחילת תוכנית האימונים כוללת תשאול, בדיקה גופנית, בדיקות מעבדה שונות בהתאם לצורך, איתור גורמי סיכון ומחלות קרדיווסקולריות ואחרות ואיתור והערכת מגבלות אורתופדיות. | ההערכה הקלינית לפני תחילת תוכנית האימונים כוללת תשאול, בדיקה גופנית, בדיקות מעבדה שונות בהתאם לצורך, איתור גורמי סיכון ומחלות קרדיווסקולריות ואחרות ואיתור והערכת מגבלות אורתופדיות. | ||
| − | במהלך תוכנית האימונים חשוב שמטופלים שונים יקפידו על בדיקות שגרתיות הכוללות בדיקות עיניים, רגלים | + | במהלך תוכנית האימונים חשוב שמטופלים שונים יקפידו על בדיקות שגרתיות הכוללות בדיקות עיניים, רגלים ו[[בדיקת שתן|שתן]]. בעצירת הפעילות על המטופלים להיות מודעים לכך שיש להפסיק את הפעילות במקרים של דפיקות לב, חולשה, סחרחורות, [[קוצר נשימה]], חוסר נוחות, לחץ או [[כאב בחזה]], זרועות או לסת, ולפנות לגורם רפואי. |
==אימונים מובנים תחת השגחה לעומת אימונים שאינם תחת השגחה== | ==אימונים מובנים תחת השגחה לעומת אימונים שאינם תחת השגחה== | ||
| − | נמצא שאימונים אירוביים או התנגדות מובנים תחת השגחה, מביאים להורדת ה-HbA1c באנשים עם סוכרת מסוג 2 גם ללא התערבות תזונתית, בעוד שפעילות גופנית שאינה מובנית ותחת השגחה מסייעת בהורדת ההמוגלובין | + | נמצא שאימונים אירוביים או התנגדות מובנים תחת השגחה, מביאים להורדת ה-HbA1c באנשים עם סוכרת מסוג 2 גם ללא התערבות תזונתית, בעוד שפעילות גופנית שאינה מובנית ותחת השגחה מסייעת בהורדת ההמוגלובין HbA1c רק במקביל להתערבות תזונתית. התערבות תחת השגחה מביאה לתוצאות טובות יותר גם מבחינת [[BMI]]{{כ}} (Body Mass Index), היקף מותניים, לחץ דם, כושר גופני, כוח שריר ורמות [[ליפופרוטאין בעל צפיפות גבוהה - High density lipoprotein - HDL|HDL]]{{כ}} (High Density Lipoprotein) ולכן קיימת המלצה לאימון מובנה תחת השגחה לחולי סוכרת מסוג 2 כאשר קיימת אפשרות לכך. בהתאם לכך יש לכלול בתוכנית פעילות גופנית מותאמת ומובנית מרכיבי כושר גופני שונים כשלכולם ערך בריאותי מוסף{{הערה|שם=הערה4|Colberg SR, Sigal RJ, Fernhall B, & al. Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care. 2010 Dec 1:33(12): e147-67.}}{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. להלן סקירה של המלצות ארגוני הבריאות לפעילות ואימון גופני לחולי סוכרת מסוג 2-1{{הערה|שם=הערה11|Chimen M, Kennedy A, Nirantharakumar K, & aL What are the health benefits of physical activity in type 1 diabetes mellitus? A literature review. Diabetologia. 2012 Mar 1;55(3):54251.}},{{הערה|שם=הערה18|David L. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. European heart journal. 2020 Jan 1;41(2):255-323.}}{{הערה|שם=הערה19|Hordern MD, Dunstan DW, Prins JB, & al. Exercise prescription for patients with type 2 diabetes and pre-diabetes: a position statement from Exercise and Sport Science Australia. Journal of Science and Medicine in Sport. 2012 Jan 1;15(1):25-31.}}. |
==הפחתת יושבנות וריבוי תנועה== | ==הפחתת יושבנות וריבוי תנועה== | ||
| − | בקרב אנשים סוכרתיים רצוי להפחית זמן ישיבה ממושך ורצוף מעל שעתיים, ולשבור זמני ישיבה (עודף יושבנות) בחיי היומיום, כולל בשעות העבודה, בהליכה של כ-10 דקות בכל מקטע או בכל | + | בקרב אנשים סוכרתיים רצוי להפחית זמן ישיבה ממושך ורצוף מעל שעתיים, ולשבור זמני ישיבה (עודף יושבנות) בחיי היומיום, כולל בשעות העבודה, בהליכה של כ-10 דקות בכל מקטע או בכל הזדמנות{{הערה|שם=הערה19|Hordern MD, Dunstan DW, Prins JB, & al. Exercise prescription for patients with type 2 diabetes and pre-diabetes: a position statement from Exercise and Sport Science Australia. Journal of Science and Medicine in Sport. 2012 Jan 1;15(1):25-31.}}{{הערה|שם=הערה20|Mendes R, Sousa N, Barata JT. Physical activity and public health: recommendations for exercise prescription. Acta medica portuguesa. 2011;24(6):1025-30.}}. חשוב להתחיל על פי יכולת וניתן להתחיל גם במקטעים של 5 דקות. |
| + | |||
| + | אחת המטרות המרכזיות היא לקדם אורח חיים פעיל ובריא ובהתאם לכך ההמלצה הגורפת כוללת ריבוי הליכה, תנועה ופעילות גופנית יומיומית ככל שניתן, כאשר כל דקה נחשבת ומצטברת לאורך היממה. בנוסף, נמצא כי מספר צעדים שווה או נמוך מ-5,000 צעדים ביום קשור בסיכון מוגבר להשפעות אורח חיים יושבני ולא פעיל בקרב האוכלוסייה בכלל וחולי סוכרת בפרט{{הערה|שם=הערה21|Tudor-lockec, craig cl, thyfaultjp, spence jc. a step-defined sedentary lifestyle index:< 5000 steps/day. applied physiology, nutrition, and metabolism. 2013;38(2):100-14.}}. | ||
| − | |||
מעבר להמלצות לפעילות גופנית יומיומית, קיימת כאמור חשיבות להעלאת הכושר הגופני באמצעות פעילות גופנית מובנית. המלצות לפעילות ולאימון גופני בשבוע כוללות אימונים אירוביים, אימוני כוח, אימץ משולב, שיווי משקל וגמישות (ראו טבלה 1). | מעבר להמלצות לפעילות גופנית יומיומית, קיימת כאמור חשיבות להעלאת הכושר הגופני באמצעות פעילות גופנית מובנית. המלצות לפעילות ולאימון גופני בשבוע כוללות אימונים אירוביים, אימוני כוח, אימץ משולב, שיווי משקל וגמישות (ראו טבלה 1). | ||
| שורה 57: | שורה 56: | ||
|כל יום | |כל יום | ||
|'''מתונה'''{{ש}}לפחות 4,700 צעדים מבחן הדיבור יציב{{ש}}תחושה נוחה מאוד (ו-3){{ש}} | |'''מתונה'''{{ש}}לפחות 4,700 צעדים מבחן הדיבור יציב{{ש}}תחושה נוחה מאוד (ו-3){{ש}} | ||
| − | '''בינונית'''{{ש}} | + | '''בינונית'''{{ש}}7,500 צעדים ומעלה {{ש}}מבחן הדיבור משתנה {{ש}}תחושת עייפות קלה (6-4){{ש}} |
| + | |||
'''גבוהה'''{{ש}}מבחן הדיבור גבוה{{ש}}תחושת עייפות גבוהה (8-7) | '''גבוהה'''{{ש}}מבחן הדיבור גבוה{{ש}}תחושת עייפות גבוהה (8-7) | ||
|'כל דקה נחשבת'{{ש}}פעילות יזומה מתוכננת לצבירת מספר צעדים או מצטבר ביום במסגרת אורח החיים השגרתי | |'כל דקה נחשבת'{{ש}}פעילות יזומה מתוכננת לצבירת מספר צעדים או מצטבר ביום במסגרת אורח החיים השגרתי | ||
|מספר צעדים יומי{{ש}}מדידה מצטברת ביום על ידי שעון פעילות, מד צעדים, אפליקציות סלולריות{{ש}} | |מספר צעדים יומי{{ש}}מדידה מצטברת ביום על ידי שעון פעילות, מד צעדים, אפליקציות סלולריות{{ש}} | ||
| − | הפחתת זמן ישיבה ממושך ורצוף מעל שעתיים{{ש}} | + | הפחתת זמן ישיבה ממושך ורצוף מעל שעתיים{{ש}}שבירת זמני ישיבה בהליכה של 2–10 דקות |
| − | שבירת זמני ישיבה בהליכה של 2–10 דקות | ||
|- | |- | ||
!אירובית{{ש}}הליכה, ריצה, רכיבה, שחייה, חתירה ואליפטי | !אירובית{{ש}}הליכה, ריצה, רכיבה, שחייה, חתירה ואליפטי | ||
| + | |'''מתונה - בינונית'''{{ש}}3–5 | ||
| + | ימים בשבוע {{ש}} | ||
| + | |||
| + | '''בינונית ־ עצימה'''{{ש}}3–5 | ||
| + | |||
| + | ימים בשבוע | ||
|'''מתונה - בינונית'''{{ש}} | |'''מתונה - בינונית'''{{ש}} | ||
| − | + | 75-55 אחוזים מדופק מרבי{{ש}} | |
| − | + | או 40–60 אחוזים קרבונן{{ש}} | |
| − | |||
| − | |||
| − | |||
| − | |||
תחושה אישית (6-4){{ש}} | תחושה אישית (6-4){{ש}} | ||
| − | '''בינונית - עצימה'''{{ש}} | + | |
| − | 75 | + | '''בינונית - עצימה'''{{ש}}75-90 אחוזים מדופק מרבי{{ש}} |
| − | או | + | או 60–80 אחוזים קרבונן. |
| − | תחושה אישית (8-7) | + | |
| + | תחושה אישית (8-7) | ||
|'''מתונה - בינונית'''{{ש}} | |'''מתונה - בינונית'''{{ש}} | ||
| − | לפחות | + | לפחות 150–210 דקות בשבוע{{ש}}מעל 250 דקות עבור חולים עם [[עודף משקל]] ו[[השמנה - Obesity|השמנה]]{{ש}} |
| − | מעל 250 דקות עבור חולים עם עודף | + | |
| − | משקל | + | '''בינונית - עצימה'''{{ש}}לפחות 90–125 דקות בשבוע |
| − | '''בינונית - עצימה'''{{ש}} | ||
| − | לפחות 90–125 דקות בשבוע | ||
|הקפדה על התמדה שבועית רציפה ולא יותר מיומיים רצופים ללא אימון גופני | |הקפדה על התמדה שבועית רציפה ולא יותר מיומיים רצופים ללא אימון גופני | ||
|- | |- | ||
!התנגדות (כוח){{ש}}תרגילי התנגדות לפי שרירים עיקריות (רגליים, חזה, גב, כתפיים, זרועות){{ש}}ציוד: משקולות, רצועות, גומיות כושר | !התנגדות (כוח){{ש}}תרגילי התנגדות לפי שרירים עיקריות (רגליים, חזה, גב, כתפיים, זרועות){{ש}}ציוד: משקולות, רצועות, גומיות כושר | ||
| − | |'''מתונה - מתחילים'''{{ש}}בשבוע | + | |'''מתונה - מתחילים'''{{ש}}1–2 בשבוע {{ש}} |
| − | '''מתקדמים'''{{ש}}בשבוע | + | '''מתקדמים'''{{ש}}2–3 בשבוע |
| − | |'''מתונה - מתחילים''' | + | |'''מתונה - מתחילים''' |
| − | 70 | + | 70-50 אחוזים |
| − | תחושה אישית (8-7){{ש}} | + | |
| − | '''בינונית - מתקדמים'''{{ש}} | + | תחושה אישית (8-7){{ש}} |
| − | 85 | + | |
| + | '''בינונית - מתקדמים'''{{ש}}85-70 אחוזים | ||
| + | |||
תחושה אישית (8-7) | תחושה אישית (8-7) | ||
|'''מתונה - מתחילים'''{{ש}} | |'''מתונה - מתחילים'''{{ש}} | ||
| − | מספר סטים: 1 | + | מספר סטים: 2-1 {{ש}}מספר חזרות: 15-10{{ש}}זמן מנוחה בין הסטים 60–120 שניות |
| − | זמן מנוחה בין הסטים | + | |
| − | '''בינונית - מתקדמים'''{{ש}} | + | '''בינונית - מתקדמים'''{{ש}}מספר סטים: 4-2{{ש}}מספר חזחת: 10-8{{ש}}זמן מנוחה בין הסטים 90–120 שניות{{ש}}משך זמן אימון עד 60 דקות |
| − | מספר סטים: 4-2{{ש}}מספר חזחת: 10-8{{ש}} | + | |העדפה לבחירת תרגילים מורכבים לשרירים עיקריות{{ש}}הקפדה על שליטה מלאה בתרגילים ללא כשל שריר |
| − | זמן מנוחה בין הסטים 90–120 | ||
| − | משך זמן אימון עד 60 | ||
| − | |העדפה לבחירת תרגילים מורכבים לשרירים | ||
| − | עיקריות{{ש}} | ||
| − | הקפדה על שליטה מלאה בתרגילים ללא כשל שריר | ||
או מאמץ יתר עד תשישות | או מאמץ יתר עד תשישות | ||
|- | |- | ||
!מתיחות{{ש}}גמישות ותנועה | !מתיחות{{ש}}גמישות ותנועה | ||
| − | | | + | |2–3 |
| + | יחידות אימון בשבוע | ||
|'''מתונה - בינונית'''{{ש}} | |'''מתונה - בינונית'''{{ש}} | ||
| − | אי נוחות במתיחה {{ש}}תחושה אישית (7-6) ללא תשישות / כאב | + | אי נוחות במתיחה {{ש}}תחושה אישית (7-6) ללא תשישות/כאב |
| − | |שניות | + | |30–90 שניות לכל קבוצת שריר{{ש}} |
| − | שניות מעבר בין התרגילים | + | 60-30 שניות מעבר בין התרגילים (המתיחות) |
|אימונים מסוג זה מומלצים תוך שילוב האימונים האירוניים וההתנגדות | |אימונים מסוג זה מומלצים תוך שילוב האימונים האירוניים וההתנגדות | ||
|- | |- | ||
| שורה 117: | שורה 115: | ||
|colspan="4"|דופק מטרה: נוסחאות החיזוי השכיחות לדופק המרבי הן: (220-Age) או (206.9 ־ (0.67 Age X){{ש}}נוסחת קרבונן: [(דופק מרבי) ־ (דופק מנוחה)x% המבוקש)] + דופק מנוחה | |colspan="4"|דופק מטרה: נוסחאות החיזוי השכיחות לדופק המרבי הן: (220-Age) או (206.9 ־ (0.67 Age X){{ש}}נוסחת קרבונן: [(דופק מרבי) ־ (דופק מנוחה)x% המבוקש)] + דופק מנוחה | ||
|- | |- | ||
| − | |colspan="4"|סולם בורג | + | |colspan="4"|סולם בורג 0–10 (RPE): עצימות המאמץ המוגדרת לפי תחושה סובייקטיבית במאמץ גופני מומלצת בטווח של 4–6 (תחושה מתונה, נוחה) או 7–8 (תחושה בינונית - עצימה קשה, סביב הסף האנאירובי) |
|- | |- | ||
| − | |colspan="4"|מבחן הדיבור: בתפיסת מאמץ סובייקטיבית ברמה 4 הנשימה נוחה אבל עמוקה ודי מהירה, המאפשרת לדבר | + | |colspan="4"|מבחן הדיבור: בתפיסת מאמץ סובייקטיבית ברמה 4 הנשימה נוחה אבל עמוקה ודי מהירה, המאפשרת לדבר אך נדרשת הפוגה לצורן הסדרת הנשימה. בתפיסת מאמץ סובייקטיבית מספר 5 הנשימה עמוקה ומהירה, עד כדי רמה 8–10 בה לא ניתן לדבר כלל{{הערה|שם=הערה3|Aune D, Norat T, Leitzmann M, & al. Physical activity and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis.}}{{הערה|שם=הערה4|Colberg SR, Sigal RJ, Fernhall B, & al. Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care. 2010 Dec 1:33(12): e147-67.}}{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}},{{הערה|שם=הערה18|David L. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. European heart journal. 2020 Jan 1;41(2):255-323.}}{{הערה|שם=הערה19|Hordern MD, Dunstan DW, Prins JB, & al. Exercise prescription for patients with type 2 diabetes and pre-diabetes: a position statement from Exercise and Sport Science Australia. Journal of Science and Medicine in Sport. 2012 Jan 1;15(1):25-31.}},{{הערה|שם=הערה26|Hansen d, peeters s, zwaenepoel b, verleyen d, wittebrood c, timmerman n, schotte m. Exercise assessment and prescrip־ tion in patients with type 2 diabetes in the private and home care setting: clinical recommendations from axxon (Belgian physical therapy association). Physical therapy. 2013 may 1;93(5):597-610.}}{{הערה|שם=הערה27|[[פעילות גופנית במסגרת מניעה ראשונית ושניונית של סוכרת - Physical activity for primary and secondary prevention of diabetes|פעילות גופנית במסגרת מניעה ראשונית ושניונית של סוכרת]] מאת האיגוד הקרדיולוגי בישראל והחברה לרפואת ספורט בישראל. ההסתדרות הרפואית בישראל, המועצה המדעית, האגף לאבטחת איכות. פרק 2012,4.}} |
|} | |} | ||
==פעילות גופנית אירובית לחולי סוכרת== | ==פעילות גופנית אירובית לחולי סוכרת== | ||
| − | פעילות אירובית יזומה לחולה סוכרת יש לבצע בנפח פעילות של כ- | + | פעילות אירובית יזומה לחולה סוכרת יש לבצע בנפח פעילות של כ-150–210 דקות בשבוע לפחות בין 3–5 ימים בשבוע בעצימות קלה עד בינונית. אימונים אירוביים כוללים, בין היתר, הליכה, ריצה, רכיבת אופניים נייחים, שחייה, מכשיר אליפטי (קרוס טריינר) ומכשירי חתירה{{הערה|שם=הערה1|Lee DC, Sui X, Church TS, & al. Changes in fitness and fatness on the development of cardiovascular disease risk factors: hypertension, metabolic syndrome, and hypercholesterolemia. Journal of the American College of Cardiology. 2012 Feb 14;59(7):665-72.}},{{הערה|שם=הערה3|Aune D, Norat T, Leitzmann M, & al. Physical activity and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis.}}{{הערה|שם=הערה4|Colberg SR, Sigal RJ, Fernhall B, & al. Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care. 2010 Dec 1:33(12): e147-67.}}{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. קיימת חשיבות רבה להקפיד על ביצוע פעילות בהתמדה שבועית קבועה, עם מינימום 3 אימונים בשבוע, ולא מעל יומיים ברציפות ללא אימון גופני יזום. |
| − | '''אימון בעצימות גבוהה''' - סוג אימץ ארובי נוסף מומלץ לאנשים סוכרתיים הוא אימון מסוג High | + | '''אימון בעצימות גבוהה''' - סוג אימץ ארובי נוסף מומלץ לאנשים סוכרתיים הוא אימון מסוג High Intensity Interval Training{{כ}} (HIIT). בתחילת תוכנית אימונים מסוג זה יש לבצעו רק פעם אחת בשבוע. האימון כולל 2 שלבים: שלב של ביצוע פעילות עצימה ושלב של התאוששות. שלב הפעילות העצימה כולל עבודה ב-95-80 אחוזים מדופק מרבי במשך 5 שניות עד 8 דקות. שלב ההתאוששות כולל פעילות בעצימות נמוכה יותר (בדרך כלל 40–50 אחוזים מדופק מרבי). ניתן לבצע את האימון ביחס של 1:1. לדוגמה, 5-3 דקות שלב עצים ו-3–5 דקות של התאוששות או, ניתן לבצע 30 שניות ספרינט ו-4.5-4 דקות התאוששות, 5-3 פעמים{{הערה|שם=הערה24|Roxburgh BH, Nolan PB, Weatherwax RM, Dalleck LC. Is moderate intensity exercise training combined with high intensity interval training more effective at improving cardiorespiratory fitness than moderate intensity exercise training alone? Journal of sports science & medicine. 2014 Sep;13(3):702.}}{{הערה|שם=הערה25|Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. American College of Sports Medicine., American Diabetes Association. Diabetes Care. 2010 Dec; 33(12): el 47-67.}}{{הערה|שם=הערה26|Hansen d, peeters s, zwaenepoel b, verleyen d, wittebrood c, timmerman n, schotte m. Exercise assessment and prescrip־ tion in patients with type 2 diabetes in the private and home care setting: clinical recommendations from axxon (Belgian physical therapy association). Physical therapy. 2013 may 1;93(5):597-610.}}. |
| − | לצד האמור לעיל, בהתוויית תוכנית אימונים אישית יש לזכור כי 80 | + | לצד האמור לעיל, בהתוויית תוכנית אימונים אישית יש לזכור כי 80 אחוזים לערך מחולי סוכרת מסוג 2 הם בעלי עודף משקל ולרבים מהם בעיות של מוביליות (תנועה), [[נוירופתיה]] היקפית, [[הפרעות ראיה]] או מחלות קרדיווסקולריות. לכן, לאוכלוסייה זו היכולת להגיע לנפח ועצימות הפעילות האירובית האופטימליים עלולה להיות מאתגרת ובמקרים אלו דווקא אימון כוח (שידובר בו בהמשך), עשוי להיות יעיל יותר{{הערה|שם=הערה17|Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. American College of Sports Medicine., American Diabetes Association. Diabetes Care. 2010 Dec; 33(12): el47-67.}}. |
| − | כיצד לקבוע את עצימות הפעילות האירובית: | + | '''כיצד לקבוע את עצימות הפעילות האירובית:''' |
| − | '''דופק מטרה'''- הוא אחד המדדים המקובלים להתאמת עצימות הפעילות למתאמן. החישוב כולל אחוז מדופק מרבי (75 | + | '''דופק מטרה''' - הוא אחד המדדים המקובלים להתאמת עצימות הפעילות למתאמן. החישוב כולל אחוז מדופק מרבי (75-55 אחוזים מדופק מרבי חזוי לגיל) או 40–60 אחוזים מרזרבת הדופק לפי נוסחה קרבונן: |(דופק מרבי) - (דופק מנוחה) x (% המבוקש) + דופק מנוחה. נוסחאות החיזוי השכיחות לדופק המרבי הן: (220-Age) או 206.9 - (age X 0.67). מדידת דופק מנוחה מתבצעת באמצעות לקיחת הממוצע של שלוש בדיקות דופק במהלך שלושה בקרים רצופים בעת ישיבה באופן רגוע במשך דקה. יש למדוד את הדופק במשך 15 שניות ולהכפיל את התוצאה ב-4. כאשר מטרת הפעילות היא שיפור בפעילות האינסולין, נמצא שפעילות בעצימות בינונית-גבוהה (לפחות 64 אחוזים מדופק מרבי, 40 אחוזים מרזרבת הדופק היא הפעילות המיטבית לתהליך זה{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}{{הערה|שם=הערה20|Mendes R, Sousa N, Barata JT. Physical activity and public health: recommendations for exercise prescription. Acta medica portuguesa. 2011;24(6):1025-30.}}{{הערה|שם=הערה22|Mendes r, sousa n, almeida a, subtil p, guedes-marques f, reis vm, themudo-barata jl. Exercise prescription for patients with type 2 diabetes—a synthesis of international recommendations: narrative review. British journal of sports medicine. 2016 nov 1;50(22):1379-81.}}{{הערה|שם=הערה23|נייס ש, קונסטנטיני נ. מרשם אישי לאימון גופני ולבריאות. מהדורה שנייה. 2013. דפוס איילון ירושלים. פרק אימון לפיתוח הכושר הארובי}}. |
| − | '''עצימות מאמץ סובייקטיביות''' - עצימות המאמץ Rate of | + | '''עצימות מאמץ סובייקטיביות''' - עצימות המאמץ Rate of Perceived Expression) RPE) המוגדרת לפי תחושה סובייקטיבית במאמץ גופני מומלצת בטווח של 4–6 (קשה במקצת - סף אנארובי), קשה (בסולם 0–10) או בטווח הערכים 12–14 על פי סולם בורג לתחושה סובייקטיבית (Borg RPE Scale) מתוך טווח הערכים 6–20 בסולם זה{{הערה|שם=הערה20|Mendes R, Sousa N, Barata JT. Physical activity and public health: recommendations for exercise prescription. Acta medica portuguesa. 2011;24(6):1025-30.}}{{הערה|שם=הערה22|Mendes r, sousa n, almeida a, subtil p, guedes-marques f, reis vm, themudo-barata jl. Exercise prescription for patients with type 2 diabetes—a synthesis of international recommendations: narrative review. British journal of sports medicine. 2016 nov 1;50(22):1379-81.}}{{הערה|שם=הערה23}}. |
| − | יכולת דיבור - בתפיסת מאמץ סובייקטיבית ברמה 4 הנשימה נוחה אבל עמוקה ודי מהירה, המאפשרת לדבר אך לא לפטפט, ואחרי כמה משפטים יש הפוגה בדיבור לצורך הסדרת הנשימה. בתפיסת מאמץ סובייקטיבית מספר 5 הנשימה | + | |
| + | יכולת דיבור - בתפיסת מאמץ סובייקטיבית ברמה 4 הנשימה נוחה אבל עמוקה ודי מהירה, המאפשרת לדבר אך לא לפטפט, ואחרי כמה משפטים יש הפוגה בדיבור לצורך הסדרת הנשימה. בתפיסת מאמץ סובייקטיבית מספר 5 הנשימה עמוקה ומהירה מאוד ואי אפשר לדבר{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}{{הערה|שם=הערה20|Mendes R, Sousa N, Barata JT. Physical activity and public health: recommendations for exercise prescription. Acta medica portuguesa. 2011;24(6):1025-30.}}{{הערה|שם=הערה22|Mendes r, sousa n, almeida a, subtil p, guedes-marques f, reis vm, themudo-barata jl. Exercise prescription for patients with type 2 diabetes—a synthesis of international recommendations: narrative review. British journal of sports medicine. 2016 nov 1;50(22):1379-81.}}{{הערה|שם=הערה23}}. | ||
===אימוני התנגדות לחולי סוכרת=== | ===אימוני התנגדות לחולי סוכרת=== | ||
| − | אימוני | + | אימוני התנגדות (כוח): אימוני כוח יכולים להתבצע בחדר כושר, סטודיו, באופן פרטי בבית, במתקני כושר ו/או בהדרכת מאמן אישי/קבוצות קטנות, תוך שימוש באמצעי התערות שונים כגון משקולות, משקולות יד, קטלבלס, מכונות, רצועות, גומיות כושר ומשקל גוף. שלושת חודשי אימון ראשונים - יש לבצע לפחות 2 אימונים בשבוע הכוללים 5–10 תרגילים לקבוצות שרירים מרכזיות (בהעדפה לתרגילים מורכבים) ובין 1–4 סטים, 15-10 חזרות בכל סט בעצימות מתונה עד בינונית - 50–70 אחוזים מ-Repetition Maximum (1RM){{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}},{{הערה|שם=הערה19|Hordern MD, Dunstan DW, Prins JB, & al. Exercise prescription for patients with type 2 diabetes and pre-diabetes: a position statement from Exercise and Sport Science Australia. Journal of Science and Medicine in Sport. 2012 Jan 1;15(1):25-31.}}{{הערה|שם=הערה20|Mendes R, Sousa N, Barata JT. Physical activity and public health: recommendations for exercise prescription. Acta medica portuguesa. 2011;24(6):1025-30.}}{{הערה|שם=הערה21|Tudor-lockec, craig cl, thyfaultjp, spence jc. a step-defined sedentary lifestyle index:< 5000 steps/day. applied physiology, nutrition, and metabolism. 2013;38(2):100-14.}}{{הערה|שם=הערה22|Mendes r, sousa n, almeida a, subtil p, guedes-marques f, reis vm, themudo-barata jl. Exercise prescription for patients with type 2 diabetes—a synthesis of international recommendations: narrative review. British journal of sports medicine. 2016 nov 1;50(22):1379-81.}}. |
| − | שלבי אימון מתקדמים (למעלה משלושה חודשים) - לאחר שלושה חודשים ותוך הסתגלות חיובית למאמץ ולאימונים ניתן לבצע 4-3 סטים ועד כ-6 סטים בטווח חזרות של 10-8 (85 | + | שלבי אימון מתקדמים (למעלה משלושה חודשים) - לאחר שלושה חודשים ותוך הסתגלות חיובית למאמץ ולאימונים ניתן לבצע 4-3 סטים ועד כ-6 סטים בטווח חזרות של 10-8 (85-70 אחוזים מ-1RM). זמן מנוחה בין הסטים, 120-60 שניות. עצימות המאמץ המוגדרת לפי תחושה סובייקטיבית במאמץ גופני, מומלצת בטווח של 7–8 (בסולם 0–10). בעצימות זו ישנה עייפות בשרירים הפעילים עם אי נוחות לאחר השלמת טווח החזרות הרצוי, ללא כשל שריר (או עצימות מרבית). הצלחת השלמת מספר החזרות הגבוה בתרגיל, בשליטה מלאה ובטכניקה נכונה, הוא המדד הקובע את מידת ההתקדמות והאפשרות בהגברת משקל העבודה (ק"ג, קילוגרם) עבור אותה קבוצת שרירים. יש לבצע התאמות במשקל לפחות בטווח של 4–6 שבועות. קבוצות שרירים עיקריות ותרגילים מומלצים: רגליים (סקווט, דדליפט, מכרעים, פשיטה וכפיפת ברכיים), חזה (לחיצות חזה), גב (משיכת פולי לפנים, חתירה צרה), כתפיים (לחיצת כתפיים רחבה צרה), זרוע אחורית (לחיצת חזה צרה/פשיטת מרפקים בפולי עליון), זרוע קדמית (כפיפת מרפקים בעמידה), זוקפי גו (דדליפט רומני/פשיטת גו בעמידת שש/פשיטת גו בכיסא רומי) ושרירי הבטן (כפיפות לפנים בשכיבה "ניתוק שכמות"/סיבוב אגן לאחור בשכיבה/פלאנק איזומטרי 2–3 סטים של 10–20 שניות בתרגיל). |
===אימונים משולבים=== | ===אימונים משולבים=== | ||
| − | שילוב בין פעילות אירובית והתנגדות, כחלק מהאסטרטגיה לטיפול שאינו תרופתי במחלת הסוכרת, מומלץ על ידי ארגונים שונים בארצות הברית ואירופה כמו | + | שילוב בין פעילות אירובית והתנגדות, כחלק מהאסטרטגיה לטיפול שאינו תרופתי במחלת הסוכרת, מומלץ על ידי ארגונים שונים בארצות הברית ואירופה כמו ה-European society of cardiology{{הערה|שם=הערה17|Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. American College of Sports Medicine., American Diabetes Association. Diabetes Care. 2010 Dec; 33(12): el47-67.}}, וה-American College of Sports Medicine (ACSM){{הערה|שם=הערה18|David L. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. European heart journal. 2020 Jan 1;41(2):255-323.}}. גם האיגוד הקרדיולוגי בישראל ממליץ על שילוב של פעילות אירובית ופעילות כוח כחלק מההתוויות לפעילות גופנית לחולי סוכרת במסגרת מניעה ראשונית ושניונית של המחלה בנוסף{{הערה|שם=הערה23}}. |
| − | במקרה זה מומלץ לבצע את אימוני הכוח בתחילת האימון בטווח של | + | במקרה זה מומלץ לבצע את אימוני הכוח בתחילת האימון בטווח של 2–3 סטים בין 5–6 תרגילים, לקבוצות שרירים עיקריות, בתרגילים מורכבים ולא יותר מ-30 דקות זמן אימץ כוח. לאחר אימון הכוח, ניתן לבצע אימון אירובי באמצעים שונים בין 20–40 דקות זמן כולל. במצב זה יש לעקוב אחר [[רמות הסוכר בדם]], תחושת המאמץ הסובייקטיבית, ומידת הערנות והשליטה באימון. |
| − | ===אימון מחזורי / על מחזורי=== | + | ===אימון מחזורי/על מחזורי=== |
| − | אימון מחזורי מבוסס על אימון בתחנות. צורת אימון זו מאפשרת ליישום מספר מרכיבי כושר באותה יחידת אימון, לרבות היכולת האירובית, סבולת וכוח השריר וקואורדינאציה | + | אימון מחזורי מבוסס על אימון בתחנות. צורת אימון זו מאפשרת ליישום מספר מרכיבי כושר באותה יחידת אימון, לרבות היכולת האירובית, סבולת וכוח השריר וקואורדינאציה{{הערה|שם=הערה28|Sonchan W, Moungmee P, Sootmongkol A. The Effects of a Circuit Training Program On Muscle Strength, Agility, Anaerobic Performance and Cardiovascular Endurance. International Journal of Medical, Health, Biomedical, Bioengineering and Pharmaceutical Engineering. 2017 Apr 1;11(4):170-3.}}. למעשה, האימון מתוכנן לביצוע מספר תרגילי כושר שונים, כשבעיקרם תרגילי התנגדות לקבוצות שרירים מרכזיות. |
| − | שילוב נוסף של אימונים מחזוריים, הכוללים גם תרגילים אירוביים או קטעי אינטרוולים עצימים באמצעות ריצה, רכיבה או | + | |
| + | שילוב נוסף של אימונים מחזוריים, הכוללים גם תרגילים אירוביים או קטעי אינטרוולים עצימים באמצעות ריצה, רכיבה או קרוס-טריינר, מוגדרים כצורת אימון על-מחזורית. שילוב בין יכולת אירובית ואנאירובית ביחידת אימון אחת. נמצא כי אימונים מחזוריים{{הערה|שם=הערה29|Cauza E, Hanusch-Enserer U, Strasser B, Ludvik B, Metz-Schimmerl S, Pacini G, Wagner O, Georg P, Prager R, Kostner K, Dunky A. The Relative Benefits of Endurance and Strength Training On the Metabolic Factors and Muscle Function of People with Type 2 Diabetes Mellitus. Archives of Physical Medicine and Rehabilitation. 2005 Aug 1;86(8):1527-33.}}, ועל מחזוריים{{הערה|שם=הערה30|Tokmakidis Sp, ZoisCe, Volaklis Ka, Kotsa K, Touvra Am. The Effects of a Combined Strength and Aerobic Exercise Program On Glucose Control and Insulin Action in Women with Type 2 Diabetes. European Journal of Applied Physiology. 2004 Aug;92(4):437-42.}} תורמים רבות לחולי סוכרת מסוג 2, ומהווים בסיס חיוני בהמלצות לפיתוח יכולות גופניות, תפקוד ובריאות המטופל. | ||
===גמישות=== | ===גמישות=== | ||
| − | גמישות היא יכולת השרירים והמפרקים לנוע באופן אקטיבי ופסיבי במלוא טווח התנועה | + | גמישות היא יכולת השרירים והמפרקים לנוע באופן אקטיבי ופסיבי במלוא טווח התנועה שלהם{{הערה|שם=הערה3|Aune D, Norat T, Leitzmann M, & al. Physical activity and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis.}}{{הערה|שם=הערה4|Colberg SR, Sigal RJ, Fernhall B, & al. Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care. 2010 Dec 1:33(12): e147-67.}}{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. הגמישות חשובה לשיפור היציבה, מסייעת במניעת כאבים, שיפור זרימת הדם, שיפור ביצועים ספורטיביים מותאמים לכך ועוד{{הערה|שם=הערה31|Abate m, schiavone c, pelotti p, salini v. Limited joint mobility in diabetes and ageing: recent advances in pathogenesis and therapy. Int j immunopathol pharmacol 2010; 23:997-1003.}} עם הגיל והשלכותיו על היענות רקמות החיבור לתנועה וכתוצאה מהסוכרת קיימת ירידה בטווחי התנועה{{הערה|שם=הערה32|Pan b, ge I, xun yq, chen yj, gao cy, han x, zuo Iq, shan hq, yang kh, ding gw, tian jh. Exercise training modalities in patients with type 2 diabetes mellitus: a systematic review and network meta-analysis. International journal of behavioral nutrition and physical activity. 2018 DEC;15(1): 72.}}. אימוני הגמישות יכללו ביצוע מתיחה סטטית של 10–30 שניות בכל קבוצת שריר עיקרית, בתחושת אי נוחות קלה בשרירים אך ללא כאב. ההמלצה הכללית היא לפחות שני אימונים ייעודיים לפיתוח הגמישות או טווחי התנועה. כמו כן, שילוב עם אימוני תנועה נוספים כגון יוגה, פילאטיס וטאי צ'י{{הערה|שם=הערה21|Tudor-lockec, craig cl, thyfaultjp, spence jc. a step-defined sedentary lifestyle index:< 5000 steps/day. applied physiology, nutrition, and metabolism. 2013;38(2):100-14.}}. |
===שיווי משקל=== | ===שיווי משקל=== | ||
| − | יכולת שמירה על שיווי משקל סטטי (ללא תנועה) ודינאמי (תוך כדי תנועה במרחב) היא חלק בלתי נפרד ממרכיב הקואורדינאציה (תיאום עצבי-שרירי), התלויה בשליטה ותיאום בין המערכת העצבים המרכזית, המערכת הווסטיבולרית ומערכת | + | יכולת שמירה על שיווי משקל סטטי (ללא תנועה) ודינאמי (תוך כדי תנועה במרחב) היא חלק בלתי נפרד ממרכיב הקואורדינאציה (תיאום עצבי-שרירי), התלויה בשליטה ותיאום בין המערכת העצבים המרכזית, המערכת הווסטיבולרית ומערכת השרירים{{הערה|שם=הערה33|Morrison s, colberg sr, mariano m, parson hk, vinik ai. Balance training reduces falls risk in older individuals with type 2 diabetes. Diabetes care. 2010 apr 1;33(4):748-50.}}. למעשה, כל אחת מהמערכות תורמת ישירות לשיווי המשקל ופיתוח יכולת גופנית זו מסייעת באוכלוסייה הכללית, ובחולים סוכרתיים מסוג 1–2 בפרט, במניעת [[נפילות]]{{הערה|שם=הערה34|De mettelinge tr, cambier d, calders p, van den noortgate n, delbaere k. Understanding the relationship between type 2 diabetes mellitus and falls in older adults: a prospective cohort study. Pios one. 2013 jun 25,•8(6): e67055.}} והשלכותיהן לבריאות החולה/המטופל{{הערה|שם=הערה35|Mohtashami, s. Et al. "evaluation of balance in patients with diabetic peripheral neuropathy after a 4-week functional and balance exercise program." Arak medical university journal 16 (2013): 67-75J.}}. פיתוח שיווי המשקל דורש אימונים ייעודיים בתחום הכוללים שלוש יכולות גופניות מרכזיות יכולת אירובי (לב-ריאה), סבולת-כוח שריר ויכולת פרופיוספטית - שליטה מרחבית ושיווי משקל סטטי ודינאמי{{הערה|שם=הערה36|Jacobson bh, thompson b, wallace t, brown I, rial c. Independent static balance training contributes to increased stability and functional capacity in community-dwelling elderly people: a randomized controlled trial. Clinical rehabilitation. 2011 jun;25(6):549-56.}}. ההמלצות לפיתוח כושר אירובי וסבולת-כוח שריר מוצגים בחלקים הקודמים של המסמך, ומרוכזים בהמלצות בטבלה 1. |
| − | תרגילים ייעודיים לתרגול שיווי המשקל כוללים | + | תרגילים ייעודיים לתרגול שיווי המשקל כוללים: |
| + | * תרגול שיווי משקל סטטי, לדוגמה עמידה על רגל אחת במשטח יציב או בלתי יציב (אביזרים שונים כגון פיתות/בוסו), ובמידה רבה גם בתרגול בעיניים עצומות (בהשגחה ובתמיכה בשעת הצורך למניעת נפילות){{הערה|שם=הערה37|Salsabili h, bahrpeyma f, forogh b, rajabali s. Dynamic stability training improves standing balance control in neuropathic patients with type 2 diabetes. Journal of rehabilitation research & development. 2011 oct 1;48(7).}} | ||
| + | * תרגול שיווי משקל דינאמי תוך כדי הליכה עקב לצד אגודל, הליכה בקו ישר צר, תנועה משתנה במרחב (שינויי כיוון), ומשימות שונות הדורשות תיאום עין-יד-רגל. תרגילים אלו דורשים מיומנות ולפיכך מומלץ באוכלוסייה מבוגרת לבצע זאת תוך השגחה צמודה של אנשי מקצוע בתחום{{הערה|שם=הערה38|Xiao cm, zhuang yc. Effects of tai chi ball on balance and physical function in older adults with type 2 diabetes mellitus. Journal of the american geriatrics society. 2015 jan;63(1):176-7.}} | ||
===אימונים נוספים=== | ===אימונים נוספים=== | ||
| − | בנוסף לאימונים שצוינו לעיל, ניתן לבצע גם תרגילי יוגה, פילאטיס, פלדנקרייז, ותרגילי | + | בנוסף לאימונים שצוינו לעיל, ניתן לבצע גם תרגילי יוגה, פילאטיס, פלדנקרייז, ותרגילי תנועה{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}},{{הערה|שם=הערה37|Salsabili h, bahrpeyma f, forogh b, rajabali s. Dynamic stability training improves standing balance control in neuropathic patients with type 2 diabetes. Journal of rehabilitation research & development. 2011 oct 1;48(7).}}{{הערה|שם=הערה38|Xiao cm, zhuang yc. Effects of tai chi ball on balance and physical function in older adults with type 2 diabetes mellitus. Journal of the american geriatrics society. 2015 jan;63(1):176-7.}}{{הערה|שם=הערה39|Ebrahimif, mahdavinejad rjalilyh. The effects of selected pilates exercises on muscle strength, balance and hbalc in female patients with diabetes type 2. Journal of exercise science and medicine. 2015 sep 23;7(2):251-65.}}. אימונים מסוג זה מומלצים ביותר ליישום ובהינתן ביצוע ההמלצות לאימונים אירוביים וכוח מכיוון שהם תומכים במערכת השלד-שריר ומאפשרים הפחתה בעצימות המאמץ במסגרת תוכנית האימון השבועית. |
| − | בנוסף חשוב לזכור כי קיימת שונות גבוהה בתגובה הגליקמית בעקבות מאמץ גופני באנשים הנוטלים אינסולין, ולכן למרות ההנחיות הרשומות לעיל יש להתאים את ההמלצות לכל מתאמן באופן פרטני כולל שינוי תרופתי על ידי הרופא במקרה הצורך. בהתאם לכך, קיימת חשיבות להתוויית תוכנית אימון מותאמת אישית על ידי איש מקצוע שעבר הכשרה מתאימה וניסיון בעבודה עם אוכלוסייה זו שסובלת מתחלואה נלווית (קומורבידיות) וסיבוכים בשכיחות | + | בנוסף חשוב לזכור כי קיימת שונות גבוהה בתגובה הגליקמית בעקבות מאמץ גופני באנשים הנוטלים אינסולין, ולכן למרות ההנחיות הרשומות לעיל יש להתאים את ההמלצות לכל מתאמן באופן פרטני כולל שינוי תרופתי על ידי הרופא במקרה הצורך. בהתאם לכך, קיימת חשיבות להתוויית תוכנית אימון מותאמת אישית על ידי איש מקצוע שעבר הכשרה מתאימה וניסיון בעבודה עם אוכלוסייה זו שסובלת מתחלואה נלווית (קומורבידיות) וסיבוכים בשכיחות גבוהה{{הערה|שם=הערה2|Sluik D, Buijsse B, Muckelbauer R, & al. Physical activity and mortality in individuals with diabetes mellitus: a prospective study and meta-analysis. Archives of internal medicine. 2012 Sep 24;172(17):1285-95.}}. אימוני HIIT ואימוני כוח, המשולבים במאמץ אירובי או מבוצעים בסמיכות זה לזה, עשויים למנוע [[היפוגליקמיה]] בזמן או לאחר האימון{{הערה|שם=הערה44|Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. עם זאת, אימונים אלו דורשים ניסיון קודם באימון וכושר גופני גבוה יחסית, לפיכך אינם מתאימים לכל מטופל ודורשים התאמה אישית ליכולת הגופנית ומצבו הרפואי (קליני). |
| − | פעילות גופנית, כאמור, איננה גורמת רק לירידה ברמות הסוכר בדם, ויש לתת על זה את הדעת בהתוויית תוכנית האימונים. פעילות גופנית מאומצת כגון הרמת משקולות או פעילות אירובית בעצימות גבוהה, כ-80 | + | פעילות גופנית, כאמור, איננה גורמת רק לירידה ברמות הסוכר בדם, ויש לתת על זה את הדעת בהתוויית תוכנית האימונים. פעילות גופנית מאומצת כגון הרמת משקולות או פעילות אירובית בעצימות גבוהה, כ-80 אחוזים מיכולת אירובית מרבית, גורמת לעלייה בהפרשת ההורמונים הקטקולאמינים, [[הורמון גדילה - Growth hormone|הורמון הגדילה]], [[קורטיזול - Cortisol|קורטיזול]] ו[[גלוקגון - Glucagon|גלוקגון]]. הורמונים אלו מביאים לייצור מוגבר של גלוקוז בכבד. בחולי סוכרת מסוג 1 ייצור והפרשת האינסולין אינם תקינים והם אינם יכולים לאזן את העלייה ברמות הסוכר באמצעות עלייה בהפרשת אינסולין ולכן אם אין מספיק אינסולין בדם, מצד אחד קיים ייצור מוגבר של סוכר המופרש לדם, מצד שני הסוכר אינו נקלט כנדרש על ידי התאים וההוצאה היא עלייה מוגברת ברמות הסוכר בדם ו[[היפרגליקמיה]]{{הערה|שם=הערה45|https://www.diabeteshealth.com/exercise-often-raises-blood-glucose-in-type-1-diabetes/}}. |
| − | מידע זה בנוגע לתגובת הסוכר בדם בהתאם לסוגי המאמץ השונים מאפשר לנסות להשיג שליטה על רמות הסוכר בדם גם באמצעות הפעילות הגופנית ולא רק באמצעי תזונה ואינסולין. לכן, בעיקר למטופלים המשתמשים באינסולין חשוב לדעת האם מאמץ מסוים מעלה או מוריד את רמת הסוכר | + | מידע זה בנוגע לתגובת הסוכר בדם בהתאם לסוגי המאמץ השונים מאפשר לנסות להשיג שליטה על רמות הסוכר בדם גם באמצעות הפעילות הגופנית ולא רק באמצעי [[תזונה - Nutrition|תזונה]] ואינסולין. לכן, בעיקר למטופלים המשתמשים באינסולין חשוב לדעת האם מאמץ מסוים מעלה או מוריד את רמת הסוכר בדם{{הערה|שם=הערה46|http://www.diabetesincontrol.com/insulin-pump-use-and-exercise-strategies/}}. |
| − | מתאמנים המשתמשים במשאבת אינסולין יכולים לתקן באופן מדויק יותר את רמות הסוכר בדם על ידי התאמה תזונתית ומינון אינסולין בהתאם לשינויים ברמות הסוכר המתרחשים בעקבות הפעילות הגופנית. ההמלצות לשימוש במשאבה בשילוב | + | מתאמנים המשתמשים במשאבת אינסולין יכולים לתקן באופן מדויק יותר את רמות הסוכר בדם על ידי התאמה תזונתית ומינון אינסולין בהתאם לשינויים ברמות הסוכר המתרחשים בעקבות הפעילות הגופנית. ההמלצות לשימוש במשאבה בשילוב פעילות גופנית כוללות הנחיות שונות לבטיחות בנוגע לבולוס בעקבות ארוחה, כלומר אם הפעילות עד שעתיים מהארוחה בזמן שבולוס האינסולין עדיין בשיא, יש להקטין את הבולוס ב-25–50 אחוזים, תלוי בפעילות שאותה רוצים לבצע. |
| − | בנוגע לאינסולין בזאלי, ניתן להפחית מינון לפני, בזמן ולאחר הפעילות על ידי קביעת תוכנית זמנית של הפרשת האינסולין הבזאלי, מה שמאפשר לא לאכול בצורה מופרזת ומונע ירידה ברמת הסוכר, בעיקר כאשר מדובר בפעילות ממושכת של שעתיים או יותר. אם ניתן לתכנן מראש, ההמלצה היא לנסות ולהוריד אינסולין בזאלי שעה שעתיים לפני הפעילות כדי להבטיח רמות אינסולין נמוכות כאשר מתחילים את הפעילות. לפעילות ממושכת ההפחתה יכולה להיות גם של 80 | + | בנוגע לאינסולין בזאלי, ניתן להפחית מינון לפני, בזמן ולאחר הפעילות על ידי קביעת תוכנית זמנית של הפרשת האינסולין הבזאלי, מה שמאפשר לא לאכול בצורה מופרזת ומונע ירידה ברמת הסוכר, בעיקר כאשר מדובר בפעילות ממושכת של שעתיים או יותר. אם ניתן לתכנן מראש, ההמלצה היא לנסות ולהוריד אינסולין בזאלי שעה שעתיים לפני הפעילות כדי להבטיח רמות אינסולין נמוכות כאשר מתחילים את הפעילות. לפעילות ממושכת ההפחתה יכולה להיות גם של 80 אחוזים. יש להיות מודעים לכך שגם לאחר סיום הפעילות הגופנית עלולה להתרחש ירידה ברמות הסוכר בדם, כאשר ה[[גליקוגן]] נאגר בשרירים. עם האמור לעיל, חשוב לזכור כי רמת ההפחתה תלויה בכל מתאמן ובהתאם לפעילות שביצע. נקודת ההתחלה יכולה להיות הפחתה של 25 אחוזים למשך 6 עד 8 שעות אם אכן חווים ירידה ברמות הסוכר. |
{| class="wikitable" | {| class="wikitable" | ||
! דגשים ליישום ולבטיחות בתוכניות אימון עבור חולי סוכרת וניהול סיבוכי המחלה במאמץ גופני | ! דגשים ליישום ולבטיחות בתוכניות אימון עבור חולי סוכרת וניהול סיבוכי המחלה במאמץ גופני | ||
|- | |- | ||
| − | | חולי הסוכרת יכולים ברובם להתאמן ולבצע פעילות גופנית בבטחה אולם קיימים סיכונים שונים שיש לקחת בחשבון בתהליך התוויית תוכנית אימונים מותאמת אישית. סיכונים אלו כוללים מצבים של | + | | חולי הסוכרת יכולים ברובם להתאמן ולבצע פעילות גופנית בבטחה אולם קיימים סיכונים שונים שיש לקחת בחשבון בתהליך התוויית תוכנית אימונים מותאמת אישית. סיכונים אלו כוללים מצבים של היפוגליקמיה, היפרגליקמיה, נוירופתיה היקפית, נוירופתיה אוטונומית, [[רטינופתיה]], [[מחלות כליה]] ומחלות קרדיווסקולריות{{הערה|שם=הערה40|Yardley je, kenny gp, perkins ba, riddell me, malcolm j, boulay p, khandwala f, sigal rj. Effects of performing resistance exercise before versus after aerobic exercise on glycemia in type 1 diabetes. Diabetes care. 2012 apr 1;35(4):669-75.}}{{הערה|שם=הערה41|Eckel rh, grundy sm,zimmet pz. The metabolic syndrome. The lancet. 2005 apr 16;365(9468):1415-28.}}{{הערה|שם=הערה42|Snowling nj, hopkins wg. Effects of different modes of exercise training on glucose control and risk factors for complications in type 2 diabetic patients: a meta-analysis. Diabetes care. 2006 nov 1;29(11):2518-27.}}. היפוגליקמיה עלולה להוות מחסום לביצוע פעילות גופנית ולמניעתה. חולה הסוכרת צריך ללמוד להכיר את תגובותיו האישיות ולהתאים את הארוחות והטיפול התרופתי לפעילות/אימון אותם הוא מבצע. מומלץ לבדוק את רמת הגלוקוז בדם לפני ומיד לאחר הפעילות, בעיקר בתחילת העיסוק בפעילות גופנית או בעקבות שינוי בתוכנית האימונים (עצימות, משך, תדירות){{הערה|שם=הערה43|Shahar j, hamdy o. Medication and exercise interactions: considering and managing hypoglycemia risk. Diabetes spectrum. 2015 feb 1;28(1):64-7.}}{{הערה|שם=הערה44|Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. כמו כן חשוב לשמור על ניהול סדר יום קבוע, תוך הכרת השינויים ברמת הסוכר לאורך היממה ובהתאמה לסוג המאמץ הגופני, משכו ועצימותו. יתרה מכך, גם לאחר המאמץ, ובטרם השינה ואף במהלכה. על פי נייר עמדה של האיגוד הקרדיולוג - החוג לשיקום, והאיגוד האמריקאי לסוכרת, אמצעי הזהירות שיש לנקוט בהתאם לרמות הגלוקוז בדם מרוכזים כאן: |
|- | |- | ||
| − | | | + | |אמצעי הזהירות שיש לנקוט בהתאם לפעילות והמצב הגליקמי לפניה: |
| − | אמצעי הזהירות שיש לנקוט בהתאם לפעילות והמצב | ||
|- | |- | ||
| − | |'''בפעילות אירובית קצרה (> | + | |'''בפעילות אירובית קצרה (> 1,500 מטרים) ו/או אימון התנגדות מתון ועד 30 דקות:''' |
| − | רמת | + | רמת גלוקוז בדם לפני מאמץ< 100 מיליגרם אחוז - תוספת של כ-15 נרם פחמימות.{{ש}}רמת גלוקוז בדם לפני מאמץ> 100 מיליגרם אחוז - לא חייבים להוסיף פחמימות. |
| − | רמת גלוקוז בדם לפני מאמץ> | ||
|- | |- | ||
| − | |'''בפעילות בעומס בינוני, הנמשכת מעל 30 דקות:''' | + | |'''בפעילות בעומס בינוני, הנמשכת מעל 30 דקות:''' |
| − | רמת גלוקוז בדם לפני מאמץ< | + | רמת גלוקוז בדם לפני מאמץ< 100 מיליגרם אחוז - תוספת של כ-30–45 גרם פחמימות בארוחה לפני המאמץ.{{ש}}רמת גלוקוז בדם לפני מאמץ: 180-100 מיליגרם אחוז - תוספת של כ-15 נרם פחמימות בארוחה לפני המאמץ.{{ש}}רמת גלוקוז בדם לפני מאמץ: 250-180 מיליגרם אחוז - לא צריך תוספת אלא אם כן הפעילות נמשכת מעל שעה. |
| − | רמת | ||
| − | רמת | ||
|- | |- | ||
| − | |'''בפעילות עצימה:''' ניתן להוסיף מיד לפני הפעילות: כ-15 גרם פחמימה עם ערך | + | |'''בפעילות עצימה:''' ניתן להוסיף מיד לפני הפעילות: כ-15 גרם פחמימה עם ערך גליקמי גבוה (כנון: פרוסת לחם לבן, דגני בוקר, בייגלה). לעיתים כדאי גם תוספת פחמימות בארוחה שלפני האימון, מחושב לפי כ-15 נרם פחמימות עבור כל 20 דקות פעילות מתוכננת.{{ש}} |
| − | בשל החשש לירידה ברמות הסוכר לאחר פעילות לא מומלץ לבצע את האימון היומי לפני השינה. אם הפעילות אכן מבוצעת כך יש לצרוך תוספת פחמימות. לחולים המטופלים באינסולין לא מומלץ להזריק בגפיים לפני פעילות כיוון שיש סיכון | + | בשל החשש לירידה ברמות הסוכר לאחר פעילות לא מומלץ לבצע את האימון היומי לפני השינה. אם הפעילות אכן מבוצעת כך יש לצרוך תוספת פחמימות. לחולים המטופלים באינסולין לא מומלץ להזריק בגפיים לפני פעילות כיוון שיש סיכון שספיגתו תואץ. |
|- | |- | ||
| − | |'''כאשר רמת | + | |'''כאשר רמת גלוקוז בדם בין 250–350 מיליגרם לדציליטר''', אין להתחיל בפעילות עצימה בנוכחות [[קטוזיס]] (Ketosis), הימצאות [[קטונים]] בדם או בשתן (אם ניתן לבדוק). רמות גלוקוז גבוהות ללא עדות לקטוזיס לא מחייבות דחייה של הפעילות, כל עוד המטופל מרגיש טוב. ניתן להתחיל בפעילות בעצימות קלה-בינונית. |
|- | |- | ||
| − | |'''כאשר רמות | + | |'''כאשר רמות גלוקוז מעל 350 מיליגרם לדציליטר''', פעילות בעצימות גבוהה עלולה להחמיר את ההיפרגליקמיה לכן יש לדחותה עד שרמות הגלוקוז בדם פחות מ-250 מיליגרם לדציליטר.{{ש}} |
| − | יש לשקול תוספת אינסולין לפני תחילת הפעילות בעצימות קלה-בינונית.{{ש}} | + | יש לשקול תוספת אינסולין לפני תחילת הפעילות בעצימות קלה-בינונית.{{ש}}יש להדריך את החולים להקפיד על הידרציה (Hydration) ולשים לב לתסמיני קטוזיס כגון [[עייפות]], חולשה, [[השתנת יתר]], [[יובש בפה]] ונשימה עם ריח מוזר. במקרים אלה יש לדחות את הפעילות עד להשגת איזון במצבו ברפואי{{הערה|שם=הערה27|}}{{הערה|שם=הערה43|Shahar j, hamdy o. Medication and exercise interactions: considering and managing hypoglycemia risk. Diabetes spectrum. 2015 feb 1;28(1):64-7.}}{{הערה|שם=הערה44|Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. |
| − | יש להדריך את החולים להקפיד על הידרציה (Hydration) ולשים לב לתסמיני קטוזיס כגון | ||
|} | |} | ||
==פעילות גופנית בסוכרת הריונית== | ==פעילות גופנית בסוכרת הריונית== | ||
| − | מעגל חיי האישה המתחיל | + | מעגל חיי האישה המתחיל ב[[לידה]] ועובר דרך גיל הינקות, הילדות, ההתבגרות - ההבשלה המינית, הבגרות - [[פוריות]] ו[[היריון]] ולידה, ומסתיימת בגיל המעבר והזקנה - כל אחת מנקודות הציון הללו מאופיינת בצרכים בריאותיים מיוחדים הקשורים לניהול אורך חיים בריא והמשפיעים על השלבים הבאים בתור במעגל חיי האישה. תקופה מיוחדת הדורשת התייחסות פרטנית היא תקופת ההיריון והלידה. זו נקודת ציון בעלת חשיבות עליונה היות שהיא מאפשרת זיהוי בעיות רפואיות שבהמשך תשפענה הן על הבריאות העתידית של האם עצמה והן על הבריאות העתידית של הצאצאים{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}}. |
| − | סוכרת הריונית (Gestational Diabetes Mellitus, GDM) היא הפרעה מטבולית האופיינית למהלך | + | [[סוכרת הריונית]] (Gestational Diabetes Mellitus ,GDM) היא הפרעה מטבולית האופיינית למהלך הריון. לסוכרת הריונית סיבוכים רבים לעובר ולאם כולל [[מאקרוזומיה]] של העובר, סיכון מוגבר להתפתחות סוכרת מסוג 2 (T2DM) ו[[מחלות לב וכלי דם]] בהמשך{{הערה|שם=הערה47|Doi, 5. A., Furuya-Kanamori, L., Toft, E., Musa, O. A., Mohamed, A. M., Clark, J., & Thalib, L. (2020). Physical activity in pregnancy prevents gestational diabetes: A meta-analysis. Diabetes Research and Clinical Practice, 168,108371.}}. [[משקל יתר]] ו[[סינדרום מטאבולי]] הם בין גורמי הסיכון המובילים להתפתחות GDM. פעילות גופנית (פ"ג) אירובית ואימון התנגדות משפרים את הרגישות לאינסולין, ומורידים את פרופיל [[סמני דלקת|סמני הדלקת]] של האם{{הערה|שם=הערה51|[[אמות מידה לשיקום לב מרחוק - חוזר משרד הבריאות]]}}. כמו כן, פ"ג מפחיתה את הסיכון ל[[לידה מוקדמת]] ו[[ניתוח קיסרי - Caesarean section|ניתוח קיסרי]], ובנוסף יש לה השפעה חיובית להפחתת הסיכון ל[[לחץ דם גבוה]] ועלייה גבוהה מהצפוי במשקל הגוף במהלך ההיריון{{הערה|שם=הערה47|Doi, 5. A., Furuya-Kanamori, L., Toft, E., Musa, O. A., Mohamed, A. M., Clark, J., & Thalib, L. (2020). Physical activity in pregnancy prevents gestational diabetes: A meta-analysis. Diabetes Research and Clinical Practice, 168,108371.}}{{הערה|שם=הערה48|Ebert, T., Stepan, H., Schrey, S., Kralisch, 5., Hindricks, J., Hopf, L.,... & Bliiher, M. (2014). Serum levels of irisin in gestational diabetes mellitus during pregnancy and after delivery. Cytokine, 65(2), 153-158.}}. |
==המלצות לפעילות גופנית במהלך סוכרת הריונית== | ==המלצות לפעילות גופנית במהלך סוכרת הריונית== | ||
| − | פעילות גופנית במהלך ההיריון נמצאה בטוחה על ידי הקולג' האמריקאי | + | פעילות גופנית במהלך ההיריון נמצאה בטוחה על ידי הקולג' האמריקאי לגניקולוגים ומיילדים (ACOG), הקולג' האמריקאי לרפואת ספורט (ACSM) וגופים נוספים. הקווים המנחים כוללים אימון אירובי בעצימות של עד 60 אחוזים מרזרבת הדופק, או 60-50 אחוזים אחת מצריכת החמצן המרבית. בטווחי דופק של 90-60 אחוזים מהדופק המרבי לנשים, שהיו מאומנות טרום ההיריון, ו-60–70 אחוזים מהדופק המרבי לכאלו שאינן מאומנות. לאימוני כוח 2–3 אימונים שאינם בימים עוקבים, 10-5 תרגילים לקבוצות שרירים גדולות ושרירי ליבה, 10-8 חזרות, 2-1 סטים. בנוסף, יש להקפיד על תרגילים עם אימפקט נמוך, ובתרגילי גמישות טווח תנועה יהיה בהתאם לנוחות ההרה. פעילות גופנית בעצימות זו בטוחה לאם ההרה. אולם גם עצימות מאמץ גבוהה יותר, 81 אחוזים מעתודת הדופק, לא הראתה סיבוכים באם או בעובר. מומלץ להימנע מתרגילים איזומטריים, למניעת יתר לחץ דם, ולהרים משקלים קלים במספר חזרות רב. בשל השונות הדינמית בדופק האם במהלך ההיריון מומלץ להסתמך על תחושת מאמץ סובייקטיבית ברמת המתבטאת בטווח הערכים 12–14 על פי סולם בורג לתחושה סובייקטיבית (Borg RPE Scale - RPE) מתוך טווח הערכים 6–20 בסולם זה{{הערה|שם=הערה48|Ebert, T., Stepan, H., Schrey, S., Kralisch, 5., Hindricks, J., Hopf, L.,... & Bliiher, M. (2014). Serum levels of irisin in gestational diabetes mellitus during pregnancy and after delivery. Cytokine, 65(2), 153-158.}}. |
| − | התוויות נגד ביצוע אימון גופני אירובי בנשים הרות כוללות את המצבים הבאים: נוכחות מחלת לב, מחלת ריאה חסימתית, היריון מרובה עוברים, דימום תדיר, היפרדות שלייה לאחר שבוע 26, רעלת היריון, לחץ דם גבוה או אנמיה. פעילות גופנית, הנחשבת לבטוחה בהיריון נטול סיבוכים, הינה: הליכה, שחיה, רכיבה על אופניים נייחים, משחקי מחבט, ריצה ואימון | + | התוויות נגד ביצוע אימון גופני אירובי בנשים הרות כוללות את המצבים הבאים: נוכחות [[מחלת לב]], [[מחלת ריאות חסימתית|מחלת ריאה חסימתית]], [[היריון מרובה עוברים]], דימום תדיר, [[היפרדות שלייה]] לאחר שבוע 26, [[רעלת היריון]], לחץ דם גבוה או [[אנמיה]]. פעילות גופנית, הנחשבת לבטוחה בהיריון נטול סיבוכים, הינה: הליכה, שחיה, רכיבה על אופניים נייחים, משחקי מחבט, ריצה ואימון התנגדות{{הערה|שם=הערה26|Hansen d, peeters s, zwaenepoel b, verleyen d, wittebrood c, timmerman n, schotte m. Exercise assessment and prescrip־ tion in patients with type 2 diabetes in the private and home care setting: clinical recommendations from axxon (Belgian physical therapy association). Physical therapy. 2013 may 1;93(5):597-610.}},{{הערה|שם=הערה47|Doi, 5. A., Furuya-Kanamori, L., Toft, E., Musa, O. A., Mohamed, A. M., Clark, J., & Thalib, L. (2020). Physical activity in pregnancy prevents gestational diabetes: A meta-analysis. Diabetes Research and Clinical Practice, 168,108371.}}{{הערה|שם=הערה48|Ebert, T., Stepan, H., Schrey, S., Kralisch, 5., Hindricks, J., Hopf, L.,... & Bliiher, M. (2014). Serum levels of irisin in gestational diabetes mellitus during pregnancy and after delivery. Cytokine, 65(2), 153-158.}}. |
==גורמי הסיכון לסיבוכי סוכרת והנחיות ליישום בפעילות גופנית== | ==גורמי הסיכון לסיבוכי סוכרת והנחיות ליישום בפעילות גופנית== | ||
| − | למחלת הסוכרת סיבוכים אפשריים שונים הדורשים התייחסות והתאמה אישית של אנשי המקצוע לרבות במקרים של התוויות לפעילות ולאימון גופניים. בטבלה 2 מתוארים הסיבוכים המרכזים וכיצד יש להתאים את הפעילות הגופנית במצבים | + | למחלת הסוכרת סיבוכים אפשריים שונים הדורשים התייחסות והתאמה אישית של אנשי המקצוע לרבות במקרים של התוויות לפעילות ולאימון גופניים. בטבלה 2 מתוארים הסיבוכים המרכזים וכיצד יש להתאים את הפעילות הגופנית במצבים אלו{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}},{{הערה|שם=הערה26|Hansen d, peeters s, zwaenepoel b, verleyen d, wittebrood c, timmerman n, schotte m. Exercise assessment and prescrip־ tion in patients with type 2 diabetes in the private and home care setting: clinical recommendations from axxon (Belgian physical therapy association). Physical therapy. 2013 may 1;93(5):597-610.}}. |
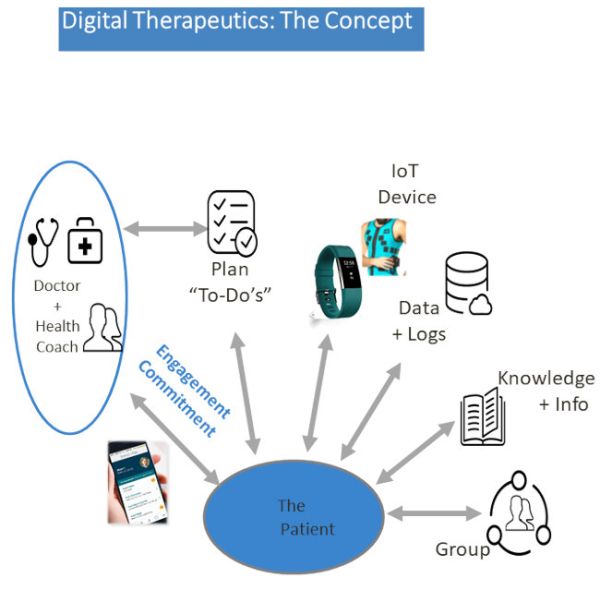
==חדשנות וטכנולוגיות דיגיטליות מתקדמות, לניטור אורחות חיים ופעילות גופנית== | ==חדשנות וטכנולוגיות דיגיטליות מתקדמות, לניטור אורחות חיים ופעילות גופנית== | ||
| שורה 217: | שורה 214: | ||
#טכנולוגיה לרפואה דיגיטלית, בקרה ומעקב בזמן ובסביבה הטבעית של המטופל | #טכנולוגיה לרפואה דיגיטלית, בקרה ומעקב בזמן ובסביבה הטבעית של המטופל | ||
| − | הקמת פלטפורמה לאומית לרפואה מותאמת אישית בהתבססות על הידע המדעי הנרחב העוסק בפיזיולוגיה של המאמץ בשילוב פלטפורמה דיגיטלית לניטור מדדים פיזיולוגיים מרחוק, תעניק תשתית לרפואה מותאמת אישית לשינוי הרגלי חיים. מיפוי גורמי הסיכון לסוכרת ולמחלות מטבוליות באוכלוסייה, שימוש בישומי למידת ממכונה (Machine Learning), בינה מלאכותית Big Data | + | הקמת פלטפורמה לאומית לרפואה מותאמת אישית בהתבססות על הידע המדעי הנרחב העוסק בפיזיולוגיה של המאמץ בשילוב פלטפורמה דיגיטלית לניטור מדדים פיזיולוגיים מרחוק, תעניק תשתית לרפואה מותאמת אישית לשינוי הרגלי חיים. מיפוי גורמי הסיכון לסוכרת ולמחלות מטבוליות באוכלוסייה, שימוש בישומי למידת ממכונה (Machine Learning), בינה מלאכותית (AI) ו-Big Data יאפשרו להטמיע פעילות גופנית באופן מותאם בתוכניות טיפול של חולה הסוכרת בסביבה הטבעית שלו, תוך ניטור ומעקב דיגיטלי לטיפול בגורמי הסיכון, סוכר, לחץ דם, השמנת יתר, שינוי אורח חיים בריא ותרגול הכושר הגופני אשר יעשה בבית המטופל. |
| − | פלטפורמות להדרכה ואימון דיגיטלי, נמצאות בשימוש במיוחד בתוכניות בריאות לשיקום לב ומאפשרות לצוות המקצועי לנטר מדדי אימון באופן פאסיבי ואקטיבי, מדיווח של המטופל ומחיישני דופק ותנועה, לווסת את עצימות ונפח הפעילות בהתאם לנתונים המתקבלים ומתעדכנים באופן יומיומי כאשר הוא מבצע את הפעילות בביתו, מקום העבודה שלו, חדר כושר או בכל מקום שבו נוח לו להתאמן. הפיזיולוג וצוות השיקום מנתח את הנתונים, מעביר משוב על איכותו, מקבל התרעות על שינויים וחריגות מטווח התקין של המדדים הפיזיולוגיים וממשב את המטופל בהתאם. המערכות נמצאו יעילות ובטוחות לשימוש וקבלו את אישור משרד הבריאות לשימוש בקרב חולי לב (מראה מקום חוזר מנכ"ל | + | פלטפורמות להדרכה ואימון דיגיטלי, נמצאות בשימוש במיוחד בתוכניות בריאות לשיקום לב ומאפשרות לצוות המקצועי לנטר מדדי אימון באופן פאסיבי ואקטיבי, מדיווח של המטופל ומחיישני דופק ותנועה, לווסת את עצימות ונפח הפעילות בהתאם לנתונים המתקבלים ומתעדכנים באופן יומיומי כאשר הוא מבצע את הפעילות בביתו, מקום העבודה שלו, חדר כושר או בכל מקום שבו נוח לו להתאמן. הפיזיולוג וצוות השיקום מנתח את הנתונים, מעביר משוב על איכותו, מקבל התרעות על שינויים וחריגות מטווח התקין של המדדים הפיזיולוגיים וממשב את המטופל בהתאם. המערכות נמצאו יעילות ובטוחות לשימוש וקבלו את אישור משרד הבריאות לשימוש בקרב חולי לב (מראה מקום חוזר מנכ"ל משרד הבריאות שיקום מרחוק){{הערה|שם=הערה49|Dor-Haim, H" Katzburg, S., & Leibowitz, D. (2019). A novel digital platform for a monitored home-based cardiac rehabilitation program. J Vis Exp, 146, e59019.}}{{הערה|שם=הערה50|Katzburg, S., Dor-Haim, H., Weiss, A.T., & Leibowitz, D. (2019). Detection of unexpected ischaemia due to left main disease during tele-rehabilitation using 12-lead electrocardiogram monitoring: a case report. European Heart Journal-Case Reports, 3(2), ytz073.}}{{הערה|שם=הערה51}}. |
| + | *בנוסף לפעילויות אחרות מומלץ לבצע גם תרגילי גמישות לשיפור טווחי תנועה | ||
| + | *מומלץ לשלב את המתיחות להגדלת טווחי התנועה בזמן החימום או לאחר הפעילות | ||
| + | *חשוב לחזק את השרירים הסובבים את המפרק הפגוע | ||
| + | *יש להימנע מפעילות שמגבירה לחץ פלנטרי במקרים של שינויים בכף רגל סוכרתית | ||
{| class="wikitable" | {| class="wikitable" | ||
| − | |+ '''טבלה 2. המלצות | + | |+'''טבלה 2. המלצות ודגשים לפעילות גופנית בסיבוכים בריאותיים שונים (מתוך ה-A position statement of the American Diabetes Association)'''{{הערה|שם=הערה5|Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.}} |
|- | |- | ||
! רקע בריאותי!!מצבים שיש לקחת בחשבון בביצוע פ"ג!!המלצות ודגשים עיקריים לפ"ג | ! רקע בריאותי!!מצבים שיש לקחת בחשבון בביצוע פ"ג!!המלצות ודגשים עיקריים לפ"ג | ||
| − | |||
|- | |- | ||
| − | | מחלות קרדיווסקולריות: מחלת עורקים כלילית | + | | מחלות קרדיווסקולריות: [[מחלת לב כלילית|מחלת עורקים כלילית]] |
| | | | ||
* פרפוזיית העורקים הכליליים עשויה להתגבר במאמצים אירוביים ומאמצי התנגדות עצימים | * פרפוזיית העורקים הכליליים עשויה להתגבר במאמצים אירוביים ומאמצי התנגדות עצימים | ||
| − | |* אין מגבלה בביצוע מאמצים שונים | + | | |
| − | * מומלץ להתאמן במכוני שיקום לב, בפעילות מובנית תחת השגחה, לפחות בתחילה | + | *אין מגבלה בביצוע מאמצים שונים |
| + | *מומלץ להתאמן במכוני שיקום לב, בפעילות מובנית תחת השגחה, לפחות בתחילה | ||
|- | |- | ||
|אנגינה במאמץ | |אנגינה במאמץ | ||
| | | | ||
| − | * כאבים בחזה המתחילים בזמן מאמץ גופני אולם אצל חולי סוכרת עלולה להיות איסכמיה שקטה | + | * [[כאבים בחזה]] המתחילים בזמן מאמץ גופני אולם אצל חולי סוכרת עלולה להיות איסכמיה שקטה |
| − | |* אין מגבלה מביצוע פעילויות גופניות אולם יש להקפיד על דופק שווה או נמוך ב- | + | | |
| + | * אין מגבלה מביצוע פעילויות גופניות אולם יש להקפיד על דופק שווה או נמוך ב-10 פעימות/דקה מדופק תחילת האנגינה | ||
|- | |- | ||
| − | |אוטם שריר הלב | + | |[[אוטם שריר הלב]] |
| − | |* יש לעצור מיד את הפעילות כאשר חשים בתסמיני אוטם לב כגון כאבי חזה, קוצר נשימה ואחרים ולמצוא עזרה רפואית | + | | |
| − | |* יש לחזור לפעילות | + | * יש לעצור מיד את הפעילות כאשר חשים בתסמיני אוטם לב כגון כאבי חזה, [[קוצר נשימה]] ואחרים ולמצוא עזרה רפואית |
| − | * יש להתחיל בעצימות נמוכה ובהדרגה להעלות לעצימות בינונית | + | | |
| + | *יש לחזור לפעילות גופנית במכון שיקום לב | ||
| + | *יש להתחיל בעצימות נמוכה ובהדרגה להעלות לעצימות בינונית | ||
| + | *ניתן לבצע גם פעילות אירובית וגם בהתנגדות | ||
|- | |- | ||
| − | |אי ספיקת לב | + | |[[אי ספיקת לב]] |
| | | | ||
| − | * הסיבה העיקרית היא אוטם שריר הלב * בהתאם לחומרה להימנע מפעילות המעלה מידי את קצב הלב | + | * הסיבה העיקרית היא אוטם שריר הלב |
| + | | | ||
| + | * בהתאם לחומרה להימנע מפעילות המעלה מידי את קצב הלב | ||
* פעילות מומלצת בעצימות קלה-בינונית | * פעילות מומלצת בעצימות קלה-בינונית | ||
|- | |- | ||
| − | |יתר לחץ דם (יל | + | |יתר לחץ דם (יל"ד) |
| | | | ||
| − | * נם פעילות אירובית וגם פעילות כוח עשויות להוריד את לחץ הדם ויש לעודדן | + | *נם פעילות אירובית וגם פעילות כוח עשויות להוריד את לחץ הדם ויש לעודדן |
| − | * תרופות מסוימות ליל"ד עלולות לגרום ללחץ דם נמוך מידי בעקבות המאמץ הגופני | + | *תרופות מסוימות ליל"ד עלולות לגרום ללחץ דם נמוך מידי בעקבות המאמץ הגופני |
| | | | ||
| − | * יש להקפיד על הידרציה מספיקה בזמן המאמץ | + | *יש להקפיד על הידרציה מספיקה בזמן המאמץ |
| − | * יש להימנע מתמרון ולסלבה בזמן פעילות התננדות | + | *יש להימנע מתמרון ולסלבה בזמן פעילות התננדות |
|- | |- | ||
| − | |שבץ מוחי | + | |[[שבץ מוחי]] |
| | | | ||
* סוכרת מעלה את הסיכון לאירוע מוחי איסכמי | * סוכרת מעלה את הסיכון לאירוע מוחי איסכמי | ||
* יש לעצור את הפעילות מיד עם תסמיני שבץ | * יש לעצור את הפעילות מיד עם תסמיני שבץ | ||
| | | | ||
| − | * יש לחזור לפעילות | + | *יש לחזור לפעילות גופנית במכון שיקום לב |
| − | * יש להתחיל בעצימות נמוכה ובהדרגה להעלות לעצימות בינונית | + | *יש להתחיל בעצימות נמוכה ובהדרגה להעלות לעצימות בינונית |
| − | * ניתן לבצע | + | *ניתן לבצע גם פעילות אירובית ונם פעילות התנגדות |
|- | |- | ||
|מחלת עורקים היקפית | |מחלת עורקים היקפית | ||
| שורה 269: | שורה 276: | ||
* פעילות התנגדות של פלג נוף תחתון משפרת יכולת תפקודית | * פעילות התנגדות של פלג נוף תחתון משפרת יכולת תפקודית | ||
| | | | ||
| − | * הליכה בעצימות קלה- | + | * הליכה בעצימות קלה-בינונית אופני ידיים, אופני רגלים |
* אין מגבלה בביצוע פעילות אחרות | * אין מגבלה בביצוע פעילות אחרות | ||
|- | |- | ||
| − | |מחלות נוירולוגיות: נוירופתיה היקפית | + | |'''מחלות נוירולוגיות:'''{{ש}}נוירופתיה היקפית |
| + | | | ||
| + | * פעילות נופנית סדירה עשויה למנוע או לדחות את התקדמות המחלה בחולי סוכרת מסוג 1 ו-2 | ||
| + | | | ||
| + | *יש להקפיד על טיפול מתאים לכף הרגל כדי למנוע כיבים ואף את הסיכון לקטיעה | ||
| + | *יש להקפיד לשמור על כף רגל יבשה וגרביים מתאימות | ||
| + | *ייתכן ויש לכלול יותר פעילות שאינה נושאת משקל גוף בעיקר עם שינוי תבנית הליכה | ||
| + | |- | ||
| + | |דפורמציה מכף הרגל | ||
| + | | | ||
| + | * להקפיד על נעליים מתאימות ולהעדיף פעילויות המורידות את הסיכון ליבלות לחץ וכיבים | ||
| + | | | ||
| + | * יש לשים יותר דגש על פעילויות שאינן נושאות משקל. יש לבדוק את כפות הרגליים על בסיס יומי | ||
| + | |- | ||
| + | |כיבים בכפות הרגלים/ קטיעה | ||
| | | | ||
| − | * | + | * הליכה בעצימות בינונית אינה מגבירה את הסיכון לכיבים או מחמירה את הסיכון לכיבים חוזרים |
| | | | ||
| − | * יש | + | *יש להימנע מפעילות נושאת משקל במצב של כיב שאינו מתרפא |
| − | * יש | + | *יש לבדוק את כפות הרגליים על בסיס יומי |
| − | * | + | *יש לטפל באזורי הקטיעה על בסיס יומי להימנע מריצה |
|- | |- | ||
| − | | | + | |נוירופתיה אוטונומית |
| − | + | | | |
| − | + | *עלולה לגרום לירידה בלחץ הדם עם שינויי תנוחה, פגיעה כרונוטופית, שינויים בתרומורגולציה, ודהידרציה בזמן מאמץ | |
| − | + | *ייתכן שיהיה קשה יותר לטפל בהיפוגליקמיה כתוצאה ממאמץ בחולים עם גסטרופרזיס | |
| − | + | | | |
| − | * ייתכן שיהיה קשה יותר לטפל | + | *יש להימנע מפעילות עם שינויי תנוחה מהירים או כיווני תנועה כדי למנוע התעלפות או נפילות |
| − | * בנוירופתיה אוטונומית לבבית, כדאי לקבל אישור מרופא ובמידת הצורך לבצע בדיקת מאמץ | + | *בנוירופתיה אוטונומית לבבית, כדאי לקבל אישור מרופא ובמידת הצורך לבצע בדיקת מאמץ |
| − | * יש להשתמש במדדי רזרבת הדופק ו-RPE לוויסות עצימות האימון | + | *יש להשתמש במדדי רזרבת הדופק ו-RPE לוויסות עצימות האימון |
| − | * יש להימנע מפעילות בסביבה חמה ולהקפיד על הידרציה מספקת | + | *יש להימנע מפעילות בסביבה חמה ולהקפיד על הידרציה מספקת |
| − | מחלות עיניים: | + | |- |
| − | רטינופתיה לא שנשונית קלה -בינונית * סיכון קל או בכלל לא לנזק בעיניים כתוצאה מפעילות גופנית * במצב קל-אין מגבלה מביצוע כל פעילות יש להקפיד על בדיקות עיניים שנתיות | + | |'''מחלות עיניים:'''{{ש}}רטינופתיה לא שנשונית קלה-בינונית |
| − | * במצב בינוני- להימנע מפעילויות שמעלות באופן ניכר את לחץ הדם כמו הרמת משקולות כבדות | + | | |
| + | * סיכון קל או בכלל לא לנזק בעיניים כתוצאה מפעילות גופנית | ||
| + | | | ||
| + | *במצב קל - אין מגבלה מביצוע כל פעילות יש להקפיד על בדיקות עיניים שנתיות | ||
| + | *במצב בינוני - להימנע מפעילויות שמעלות באופן ניכר את לחץ הדם כמו הרמת משקולות כבדות | ||
| + | |- | ||
| + | |רטינופתיה לא שגשוגית חמורה ורטינופתיה שנשונית לא יציבה | ||
| + | | | ||
| + | * קיימת סכנה ל[[שטף דם בזגוגית]] ו[[היפרדות רשתית]] | ||
| + | | | ||
| + | *יש להימנע מפעילות שמעלה באופן ניכר את לחץ הדם ופעילות עצימה מכל סוג כגון ריצה, קפיצה, פעילויות עם ראש למטה ועצירת נשימה | ||
| + | *במקרה של שטף דם אין לבצע כל פעילות | ||
| + | |- | ||
| + | |[[ירוד - Cataract|קטרקט]] | ||
| + | | | ||
| + | *אין סכנה לביצוע פעילות נופנית מלבד הקפדה על בטיחות עם הירידה בחדות הראיה | ||
| + | | | ||
| + | *יש להימנע מפעילויות הכרוכות בסכנה בשל המעלה הראייתית, למשל אופני שטח | ||
| + | *ייתכן ותידרש השגחה בחלק מהפעילויות | ||
| + | |- | ||
| + | |מחלות כליה:{{ש}}[[מיקרואלבומינוריה]] | ||
| + | | | ||
| + | *פעילות גופנית אינה מאיצה את ההחמרה במחלות כליה למרות העלייה ברמת החלבון בשתן לאחריה | ||
| + | *השתתפות בפעילויות בעצימות בינוניות-עצימות עשויות אף למתן את תחילת או החמרת נפרופתיה | ||
| + | | | ||
| + | *אין מגבלה לכל סוגי האימון | ||
| + | *כדאי להימנע מפעילות עצימה לפני בדיקת חלבונים בשתן כדי להימנע מקריאת תשובה חיובית כוזבת | ||
| + | |- | ||
| + | |[[נפרופתיה]] גלויה | ||
| + | | | ||
| + | *נם פעילות אירונית וגם פעילות התנגדות משפרות יכולת תפקודית ואיכות חיים בחולי כליה | ||
| + | *יש לעודד את החולים להיות פעילים | ||
| + | | | ||
| + | *אין מגבלה לכל סוגי האימון | ||
| + | *במקרה של ירידה בסבולת אירובית וכוח השריר יש להתחיל באימונים בעצימות ונפח נמוכים | ||
| + | |- | ||
| + | |מחלת כליה סופנית | ||
| + | | | ||
| + | *ביצוע פעילות גופנית תחת השגחה בעצימות מתונה עד בינונית בזמן ה[[דיאליזה]], עשוי לשפר תפקוד ומצב בריאותי לרבות לחץ דם, סוכרת והשלכות טיפולי הדיאליזה | ||
| + | | | ||
| + | *במקרה של ירידה בסבולת אירובית וכוח השריר יש להתחיל באימונים בעצימות ונפח נמוכים | ||
| + | *מעקב צמוד אחר לחץ דם תון נדי האימון | ||
| + | *מעקב אחר איזון [[אלקטרוליטים]] ואיכות דיאליזה לאורך תקופת האימונים | ||
| + | |- | ||
| + | |מגבלות אורתופדיות:{{ש}}שינויים מבניים במפרקים | ||
| + | | | ||
| + | *לחולי סוכרת סיכון מוגבר לשינויים מבניים במפרקים אשר עלולים להגביל את תנועתם, למשל ה[[תסמונת קרפלית|תסמונת הקרפלית]], מגבלות כתפיים | ||
| + | |- | ||
| + | |[[ארטריטיס]] | ||
| + | | | ||
| + | *שכיחות גבוהה בגפיים תחתונות בעיקר באנשים מבוגרים ובעלי משקל עודף | ||
| + | *פעילות גופנית היא אפשרית ויש לעודדה | ||
| + | *פעילות בעצימות בינונית עשויה לשפר תסמינים ולהקל על הכאבים | ||
| + | | | ||
| + | *אין מנבלה ברוב הפעילויות המבוצעות בעצימות קלה-בינונית אולם יש לשקול יותר פעילויות שאינן נושאות משקל או בעלות אימפקט נמוך כדי להימנע מעומס על המפרקים | ||
| + | *כדאי לבצע פעילויות להגדלת טווחי תנועה ופעילות התנגדות קלה לחיזוק השרירים הסובבים את המפרקים הפגועים | ||
| + | *להימנע מפעילויות עם סינון גבוה לפגיעה במפרקים כמו ספורט מגע, ופעילויות הכוללות שינויי כיוון חדים | ||
| + | |} | ||
| + | |||
| + | אחד העזרים הטכנולוגיים שיכולים לסייע בניטור בהתאמה אישית של הפעילות הגופנית ביחס לרמות הסוכר בדם הם חיישני סוכר רציפים, המאפשרים קריאה רציפה של רמות הסוכר בשכבת השומן התת-עורית, באמצעות, חיישן, מד סוכר רציף, CGM{{כ}} (Continuous Glucose Monitoring). המכשיר מחובר לגוף בנקודה אחת (לרוב בזרוע, בבטן או ברגל) ומדווח כל דקה עד 5 - בהתאם למכשיר - על רמת הסוכר במטרה להתריע מפני נפילות סוכר ולאפשר לחולה להתאים את התזונה והזרקת האינסולין לרמות הסוכר בגוף{{הערה|שם=הערה52|Moser O, Riddell MC, Eckstein ML, Adolfsson P, Rabasa-Lhoret R, van den Boom L, Gillard P, Norgaard K, Oliver NS, Zaharieva DP, Battelino T. Glucose management for exercise using continuous glucose monitoring (CGM) and intermittently scanned CGM (isCGM) systems in type 1 diabetes: position statement of the European Association for the Study of Diabetes (EASD) and of the International Society for Pediatric and Adolescent Diabetes (ISPAD) endorsed by JDRF and supported by the American Diabetes Association (ADA). Diabetologia. 2020 Dec;63(12):250120־.}}. | ||
| + | |||
| + | מכיוון שידוע כי מטופלים רבים הסובלים מסוכרת תלוית אינסולין נמנעים מלבצע פ"ג בשל החשש מירידה מסוכנת ברמות הסוכר בדם, המשאבות עם פונקציית CGM (ניטור סוכר רציף), מאפשרות לעקוב באופן רציף אחר רמות הסוכר בדם ובכך מסייעות בביצוע פ"ג בצורה בטוחה יותר ללא חשש. פורסמה הצהרת עמדה חדשה עם המלצות כיצד להיעזר בחיישני הגלוקוז, CGM ו-is CGM. לפני, בזמן ולאחר ביצוע פ"ג. המלצות אלו יכולות לשמש כמדריך התחלתי כיצד לבצע את ההתאמות הנדרשות כאשר מעבר למדריך הבסיסי יש לעשות התאמות אישיות לכל מטופל{{הערה|שם=הערה52|Moser O, Riddell MC, Eckstein ML, Adolfsson P, Rabasa-Lhoret R, van den Boom L, Gillard P, Norgaard K, Oliver NS, Zaharieva DP, Battelino T. Glucose management for exercise using continuous glucose monitoring (CGM) and intermittently scanned CGM (isCGM) systems in type 1 diabetes: position statement of the European Association for the Study of Diabetes (EASD) and of the International Society for Pediatric and Adolescent Diabetes (ISPAD) endorsed by JDRF and supported by the American Diabetes Association (ADA). Diabetologia. 2020 Dec;63(12):250120־.}}{{הערה|שם=הערה53|Jaklevic, Mary Chris. New Guidance for Type 1 Diabetes Continuous Glucose Monitoring Use During Exercise. JAMA, 2021, 325.3:211-212.}}{{הערה|שם=הערה54|Mendes R, Sousa N, Reis VM, Themudo-Barata JL. Implementing low-cost, community-based exercise programs for middle-aged and older patients with type 2 diabetes: what are the benefits for glycemic control and cardiovascular risk? Inter- national journal of environmental research and public health. 2017 Sep;14(9):1057.}}. | ||
| − | + | ==התרומה של תוכניות התערבות ברחבי העולם לפעילות גופנית לחולי סוכרת == | |
| − | + | חשיבותה של הפעילות הגופנית לטיפול בסוכרת וסיבוכיה, ידועה לקהילה הרפואית ומבוססת מדעית מזה שנים. לדוגמה, במחקרים גדולים ממדינות אחרות, כגון, סין Da Qing impaired Glucose Tolerance Diabetes{{הערה|שם=הערה13|X R Pan, G W Li, Y H Hu, & al. Effects of Diet and Exercise in Preventing NIDDM in People with Impaired Glucose Tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care, 1997 Apr;20(4):537-44.}}, פינלנד, ה-Finnish Diabetes Prevention Study (DPS){{הערה|שם=הערה14|Jaana Lindstrom, Anne Louheranta, Marjo Mannelin, The Finnish Diabetes Prevention Study (DPS): Lifestyle Intervention and 3-year Results on Diet and Physical Activity. Diabetes Care, 2003 Dec;26(12):3230-6.}}, וארצות הברית, ה-(Diabetes Prevention Program (DPP{{הערה|שם=הערה15|William C Knowler, Elizabeth Barrett-Connor, Sarah E Fowler & al. Reduction in the Incidence of Type 2 Diabetes with Life- style Intervention or Metformin. N Engl J Med, 2002 Feb 7;346(6):393-403.}}, שינויים באורח חיים שכללו פעילות גופנית בעצימות בינונית, תרמו באופן ניכר למניעת התפתחות סוכרת מסוג 2{{הערה|שם=הערה14|Jaana Lindstrom, Anne Louheranta, Marjo Mannelin, The Finnish Diabetes Prevention Study (DPS): Lifestyle Intervention and 3-year Results on Diet and Physical Activity. Diabetes Care, 2003 Dec;26(12):3230-6.}}. השינוי באורח החיים במקרים מסוימים, היה יעיל יותר מטיפול תרופתי ([[מטפורמין]]){{הערה|שם=הערה15|William C Knowler, Elizabeth Barrett-Connor, Sarah E Fowler & al. Reduction in the Incidence of Type 2 Diabetes with Life- style Intervention or Metformin. N Engl J Med, 2002 Feb 7;346(6):393-403.}} והפעילות הגופנית אף נמצאה יעילה יותר מהתערבות תזונתית{{הערה|שם=הערה13|X R Pan, G W Li, Y H Hu, & al. Effects of Diet and Exercise in Preventing NIDDM in People with Impaired Glucose Tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care, 1997 Apr;20(4):537-44.}}. ברחבי העולם השתמשו עד היום במודלים שונים הכוללים מענה מקצועי רב-תחומי, ניהול ומעקב כגון, תוכנית ה-DPP בארצות הברית{{הערה|שם=הערה15|William C Knowler, Elizabeth Barrett-Connor, Sarah E Fowler & al. Reduction in the Incidence of Type 2 Diabetes with Life- style Intervention or Metformin. N Engl J Med, 2002 Feb 7;346(6):393-403.}}, המאפשרת טיפול ומעקב בקבוצות קטנות בהנחיית מאמנים בעלי הסמכה במקצועות הבריאות, הפיזיולוגיה של המאמץ, התזונה הקלינית, פסיכולוגיה התנהגותית או חינוך לבריאות. מודל נוסף שנבחן בפינלנד, DPS{{הערה|שם=הערה14|Jaana Lindstrom, Anne Louheranta, Marjo Mannelin, The Finnish Diabetes Prevention Study (DPS): Lifestyle Intervention and 3-year Results on Diet and Physical Activity. Diabetes Care, 2003 Dec;26(12):3230-6.}}, כלל פגישות ייעוץ והנחיות לתזונה ופעילות גופנית תחת בקרה של הרופא המטפל. הנבדקים הונחו להעלות את רמת הפעילות הגופנית הכללית שלהם, בשילוב של מפגשים יזומים שכללו אימוני התנגדות מחזוריים מובנים עם תוכנית מותאמת אישית. במחקר הסיני{{הערה|שם=הערה13|X R Pan, G W Li, Y H Hu, & al. Effects of Diet and Exercise in Preventing NIDDM in People with Impaired Glucose Tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care, 1997 Apr;20(4):537-44.}}, עודדו הרופאים והצוות הסיעודי במרפאות להעלות את רמת הפעילות הגופנית של משתתפי התוכנית לפחות שעה ביום או שעתיים עבור חולים מעל גיל 50 ללא מחלות רקע. | |
| − | + | [[קובץ:Digital-program-concept.jpg|מרכז|600 פיקסלים]] | |
| − | + | ||
| − | + | תוכניות פעילות גופנית במסגרת הקהילה לקבוצות הומוגניות מבחינת מאפיינים כמו גיל ומחלות כרוניות הן התערבויות מומלצות על ידי ארגון הבריאות העולמי לקידום פעילות גופנית. בנוסף להשפעה הבריאותית נמצא שתוכניות אלו הן ישימות ובעלות הענות ארוכת טווח יותר מאשר פעילות במסגרת אישית. עם זאת פעמים רבות תוכניות אלו אינן מצליחות ביישום ההנחיות המקובלות לפעילות גופנית ו/או בנוסף, לעיתים עלותן אינה זולה. | |
| − | + | ||
| − | + | {| class="wikitable" | |
| − | + | |+'''המלצות לשימוש במכשיר לניטור סוכר (CGM/isCGM) ופעילות או אימון גופני'''{{הערה|שם=הערה6|Ryden L, Grant PJ, Anker SD, & al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). European heart journal. 2013 Oct 14;34(39):3035-87.}} | |
| − | * | + | |- |
| − | * | + | ! לפני הפעילות |
| − | * | + | |- |
| − | + | | | |
| − | + | *חשוב לדעת את סוג, עצימות ומשך הפעילות המתוכננת | |
| − | + | *יש לדעת את כמות האינסולין | |
| − | + | *לכוון את טווח חיישן הגלוקוז בהתאם לפעילות המבוצעת והסכנה להיפוגליקמיה | |
| − | * | + | |- |
| − | + | !בזמן הפעילות | |
| − | * במקרה של | + | |- |
| − | * במקרה של | + | | |
| − | * | + | *טווח חיישן הנלוקוז צריך להיות 126 מיליגרם לדציליטר עד 180 מיליגרם לדציליטר ואפילו מעט גבוה מזה למתאמנים הנמצאים בסיכון גבוה להיפוגליקמיה |
| − | + | *במקרה של הסף הגליקמי (126 מיליגרם לדציליטר) מלווה בחץ מגמה אופקי, לצרוך 15-10 נרם של פחמימות, אם כיוון חץ המגמה הוא מעט כלפי מטה יש לצרוך מיידית 15–25 נרם של פחמימות ו-20–35 גרם אם כיוון חץ המגמה הוא כלפי מטה | |
| − | + | *במקרה שחיישן הגלוקוז מציין רמות גבוהות של גלוקוז, מעל 270 מיליגרם לדציליטר, ייתכן ויש לבצע תיקון של כ-50 אחוזים מעל האינסולין האינדיבידואלי הרגיל | |
| − | + | *יש להשהות את הפעילות הגופנית אם רמות הסוכר פחות מ-70 מיליגרם לדציליטר ואם מתחת ל-54 מיליגרם לדציליטר, אין לחדש את הפעילות | |
| − | + | |- | |
| − | + | !לאחר הפעילות | |
| − | * | + | |- |
| − | * | + | | |
| − | + | *במהלך 90 הדקות שלאחר הפעילות, ייתכן וכדאי לכוון את חיישן הגלוקוז ל-80 עד 180 מיליגרם לדציליטר, ויש לשקול תוספת של 10–15 גרם פחמימה ברמות נמוכות יותר של גלוקוז, בהתאם לחץ המגמה | |
| + | *במקרה שנדרש תיקון אינסולין בשל רמות גבוהות של גלוקוז, ייתכן ויש להוריד את גורם התיקון הרגיל עד 50 אחוזים. אזעקת המכשיר צריכה להיות מכוונת ל-80 מיליגרם לדציליטר ובמקרים של מכשירים שונים יש לבצע לפחות סריקה אחת במהלך הלילה | ||
|} | |} | ||
| − | + | על רקע זה בוצע מחקר הבודק את היעילות של תוכנית פעילות גופנית, המבוצעת במסגרת הקהילה, למשך 9 חודשים על איזון גליקמי וגורמי סיכון קרדיווסקולריים ב-124 חולי סוכרת מסוג 2 סך הכל, גיל ממוצע 7.20 ± 63.25. 85 חולים היוו קבוצת ביקורת המקבלים טיפול רגיל ו-39 משתתפים היוו את קבוצת המחקר אשר התאמנה על פי התוכנית של ה-Diabetes em Movimento בפורטוגל המבוססת על ההנחיות הבינלאומיות המקובלות לפ"ג לחולי סוכרת מסוג 2 ולמניעת נפילות. התוכנית כללה פעילות אירובית, התערות, שיווי משקל וגמישות, 3 פעמים בשבוע בימים שאינם עוקבים, 70 דקות כל אימון. האימונים בוצעו כמתחמי ספורט עירוניים הכוללים מסלולי ריצה מתאימים לכל מזג אוויר, מדשאות ואולמות לפעילות גופנית{{הערה|שם=הערה55|Implementing Low-Cost, Community-Based Exercise Programs for Middle-Aged and Older Patients with Type 2 Diabetes: What Are the Benefits for Glycemic Control and Cardiovascular Risk? - Int J Environ Res Public Health. 2017 Sep; 14(9): 1057.}}. | |
| − | + | אביזרי הכושר שהשתמשו בהם היו אביזרים בעלות נמוכה כגון, כדורי כוח, כדורי פיטנס, משקוליות וכדומה. התוכנית כללה 5 מודלים שונים של פעילות גופנית כולל אימונים מתמשכים בעצימויות שונות, ואימוני HIIT כאשר כל תוכנית כללה את כל מרכיבי הכושר הגופני, בעצימות בינונית-קשה (17-12 על פי סולם בורג), באימונים השתתפו 30 מתאמנים, והם נוהלו על ידי מומחים מתחום הכושר הגופני ואחות. התוכנית נמצאה יעילה באיזון גליקמי, שומני הדם, לחץ הדם, מדדים אנתרופומטריים, וירידה בסיכון לפתח מחלת עורקים כלילית ב-10 השנים הבאות. ההיענות לתוכנית הייתה כ-80 אחוזים. | |
| − | + | ה-DCEP{{כ}} (Diabetes Community Exercise and education Program), הוא מחקר אקראי מבוקר שעדיין מתקיים בניו זילנד, ובו מנסים לבדוק את היעילות ארוכת הטווח של תוכנית התערבות הכוללת פעילות גופנית וחינוך לחולי סוכרת. מטרת המחקר היא לבדוק מדדי בריאות כגון [[המוגלובין - Hemoglobin - A1C|המוגלובין A1c]], בריאות גופנית ואיכות חיים במעקב של שנה אצל המשתתפים במחקר, את העלות תועלת ולהעריך את היכולת והמחסומים ליישום התוכנית בשני אתרי מחקר שונים. 220 חולי סוכרת מעל גיל 35 גויסו ממרפאות מקומיות כאשר במשך 12 שבועות, כל מטופל משתתף פעמיים בשבוע במפגש שנוהל על ידי אחות ופיזיותרפיסטים. כל מפגש אורך 90 דקות וכולל 45 דקות של אימון גופני ו-45 דקות של הדרכות בנושאי בריאות רלוונטיים. האימון הגופני כולל חימום אירובי של כ-5 דקות, וחצי שעה של אימון מחזורי כוח ואירובי עם דגש על קבוצות שרירים גדולות ולסיום 5 דקות של תרגילי גמישות. עצימות האימון מותאמת באופן אינדיבידואלי ועל פי הקומורבידיות והאימון מבוסס על הנחיות מקובלות לפעילות גופנית. בסיום 12 השבועות מנפיקים מעין מכתב סיכום לרופא המטפל ולמטופל עצמו. המטופלים עצמם ממשיכים להגיע עוד פעמיים בשבוע לאימונים גופניים לשם תחזוקה. הנתונים יאספו ב-4 נקודות זמן, בכניסה למחקר, לאחר 12 שבועות ההתערבות, לאחר 6 חודשים מההתערבות (9 חודשים) ולאחר 12 חודשים מההתערבות{{הערה|שם=הערה56|Hale, Leigh, et al. Protocol fora randomized controlled trial to evaluate the effectiveness of the diabetes community exercise and education programed (DCEP) for long-term management of diabetes. BMJ open, 2019,9.2: e025578.}}. | |
| − | + | ||
| − | + | ==הטמעת תוכניות התערבות במערך הרפואי לטיפול בחולי סוכרת בישראל - סקר מקצועות הבריאות בישראל== | |
| − | + | בסקר שנערך בקרב אנשי המקצוע מתחום הבריאות (רופאים, פיזיולוגים של המאמץ, פיזיותרפיסטים, מאמנים ומורים לספורט) נשאלו המשתתפים כיצד לדעתם יש להטמיע תוכנית לאומית לפעילות גופנית בקרב חולי סוכרת מסוג 2. על פי תוצאות הסקר נראה כי בישראל קיימת מודעות לחשיבות הפעילות הגופנית לבריאות החולים, עם 97.8 אחוזים מהמשיבים שציינו את הצורך לשלב את הפעילות הגופנית במערך הטיפול הכוללני בחולי סוכרת. המשיבים העידו ככלל כי הם רואים חשיבות בפ"ג לבריאותם של סוכרתיים ושפעילות גופנית צריכה להשתלב במערך הטיפול הרפואי, ללא הבדל משמעותי בין המקצועות של המשיבים. | |
| + | |||
| + | '''תשתיות לאומיות והסברה:''' | ||
| + | |||
| + | מסקר מקצועות הבריאות, ניכר שיש צורך לתגבר ברמה לאומית ייעוץ רב תחומי לחולי הסוכרת (57.3 אחוזים) ועל תוכנית כזו להיות ממומנת ישירות על ידי קופות החולים בסל הבריאות (77.1 אחוזים). כמו כן יעילות ההסברה במערכת הבריאות. לחשיבותה של הפעילות הגופנית עבור חולי סוכרת בישראל נתפסת כלא מספקת, ובנוסף עולה כי 41.8 אחוזים ממשיבי הסקר בקיאים רק באופן חלקי בהמלצות המקובלות והעדכניות לפעילות גופנית לחולי סוכרת מסוג 2. | ||
| − | + | מרבית משיבי הסקר ציינו כי חשוב לתגבר את ההמלצות לפעילות תוך בקרה ומעקב מקרוב ומרחוק. בהתאם לתוצאות המחקר הנוכחי ובהמלצתנו, מערך טיפול רב תחומי צריך להיות ממומן בסל הבריאות והמסגרת המתאימה ביותר לכך על פי משיבי הסקר היא בשירותי קופות החולים (33 אחוזים) ו/או באופן עצמאי תוך ניטור וליווי צמוד מרחוק (32 אחוזים). | |
| − | + | ==סיכום== | |
| − | + | קיימת חשיבות רבה להטמעת פעילות ואימון גופני כאמצעיים מרכזיים לשמירה על המאזן הגליקמי והבריאות הכללית בחולי סוכרת ובטרום סוכרתיים. ההמלצות ונקיטת אמצעי הזהירות הם אינדיבידואלים ומשתנים בהתאם לסוג הסוכרת, גיל, מגדר, רמת הפעילות והכושר הגופני, נוכחות של סיבוכי סוכרת שונים, מצב בריאותי ותפקודי כללי ובהתאם להעדפות ולצרכים האישיים של כל מטופל. יש לשלב פעילות גופנית יזומה אירובית ואימוני התנגדות משולבים עם מרכיבי כושר גופני נוספים לשימור הכושר הגופני והתפקוד, כמו גם להמליץ על הפחתת זמן ישיבה עם הפסקות יזומות של הישיבה באמצעות פעילויות שונות, תוך התאמה אישית למטופל על פי סדר יומו, ומצבו הקליני. קיימת חשיבות למסגרת מתאימה שתסייע לחולה הסוכרת לשנות התנהגות לאורח חיים בריא תוך קידום ואימוץ פעילות גופנית כחלק מאורח חיים זה. לשם כך קיימת חשיבות רבה לשילובם של אנשי מקצוע מתאימים, מוסמכים ומנוסים מתחום הרפואה, הפיזיולוגיה של המאמץ, התזונה הקלינית, קידום הבריאות, הפיזיותרפיה והכושר הגופני והאימון, כחלק ממערך הטיפול בחולים סוכרתיים. בהתחשב במודלים שכבר פותחו בעולם יחד עם הבנת הצרכים והמסגרות הטיפוליות השונות במדינת ישראל ניתן ליישם מודל רב תחומי הכולל תוכנית אינטגרטיבית לטיפול במחלת הסוכרת תוך שיתוף פעולה מובנה בין הרופא המטפל, פיזיולוג המאמץ, הדיאטנים הקליניים, פיזיותרפיסטים ומאמני כושר אשר עברו הכשרה ייחודית בתחום. מודל כזה ניתן לשלב במסגרת הקהילה וקופות החולים כחלק ממערך לאומי לטיפול ולהתמודדות עם מחלת הסוכרת בישראל. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | ==חשוב לזכור - פעילות גופנית במערך הרפואי לטיפול בחולי סוכרת מסוג 2 בישראל== | |
| − | + | # שכיחותה של סוכרת מסוג 2 עולה בהתמדה ברחבי העולם וזאת במקביל לעלייה בהשמנה, היעדר פעילות גופנית ואורח חיים יושבני | |
| − | + | # היעדר פעילות גופנית בחולים סוכרת מסוג 1 ומסוג 2 קשור בעלייה בתמותה מוקדמת. מאידך, שיפור הכושר הגופני האירובי וכח השריר קשורים בירידה בתמותה עקב מחלות קרדיווסקולריות ומכל סיבה שהיא | |
| + | # ההנחיות לפעילות גופנית מיטבית כוללות הפחתת יושבנות ופעילות אירובית יזומה, כח, אימוני HIIT ואימונים נוספים, אשר נמצאו כבעלי ערך בריאותי מוסף כגון שיווי משקל, גמישות וקואורדינציה | ||
| + | # פעילות גופנית נמצאת בטוחה ויעילה כאשר היא מבוצעת בהתאמה אישית ובמסגרת משוב ובקרה של איש מקצוע מומחה בתחום | ||
| + | # המרשם לפעילות גופנית מותאמת אישית מבוסס על עקרון ה-FITT: תדירות, עצימות משך וסוג הפעילות המבוצעת בשבוע | ||
| + | # השילוב של פעילות אירובית עם פעילות כח נמצא יעיל יותר להורדת HbA1c מאשר כל אחת מהפעילויות המבוצעת בנפרד | ||
| + | # הערכה קלינית לפני תחילת תוכנית אימונים צריכה להתבצע על פי חומרת המחלה וסיבוכיה, רמת הפעילות המתוכננת, הכושר הגופני והניסיון הקודם באימון | ||
| + | # התוויית תוכנית האימונים דורשת התייחסות ספציפית ואמצעי זהירות עקב הסיכון לסיבוכי מחלת הסוכרת, כנון: מחלות קרדיווסקולריות, היפוגליקמיה, היפרגליקמיה, נוירופתיה היקפית ומרכזית, רטינופתיה ומחלות כליה | ||
| + | # לפעילות גופנית יתרונות בריאותיים גם לנשים הסובלות מסוכרת הריונית וגם לעובר | ||
| + | # חידושים טכנולוגים שונים הכוללים משאבות סוכר ושילוב פלטפורמה דיגיטלית לניטור מדדים פיזיולוגיים מרחוק, עשויים להעניק תשתית להתוויית תוכנית מותאמת אישית ותהליכי משוב ובקרה | ||
| + | # מומלץ לפתח מסגרת ייעודית לחולי סוכרת, הכוללת פעילות גופנית מפוקחת וייעוץ רב מקצועי לשינוי אורחות חיים, בדומה למסגרת שקיימת היום בישראל בתחום שיקום הלב | ||
| − | + | == ביבליוגרפיה == | |
| − | + | {{הערות שוליים|יישור=שמאל}} | |
| − | + | {{ייחוס|{{רווח קשיח}} | |
| + | *ד"ר איילת גלעדי, המכון לשיקום לב ומניעת מחלות לב, המרכז הרפואי קפלן, רחובות | ||
| + | *איתי נולדפרב, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב. מנחה תחום החינוך הגופני, דרכא בתי ספר. המכללה האקדמית סמינר הקיבוצים, הפקולטה למדעים | ||
| + | *ד"ר חורש דור-חיים, מרכז O2, אגף אד"מ לקדום בריאות ורפואת ספורט, קוסל קמפוס אדמונד ספרא, האוניברסיטה העברית}} | ||
| − | + | [[קטגוריה:אנדוקרינולוגיה וסוכרת]] | |
| − | + | [[קטגוריה:פעילות גופנית ובריאות]] | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
גרסה אחרונה מ־06:49, 14 במאי 2023
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | ד"ר איילת גלעדי, איתי גולדפרב, ד"ר חורש דור-חיים | |
| שם הפרק | פעילות גופנית במערך הרפואי לטיפול בחולי סוכרת מסוג 2 בישראל והמלצות ליישום | |
| עורך מדעי | פרופסור איתמר רז | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 614 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – פעילות גופנית וסוכרת
שכיחותה של סוכרת מסוג 2 עולה בהתמדה ברחבי העולם וזאת במקביל לעלייה בהשמנה, היעדר פעילות גופנית ואורח חיים יושבני[1]. על פי האיגוד האמריקאי לסוכרת (American Diabetes Association), העדר פעילות גופנית, בחולי סוכרת מסוג 1 ומסוג 2 קשור בעלייה בתמותה מוקדמת[2]. מאידך, שיפור הכושר הגופני האירובי וכוח השריר קשורים בירידה בתמותה עקב מחלות קרדיווסקולריות ומכל סיבה שהיא[3][4][5].
לפעילות הגופנית תרומה פיזיולוגית משמעותית במניעה של התפתחות מחלת הסוכרת והתמודדות עם מחלה זו[6]. פעילות אירובית מוגדרת כפעילות המערבת קבוצות שרירים גדולות וכוללת פעילויות כגון הליכה, אופניים, שחייה, וריצה קלה. פעילות אירובית בנפח בינוני-גבוה (במשך 150–210 דקות בשבוע לפחות) קשורה בהפחתת הסיכון למחלות קרדיווסקולריות ותמותה ומשפיעה על גורמי סיכון כמו טריגליצרידים, לחץ דם, ובחולי סוכרת גם מורידה ערכי המוגלובין מסוכרר (HbA1c) ותנגודת לאינסולין[6][7].
גם לאימון כוח, כנגד התנגדות, מיוחסים יתרונות בריאותיים רבים לחולי סוכרת, כגון שיפור פרופיל השומנים בדם, איזון לחץ דם, הפחתה ושמירה על משקל גוף (לרבות שמירה ו/או עלייה במסת הגוף הרזה), הקטנת הסיכון לתחלואה קרדיווסקולרית[7][8][9], סיוע במניעת והפחתת הסיכונים לסיבוכים כתוצאה מהסוכרת, הפחתת תמותה[2] ותרומה בשיפור התפקוד הגופני, כוח השריר ואיכות החיים[7]. לאימון כוח, בדומה לאימון ארובי, היכולת להוריד תנגודת לאינסולין ומכאן ההמלצה לשלב את שני סוגי האימון לצורך איזון אופטימלי של המאזן הגליקמי. כמו כן נמצא שהירידה המשמעותית ביותר ב-HbA1c הייתה כאשר שילבו את שני סוגי האימון יחד לעומת כל אחד בנפרד[8].
המנגנונים התורמים לאיזון הסוכר
הפעילות הגופנית מסייעת לאיזון הגליקמי הן בטווח הקצר והן בטווח הארוך דרך מנגנונים שונים. במאמץ כניסת הגלוקוז לתאי השריר מתאפשרת גם ללא תלות באינסולין, דרך חלבון (Glucose transporter type 4 (GLUT4 המשופעל במאמץ דרך כיווץ השריר ומגביר את מעבר הגלוקוז ממחזור הדם לתוך התאים והשפעה זו נשארת שעות לאחר אימון בודד אחד[5][6],[9][10]. התהליך הוא הפיך, כך שהפסקת הפעילות הסדירה תעלה חזרה את מאזן הסוכר[11][12]. מנגנון נוסף קשור בהשפעת הפעילות על הקינטיקה של פעילות (GIP) Glucose-dependent insulinotropic polypeptide ועל ה-1-Glucagon-like peptide ו-(GLP-1), הורמונים אינקרטינים המגרים את תאי בטא בלבלב להגביר את הפרשת האינסולין, לעכב שחרור גלוקגון ולדכא תיאבון עד 24 שעות לאחר פעילות גופנית מאומצת[12]. כמו כן, לפעילות האירובית לטווח הארוך השפעה חיובית גם על תפקוד המיטוכונדריה בחמצון הגלוקוז, בעלייה בכמות הרצפטורים לאינסולין ובהגברת הסיגנלים של האינסולין וסיגנלים תוך תאיים[6][7]. מכאן מובן שלתוכניות התערבות מרחבי העולם שכוללות פעילות גופנית תהייה השפעה מטיבה על חולי סוכרת מסוג 2[13][14][15].
למרות חשיבות הפעילות הגופנית כמרכיב מרכזי למניעה וטיפול במחלת סוכרת מסוג 2, בישראל, עדיין חסרות מסגרות מתאימות לשילוב הפעילות כחלק ממערך הטיפול הרפואי. לפיכך, יש צורך לבחון ולהציג מתווה לתוכנית פעילות גופנית לטיפול בסוכרת מסוג 2, בהתאם לקווים המנחים בספרות המקצועית ובהסתמך על היבטים מבניים, ארגוניים ומקצועיים, הקשורים בהיענות המטופלים, בטיחותם והתודות מיוחדות לפעילות גופנית בחולי סוכרת.
הערכה קלינית ובטיחות כללית של המטופל לפני תוכנית האימונים ובמהלכה
(מתוך ספר המועצה הלאומית לסוכרת וה-ADA (American Diabetes Association))
הערכה קלינית לפני תחילת תוכנית אימונים אינה הכרחית על פי ה-ACSM (American College of Sports Medicine) ו-ADA לסוכרתיים א-תסמינים אשר מעוניינים לבצע פעילות בעצימות קלה-בינונית, ואשר אינה עולה על דרישות חיי היומיום. עם זאת, מטופלים המעוניינים להעלות את רמת עצימות הפעילות שלהם מעבר להליכה מהירה, או שהם בעלי סיכון גבוה, מומלץ להפנותם לרופא להערכה קלינית וייתכן אף לביצוע מבחן מאמץ לפני תחילת תוכנית האימונים[16][17][18].
ההערכה הקלינית לפני תחילת תוכנית האימונים כוללת תשאול, בדיקה גופנית, בדיקות מעבדה שונות בהתאם לצורך, איתור גורמי סיכון ומחלות קרדיווסקולריות ואחרות ואיתור והערכת מגבלות אורתופדיות.
במהלך תוכנית האימונים חשוב שמטופלים שונים יקפידו על בדיקות שגרתיות הכוללות בדיקות עיניים, רגלים ושתן. בעצירת הפעילות על המטופלים להיות מודעים לכך שיש להפסיק את הפעילות במקרים של דפיקות לב, חולשה, סחרחורות, קוצר נשימה, חוסר נוחות, לחץ או כאב בחזה, זרועות או לסת, ולפנות לגורם רפואי.
אימונים מובנים תחת השגחה לעומת אימונים שאינם תחת השגחה
נמצא שאימונים אירוביים או התנגדות מובנים תחת השגחה, מביאים להורדת ה-HbA1c באנשים עם סוכרת מסוג 2 גם ללא התערבות תזונתית, בעוד שפעילות גופנית שאינה מובנית ותחת השגחה מסייעת בהורדת ההמוגלובין HbA1c רק במקביל להתערבות תזונתית. התערבות תחת השגחה מביאה לתוצאות טובות יותר גם מבחינת BMI (Body Mass Index), היקף מותניים, לחץ דם, כושר גופני, כוח שריר ורמות HDL (High Density Lipoprotein) ולכן קיימת המלצה לאימון מובנה תחת השגחה לחולי סוכרת מסוג 2 כאשר קיימת אפשרות לכך. בהתאם לכך יש לכלול בתוכנית פעילות גופנית מותאמת ומובנית מרכיבי כושר גופני שונים כשלכולם ערך בריאותי מוסף[4][5]. להלן סקירה של המלצות ארגוני הבריאות לפעילות ואימון גופני לחולי סוכרת מסוג 2-1[11],[18][19].
הפחתת יושבנות וריבוי תנועה
בקרב אנשים סוכרתיים רצוי להפחית זמן ישיבה ממושך ורצוף מעל שעתיים, ולשבור זמני ישיבה (עודף יושבנות) בחיי היומיום, כולל בשעות העבודה, בהליכה של כ-10 דקות בכל מקטע או בכל הזדמנות[19][20]. חשוב להתחיל על פי יכולת וניתן להתחיל גם במקטעים של 5 דקות.
אחת המטרות המרכזיות היא לקדם אורח חיים פעיל ובריא ובהתאם לכך ההמלצה הגורפת כוללת ריבוי הליכה, תנועה ופעילות גופנית יומיומית ככל שניתן, כאשר כל דקה נחשבת ומצטברת לאורך היממה. בנוסף, נמצא כי מספר צעדים שווה או נמוך מ-5,000 צעדים ביום קשור בסיכון מוגבר להשפעות אורח חיים יושבני ולא פעיל בקרב האוכלוסייה בכלל וחולי סוכרת בפרט[21].
מעבר להמלצות לפעילות גופנית יומיומית, קיימת כאמור חשיבות להעלאת הכושר הגופני באמצעות פעילות גופנית מובנית. המלצות לפעילות ולאימון גופני בשבוע כוללות אימונים אירוביים, אימוני כוח, אימץ משולב, שיווי משקל וגמישות (ראו טבלה 1).
| סוג הפעילות | תדירות (בשבוע) | עצימות (דופק מרבי חזוי לגיל) תחושה אישית (10-0) | משך (זמן בשבוע/מספר סטים וחזרות לקבוצת שריר) | הערות |
|---|---|---|---|---|
| פעילות יומיומית מספר צעדים יומי |
כל יום | מתונה לפחות 4,700 צעדים מבחן הדיבור יציב תחושה נוחה מאוד (ו-3) בינונית גבוהה |
'כל דקה נחשבת' פעילות יזומה מתוכננת לצבירת מספר צעדים או מצטבר ביום במסגרת אורח החיים השגרתי |
מספר צעדים יומי מדידה מצטברת ביום על ידי שעון פעילות, מד צעדים, אפליקציות סלולריות הפחתת זמן ישיבה ממושך ורצוף מעל שעתיים |
| אירובית הליכה, ריצה, רכיבה, שחייה, חתירה ואליפטי |
מתונה - בינונית 3–5 ימים בשבוע בינונית ־ עצימה ימים בשבוע |
מתונה - בינונית 75-55 אחוזים מדופק מרבי בינונית - עצימה תחושה אישית (8-7) |
מתונה - בינונית לפחות 150–210 דקות בשבוע בינונית - עצימה |
הקפדה על התמדה שבועית רציפה ולא יותר מיומיים רצופים ללא אימון גופני |
| התנגדות (כוח) תרגילי התנגדות לפי שרירים עיקריות (רגליים, חזה, גב, כתפיים, זרועות) ציוד: משקולות, רצועות, גומיות כושר |
מתונה - מתחילים 1–2 בשבוע מתקדמים |
מתונה - מתחילים
70-50 אחוזים תחושה אישית (8-7) בינונית - מתקדמים תחושה אישית (8-7) |
מתונה - מתחילים מספר סטים: 2-1 בינונית - מתקדמים |
העדפה לבחירת תרגילים מורכבים לשרירים עיקריות הקפדה על שליטה מלאה בתרגילים ללא כשל שריר או מאמץ יתר עד תשישות |
| מתיחות גמישות ותנועה |
2–3
יחידות אימון בשבוע |
מתונה - בינונית אי נוחות במתיחה |
30–90 שניות לכל קבוצת שריר 60-30 שניות מעבר בין התרגילים (המתיחות) |
אימונים מסוג זה מומלצים תוך שילוב האימונים האירוניים וההתנגדות |
| הנחיות ליישום ושיטות לקביעת עצימות האימון | דופק מטרה: נוסחאות החיזוי השכיחות לדופק המרבי הן: (220-Age) או (206.9 ־ (0.67 Age X) נוסחת קרבונן: [(דופק מרבי) ־ (דופק מנוחה)x% המבוקש)] + דופק מנוחה | |||
| סולם בורג 0–10 (RPE): עצימות המאמץ המוגדרת לפי תחושה סובייקטיבית במאמץ גופני מומלצת בטווח של 4–6 (תחושה מתונה, נוחה) או 7–8 (תחושה בינונית - עצימה קשה, סביב הסף האנאירובי) | ||||
| מבחן הדיבור: בתפיסת מאמץ סובייקטיבית ברמה 4 הנשימה נוחה אבל עמוקה ודי מהירה, המאפשרת לדבר אך נדרשת הפוגה לצורן הסדרת הנשימה. בתפיסת מאמץ סובייקטיבית מספר 5 הנשימה עמוקה ומהירה, עד כדי רמה 8–10 בה לא ניתן לדבר כלל[3][4][5],[18][19],[22][23] | ||||
פעילות גופנית אירובית לחולי סוכרת
פעילות אירובית יזומה לחולה סוכרת יש לבצע בנפח פעילות של כ-150–210 דקות בשבוע לפחות בין 3–5 ימים בשבוע בעצימות קלה עד בינונית. אימונים אירוביים כוללים, בין היתר, הליכה, ריצה, רכיבת אופניים נייחים, שחייה, מכשיר אליפטי (קרוס טריינר) ומכשירי חתירה[1],[3][4][5]. קיימת חשיבות רבה להקפיד על ביצוע פעילות בהתמדה שבועית קבועה, עם מינימום 3 אימונים בשבוע, ולא מעל יומיים ברציפות ללא אימון גופני יזום.
אימון בעצימות גבוהה - סוג אימץ ארובי נוסף מומלץ לאנשים סוכרתיים הוא אימון מסוג High Intensity Interval Training (HIIT). בתחילת תוכנית אימונים מסוג זה יש לבצעו רק פעם אחת בשבוע. האימון כולל 2 שלבים: שלב של ביצוע פעילות עצימה ושלב של התאוששות. שלב הפעילות העצימה כולל עבודה ב-95-80 אחוזים מדופק מרבי במשך 5 שניות עד 8 דקות. שלב ההתאוששות כולל פעילות בעצימות נמוכה יותר (בדרך כלל 40–50 אחוזים מדופק מרבי). ניתן לבצע את האימון ביחס של 1:1. לדוגמה, 5-3 דקות שלב עצים ו-3–5 דקות של התאוששות או, ניתן לבצע 30 שניות ספרינט ו-4.5-4 דקות התאוששות, 5-3 פעמים[24][25][22].
לצד האמור לעיל, בהתוויית תוכנית אימונים אישית יש לזכור כי 80 אחוזים לערך מחולי סוכרת מסוג 2 הם בעלי עודף משקל ולרבים מהם בעיות של מוביליות (תנועה), נוירופתיה היקפית, הפרעות ראיה או מחלות קרדיווסקולריות. לכן, לאוכלוסייה זו היכולת להגיע לנפח ועצימות הפעילות האירובית האופטימליים עלולה להיות מאתגרת ובמקרים אלו דווקא אימון כוח (שידובר בו בהמשך), עשוי להיות יעיל יותר[17].
כיצד לקבוע את עצימות הפעילות האירובית:
דופק מטרה - הוא אחד המדדים המקובלים להתאמת עצימות הפעילות למתאמן. החישוב כולל אחוז מדופק מרבי (75-55 אחוזים מדופק מרבי חזוי לגיל) או 40–60 אחוזים מרזרבת הדופק לפי נוסחה קרבונן: |(דופק מרבי) - (דופק מנוחה) x (% המבוקש) + דופק מנוחה. נוסחאות החיזוי השכיחות לדופק המרבי הן: (220-Age) או 206.9 - (age X 0.67). מדידת דופק מנוחה מתבצעת באמצעות לקיחת הממוצע של שלוש בדיקות דופק במהלך שלושה בקרים רצופים בעת ישיבה באופן רגוע במשך דקה. יש למדוד את הדופק במשך 15 שניות ולהכפיל את התוצאה ב-4. כאשר מטרת הפעילות היא שיפור בפעילות האינסולין, נמצא שפעילות בעצימות בינונית-גבוהה (לפחות 64 אחוזים מדופק מרבי, 40 אחוזים מרזרבת הדופק היא הפעילות המיטבית לתהליך זה[5][20][26][27].
עצימות מאמץ סובייקטיביות - עצימות המאמץ Rate of Perceived Expression) RPE) המוגדרת לפי תחושה סובייקטיבית במאמץ גופני מומלצת בטווח של 4–6 (קשה במקצת - סף אנארובי), קשה (בסולם 0–10) או בטווח הערכים 12–14 על פי סולם בורג לתחושה סובייקטיבית (Borg RPE Scale) מתוך טווח הערכים 6–20 בסולם זה[20][26][27].
יכולת דיבור - בתפיסת מאמץ סובייקטיבית ברמה 4 הנשימה נוחה אבל עמוקה ודי מהירה, המאפשרת לדבר אך לא לפטפט, ואחרי כמה משפטים יש הפוגה בדיבור לצורך הסדרת הנשימה. בתפיסת מאמץ סובייקטיבית מספר 5 הנשימה עמוקה ומהירה מאוד ואי אפשר לדבר[5][20][26][27].
אימוני התנגדות לחולי סוכרת
אימוני התנגדות (כוח): אימוני כוח יכולים להתבצע בחדר כושר, סטודיו, באופן פרטי בבית, במתקני כושר ו/או בהדרכת מאמן אישי/קבוצות קטנות, תוך שימוש באמצעי התערות שונים כגון משקולות, משקולות יד, קטלבלס, מכונות, רצועות, גומיות כושר ומשקל גוף. שלושת חודשי אימון ראשונים - יש לבצע לפחות 2 אימונים בשבוע הכוללים 5–10 תרגילים לקבוצות שרירים מרכזיות (בהעדפה לתרגילים מורכבים) ובין 1–4 סטים, 15-10 חזרות בכל סט בעצימות מתונה עד בינונית - 50–70 אחוזים מ-Repetition Maximum (1RM)[5],[19][20][21][26].
שלבי אימון מתקדמים (למעלה משלושה חודשים) - לאחר שלושה חודשים ותוך הסתגלות חיובית למאמץ ולאימונים ניתן לבצע 4-3 סטים ועד כ-6 סטים בטווח חזרות של 10-8 (85-70 אחוזים מ-1RM). זמן מנוחה בין הסטים, 120-60 שניות. עצימות המאמץ המוגדרת לפי תחושה סובייקטיבית במאמץ גופני, מומלצת בטווח של 7–8 (בסולם 0–10). בעצימות זו ישנה עייפות בשרירים הפעילים עם אי נוחות לאחר השלמת טווח החזרות הרצוי, ללא כשל שריר (או עצימות מרבית). הצלחת השלמת מספר החזרות הגבוה בתרגיל, בשליטה מלאה ובטכניקה נכונה, הוא המדד הקובע את מידת ההתקדמות והאפשרות בהגברת משקל העבודה (ק"ג, קילוגרם) עבור אותה קבוצת שרירים. יש לבצע התאמות במשקל לפחות בטווח של 4–6 שבועות. קבוצות שרירים עיקריות ותרגילים מומלצים: רגליים (סקווט, דדליפט, מכרעים, פשיטה וכפיפת ברכיים), חזה (לחיצות חזה), גב (משיכת פולי לפנים, חתירה צרה), כתפיים (לחיצת כתפיים רחבה צרה), זרוע אחורית (לחיצת חזה צרה/פשיטת מרפקים בפולי עליון), זרוע קדמית (כפיפת מרפקים בעמידה), זוקפי גו (דדליפט רומני/פשיטת גו בעמידת שש/פשיטת גו בכיסא רומי) ושרירי הבטן (כפיפות לפנים בשכיבה "ניתוק שכמות"/סיבוב אגן לאחור בשכיבה/פלאנק איזומטרי 2–3 סטים של 10–20 שניות בתרגיל).
אימונים משולבים
שילוב בין פעילות אירובית והתנגדות, כחלק מהאסטרטגיה לטיפול שאינו תרופתי במחלת הסוכרת, מומלץ על ידי ארגונים שונים בארצות הברית ואירופה כמו ה-European society of cardiology[17], וה-American College of Sports Medicine (ACSM)[18]. גם האיגוד הקרדיולוגי בישראל ממליץ על שילוב של פעילות אירובית ופעילות כוח כחלק מההתוויות לפעילות גופנית לחולי סוכרת במסגרת מניעה ראשונית ושניונית של המחלה בנוסף[27].
במקרה זה מומלץ לבצע את אימוני הכוח בתחילת האימון בטווח של 2–3 סטים בין 5–6 תרגילים, לקבוצות שרירים עיקריות, בתרגילים מורכבים ולא יותר מ-30 דקות זמן אימץ כוח. לאחר אימון הכוח, ניתן לבצע אימון אירובי באמצעים שונים בין 20–40 דקות זמן כולל. במצב זה יש לעקוב אחר רמות הסוכר בדם, תחושת המאמץ הסובייקטיבית, ומידת הערנות והשליטה באימון.
אימון מחזורי/על מחזורי
אימון מחזורי מבוסס על אימון בתחנות. צורת אימון זו מאפשרת ליישום מספר מרכיבי כושר באותה יחידת אימון, לרבות היכולת האירובית, סבולת וכוח השריר וקואורדינאציה[28]. למעשה, האימון מתוכנן לביצוע מספר תרגילי כושר שונים, כשבעיקרם תרגילי התנגדות לקבוצות שרירים מרכזיות.
שילוב נוסף של אימונים מחזוריים, הכוללים גם תרגילים אירוביים או קטעי אינטרוולים עצימים באמצעות ריצה, רכיבה או קרוס-טריינר, מוגדרים כצורת אימון על-מחזורית. שילוב בין יכולת אירובית ואנאירובית ביחידת אימון אחת. נמצא כי אימונים מחזוריים[29], ועל מחזוריים[30] תורמים רבות לחולי סוכרת מסוג 2, ומהווים בסיס חיוני בהמלצות לפיתוח יכולות גופניות, תפקוד ובריאות המטופל.
גמישות
גמישות היא יכולת השרירים והמפרקים לנוע באופן אקטיבי ופסיבי במלוא טווח התנועה שלהם[3][4][5]. הגמישות חשובה לשיפור היציבה, מסייעת במניעת כאבים, שיפור זרימת הדם, שיפור ביצועים ספורטיביים מותאמים לכך ועוד[31] עם הגיל והשלכותיו על היענות רקמות החיבור לתנועה וכתוצאה מהסוכרת קיימת ירידה בטווחי התנועה[32]. אימוני הגמישות יכללו ביצוע מתיחה סטטית של 10–30 שניות בכל קבוצת שריר עיקרית, בתחושת אי נוחות קלה בשרירים אך ללא כאב. ההמלצה הכללית היא לפחות שני אימונים ייעודיים לפיתוח הגמישות או טווחי התנועה. כמו כן, שילוב עם אימוני תנועה נוספים כגון יוגה, פילאטיס וטאי צ'י[21].
שיווי משקל
יכולת שמירה על שיווי משקל סטטי (ללא תנועה) ודינאמי (תוך כדי תנועה במרחב) היא חלק בלתי נפרד ממרכיב הקואורדינאציה (תיאום עצבי-שרירי), התלויה בשליטה ותיאום בין המערכת העצבים המרכזית, המערכת הווסטיבולרית ומערכת השרירים[33]. למעשה, כל אחת מהמערכות תורמת ישירות לשיווי המשקל ופיתוח יכולת גופנית זו מסייעת באוכלוסייה הכללית, ובחולים סוכרתיים מסוג 1–2 בפרט, במניעת נפילות[34] והשלכותיהן לבריאות החולה/המטופל[35]. פיתוח שיווי המשקל דורש אימונים ייעודיים בתחום הכוללים שלוש יכולות גופניות מרכזיות יכולת אירובי (לב-ריאה), סבולת-כוח שריר ויכולת פרופיוספטית - שליטה מרחבית ושיווי משקל סטטי ודינאמי[36]. ההמלצות לפיתוח כושר אירובי וסבולת-כוח שריר מוצגים בחלקים הקודמים של המסמך, ומרוכזים בהמלצות בטבלה 1.
תרגילים ייעודיים לתרגול שיווי המשקל כוללים:
- תרגול שיווי משקל סטטי, לדוגמה עמידה על רגל אחת במשטח יציב או בלתי יציב (אביזרים שונים כגון פיתות/בוסו), ובמידה רבה גם בתרגול בעיניים עצומות (בהשגחה ובתמיכה בשעת הצורך למניעת נפילות)[37]
- תרגול שיווי משקל דינאמי תוך כדי הליכה עקב לצד אגודל, הליכה בקו ישר צר, תנועה משתנה במרחב (שינויי כיוון), ומשימות שונות הדורשות תיאום עין-יד-רגל. תרגילים אלו דורשים מיומנות ולפיכך מומלץ באוכלוסייה מבוגרת לבצע זאת תוך השגחה צמודה של אנשי מקצוע בתחום[38]
אימונים נוספים
בנוסף לאימונים שצוינו לעיל, ניתן לבצע גם תרגילי יוגה, פילאטיס, פלדנקרייז, ותרגילי תנועה[5],[37][38][39]. אימונים מסוג זה מומלצים ביותר ליישום ובהינתן ביצוע ההמלצות לאימונים אירוביים וכוח מכיוון שהם תומכים במערכת השלד-שריר ומאפשרים הפחתה בעצימות המאמץ במסגרת תוכנית האימון השבועית.
בנוסף חשוב לזכור כי קיימת שונות גבוהה בתגובה הגליקמית בעקבות מאמץ גופני באנשים הנוטלים אינסולין, ולכן למרות ההנחיות הרשומות לעיל יש להתאים את ההמלצות לכל מתאמן באופן פרטני כולל שינוי תרופתי על ידי הרופא במקרה הצורך. בהתאם לכך, קיימת חשיבות להתוויית תוכנית אימון מותאמת אישית על ידי איש מקצוע שעבר הכשרה מתאימה וניסיון בעבודה עם אוכלוסייה זו שסובלת מתחלואה נלווית (קומורבידיות) וסיבוכים בשכיחות גבוהה[2]. אימוני HIIT ואימוני כוח, המשולבים במאמץ אירובי או מבוצעים בסמיכות זה לזה, עשויים למנוע היפוגליקמיה בזמן או לאחר האימון[40]. עם זאת, אימונים אלו דורשים ניסיון קודם באימון וכושר גופני גבוה יחסית, לפיכך אינם מתאימים לכל מטופל ודורשים התאמה אישית ליכולת הגופנית ומצבו הרפואי (קליני).
פעילות גופנית, כאמור, איננה גורמת רק לירידה ברמות הסוכר בדם, ויש לתת על זה את הדעת בהתוויית תוכנית האימונים. פעילות גופנית מאומצת כגון הרמת משקולות או פעילות אירובית בעצימות גבוהה, כ-80 אחוזים מיכולת אירובית מרבית, גורמת לעלייה בהפרשת ההורמונים הקטקולאמינים, הורמון הגדילה, קורטיזול וגלוקגון. הורמונים אלו מביאים לייצור מוגבר של גלוקוז בכבד. בחולי סוכרת מסוג 1 ייצור והפרשת האינסולין אינם תקינים והם אינם יכולים לאזן את העלייה ברמות הסוכר באמצעות עלייה בהפרשת אינסולין ולכן אם אין מספיק אינסולין בדם, מצד אחד קיים ייצור מוגבר של סוכר המופרש לדם, מצד שני הסוכר אינו נקלט כנדרש על ידי התאים וההוצאה היא עלייה מוגברת ברמות הסוכר בדם והיפרגליקמיה[41].
מידע זה בנוגע לתגובת הסוכר בדם בהתאם לסוגי המאמץ השונים מאפשר לנסות להשיג שליטה על רמות הסוכר בדם גם באמצעות הפעילות הגופנית ולא רק באמצעי תזונה ואינסולין. לכן, בעיקר למטופלים המשתמשים באינסולין חשוב לדעת האם מאמץ מסוים מעלה או מוריד את רמת הסוכר בדם[42].
מתאמנים המשתמשים במשאבת אינסולין יכולים לתקן באופן מדויק יותר את רמות הסוכר בדם על ידי התאמה תזונתית ומינון אינסולין בהתאם לשינויים ברמות הסוכר המתרחשים בעקבות הפעילות הגופנית. ההמלצות לשימוש במשאבה בשילוב פעילות גופנית כוללות הנחיות שונות לבטיחות בנוגע לבולוס בעקבות ארוחה, כלומר אם הפעילות עד שעתיים מהארוחה בזמן שבולוס האינסולין עדיין בשיא, יש להקטין את הבולוס ב-25–50 אחוזים, תלוי בפעילות שאותה רוצים לבצע.
בנוגע לאינסולין בזאלי, ניתן להפחית מינון לפני, בזמן ולאחר הפעילות על ידי קביעת תוכנית זמנית של הפרשת האינסולין הבזאלי, מה שמאפשר לא לאכול בצורה מופרזת ומונע ירידה ברמת הסוכר, בעיקר כאשר מדובר בפעילות ממושכת של שעתיים או יותר. אם ניתן לתכנן מראש, ההמלצה היא לנסות ולהוריד אינסולין בזאלי שעה שעתיים לפני הפעילות כדי להבטיח רמות אינסולין נמוכות כאשר מתחילים את הפעילות. לפעילות ממושכת ההפחתה יכולה להיות גם של 80 אחוזים. יש להיות מודעים לכך שגם לאחר סיום הפעילות הגופנית עלולה להתרחש ירידה ברמות הסוכר בדם, כאשר הגליקוגן נאגר בשרירים. עם האמור לעיל, חשוב לזכור כי רמת ההפחתה תלויה בכל מתאמן ובהתאם לפעילות שביצע. נקודת ההתחלה יכולה להיות הפחתה של 25 אחוזים למשך 6 עד 8 שעות אם אכן חווים ירידה ברמות הסוכר.
| דגשים ליישום ולבטיחות בתוכניות אימון עבור חולי סוכרת וניהול סיבוכי המחלה במאמץ גופני |
|---|
| חולי הסוכרת יכולים ברובם להתאמן ולבצע פעילות גופנית בבטחה אולם קיימים סיכונים שונים שיש לקחת בחשבון בתהליך התוויית תוכנית אימונים מותאמת אישית. סיכונים אלו כוללים מצבים של היפוגליקמיה, היפרגליקמיה, נוירופתיה היקפית, נוירופתיה אוטונומית, רטינופתיה, מחלות כליה ומחלות קרדיווסקולריות[43][44][45]. היפוגליקמיה עלולה להוות מחסום לביצוע פעילות גופנית ולמניעתה. חולה הסוכרת צריך ללמוד להכיר את תגובותיו האישיות ולהתאים את הארוחות והטיפול התרופתי לפעילות/אימון אותם הוא מבצע. מומלץ לבדוק את רמת הגלוקוז בדם לפני ומיד לאחר הפעילות, בעיקר בתחילת העיסוק בפעילות גופנית או בעקבות שינוי בתוכנית האימונים (עצימות, משך, תדירות)[46][40]. כמו כן חשוב לשמור על ניהול סדר יום קבוע, תוך הכרת השינויים ברמת הסוכר לאורך היממה ובהתאמה לסוג המאמץ הגופני, משכו ועצימותו. יתרה מכך, גם לאחר המאמץ, ובטרם השינה ואף במהלכה. על פי נייר עמדה של האיגוד הקרדיולוג - החוג לשיקום, והאיגוד האמריקאי לסוכרת, אמצעי הזהירות שיש לנקוט בהתאם לרמות הגלוקוז בדם מרוכזים כאן: |
| אמצעי הזהירות שיש לנקוט בהתאם לפעילות והמצב הגליקמי לפניה: |
| בפעילות אירובית קצרה (> 1,500 מטרים) ו/או אימון התנגדות מתון ועד 30 דקות:
רמת גלוקוז בדם לפני מאמץ< 100 מיליגרם אחוז - תוספת של כ-15 נרם פחמימות. |
| בפעילות בעומס בינוני, הנמשכת מעל 30 דקות:
רמת גלוקוז בדם לפני מאמץ< 100 מיליגרם אחוז - תוספת של כ-30–45 גרם פחמימות בארוחה לפני המאמץ. |
| בפעילות עצימה: ניתן להוסיף מיד לפני הפעילות: כ-15 גרם פחמימה עם ערך גליקמי גבוה (כנון: פרוסת לחם לבן, דגני בוקר, בייגלה). לעיתים כדאי גם תוספת פחמימות בארוחה שלפני האימון, מחושב לפי כ-15 נרם פחמימות עבור כל 20 דקות פעילות מתוכננת. בשל החשש לירידה ברמות הסוכר לאחר פעילות לא מומלץ לבצע את האימון היומי לפני השינה. אם הפעילות אכן מבוצעת כך יש לצרוך תוספת פחמימות. לחולים המטופלים באינסולין לא מומלץ להזריק בגפיים לפני פעילות כיוון שיש סיכון שספיגתו תואץ. |
| כאשר רמת גלוקוז בדם בין 250–350 מיליגרם לדציליטר, אין להתחיל בפעילות עצימה בנוכחות קטוזיס (Ketosis), הימצאות קטונים בדם או בשתן (אם ניתן לבדוק). רמות גלוקוז גבוהות ללא עדות לקטוזיס לא מחייבות דחייה של הפעילות, כל עוד המטופל מרגיש טוב. ניתן להתחיל בפעילות בעצימות קלה-בינונית. |
| כאשר רמות גלוקוז מעל 350 מיליגרם לדציליטר, פעילות בעצימות גבוהה עלולה להחמיר את ההיפרגליקמיה לכן יש לדחותה עד שרמות הגלוקוז בדם פחות מ-250 מיליגרם לדציליטר. יש לשקול תוספת אינסולין לפני תחילת הפעילות בעצימות קלה-בינונית. |
פעילות גופנית בסוכרת הריונית
מעגל חיי האישה המתחיל בלידה ועובר דרך גיל הינקות, הילדות, ההתבגרות - ההבשלה המינית, הבגרות - פוריות והיריון ולידה, ומסתיימת בגיל המעבר והזקנה - כל אחת מנקודות הציון הללו מאופיינת בצרכים בריאותיים מיוחדים הקשורים לניהול אורך חיים בריא והמשפיעים על השלבים הבאים בתור במעגל חיי האישה. תקופה מיוחדת הדורשת התייחסות פרטנית היא תקופת ההיריון והלידה. זו נקודת ציון בעלת חשיבות עליונה היות שהיא מאפשרת זיהוי בעיות רפואיות שבהמשך תשפענה הן על הבריאות העתידית של האם עצמה והן על הבריאות העתידית של הצאצאים[5].
סוכרת הריונית (Gestational Diabetes Mellitus ,GDM) היא הפרעה מטבולית האופיינית למהלך הריון. לסוכרת הריונית סיבוכים רבים לעובר ולאם כולל מאקרוזומיה של העובר, סיכון מוגבר להתפתחות סוכרת מסוג 2 (T2DM) ומחלות לב וכלי דם בהמשך[47]. משקל יתר וסינדרום מטאבולי הם בין גורמי הסיכון המובילים להתפתחות GDM. פעילות גופנית (פ"ג) אירובית ואימון התנגדות משפרים את הרגישות לאינסולין, ומורידים את פרופיל סמני הדלקת של האם[48]. כמו כן, פ"ג מפחיתה את הסיכון ללידה מוקדמת וניתוח קיסרי, ובנוסף יש לה השפעה חיובית להפחתת הסיכון ללחץ דם גבוה ועלייה גבוהה מהצפוי במשקל הגוף במהלך ההיריון[47][49].
המלצות לפעילות גופנית במהלך סוכרת הריונית
פעילות גופנית במהלך ההיריון נמצאה בטוחה על ידי הקולג' האמריקאי לגניקולוגים ומיילדים (ACOG), הקולג' האמריקאי לרפואת ספורט (ACSM) וגופים נוספים. הקווים המנחים כוללים אימון אירובי בעצימות של עד 60 אחוזים מרזרבת הדופק, או 60-50 אחוזים אחת מצריכת החמצן המרבית. בטווחי דופק של 90-60 אחוזים מהדופק המרבי לנשים, שהיו מאומנות טרום ההיריון, ו-60–70 אחוזים מהדופק המרבי לכאלו שאינן מאומנות. לאימוני כוח 2–3 אימונים שאינם בימים עוקבים, 10-5 תרגילים לקבוצות שרירים גדולות ושרירי ליבה, 10-8 חזרות, 2-1 סטים. בנוסף, יש להקפיד על תרגילים עם אימפקט נמוך, ובתרגילי גמישות טווח תנועה יהיה בהתאם לנוחות ההרה. פעילות גופנית בעצימות זו בטוחה לאם ההרה. אולם גם עצימות מאמץ גבוהה יותר, 81 אחוזים מעתודת הדופק, לא הראתה סיבוכים באם או בעובר. מומלץ להימנע מתרגילים איזומטריים, למניעת יתר לחץ דם, ולהרים משקלים קלים במספר חזרות רב. בשל השונות הדינמית בדופק האם במהלך ההיריון מומלץ להסתמך על תחושת מאמץ סובייקטיבית ברמת המתבטאת בטווח הערכים 12–14 על פי סולם בורג לתחושה סובייקטיבית (Borg RPE Scale - RPE) מתוך טווח הערכים 6–20 בסולם זה[49].
התוויות נגד ביצוע אימון גופני אירובי בנשים הרות כוללות את המצבים הבאים: נוכחות מחלת לב, מחלת ריאה חסימתית, היריון מרובה עוברים, דימום תדיר, היפרדות שלייה לאחר שבוע 26, רעלת היריון, לחץ דם גבוה או אנמיה. פעילות גופנית, הנחשבת לבטוחה בהיריון נטול סיבוכים, הינה: הליכה, שחיה, רכיבה על אופניים נייחים, משחקי מחבט, ריצה ואימון התנגדות[22],[47][49].
גורמי הסיכון לסיבוכי סוכרת והנחיות ליישום בפעילות גופנית
למחלת הסוכרת סיבוכים אפשריים שונים הדורשים התייחסות והתאמה אישית של אנשי המקצוע לרבות במקרים של התוויות לפעילות ולאימון גופניים. בטבלה 2 מתוארים הסיבוכים המרכזים וכיצד יש להתאים את הפעילות הגופנית במצבים אלו[5],[22].
חדשנות וטכנולוגיות דיגיטליות מתקדמות, לניטור אורחות חיים ופעילות גופנית
מפת הדרכים של עולם הרפואה המתקדמת, "רפואת העתיד", מורכבת מ-3 קווי יסוד שצוברים תאוצה במערכות הבריאות:
- תשתית רפואית ופרה-רפואית רב תחומית ורב מקצועית
- רפואה מתקדמת מותאמת אישית
- טכנולוגיה לרפואה דיגיטלית, בקרה ומעקב בזמן ובסביבה הטבעית של המטופל
הקמת פלטפורמה לאומית לרפואה מותאמת אישית בהתבססות על הידע המדעי הנרחב העוסק בפיזיולוגיה של המאמץ בשילוב פלטפורמה דיגיטלית לניטור מדדים פיזיולוגיים מרחוק, תעניק תשתית לרפואה מותאמת אישית לשינוי הרגלי חיים. מיפוי גורמי הסיכון לסוכרת ולמחלות מטבוליות באוכלוסייה, שימוש בישומי למידת ממכונה (Machine Learning), בינה מלאכותית (AI) ו-Big Data יאפשרו להטמיע פעילות גופנית באופן מותאם בתוכניות טיפול של חולה הסוכרת בסביבה הטבעית שלו, תוך ניטור ומעקב דיגיטלי לטיפול בגורמי הסיכון, סוכר, לחץ דם, השמנת יתר, שינוי אורח חיים בריא ותרגול הכושר הגופני אשר יעשה בבית המטופל.
פלטפורמות להדרכה ואימון דיגיטלי, נמצאות בשימוש במיוחד בתוכניות בריאות לשיקום לב ומאפשרות לצוות המקצועי לנטר מדדי אימון באופן פאסיבי ואקטיבי, מדיווח של המטופל ומחיישני דופק ותנועה, לווסת את עצימות ונפח הפעילות בהתאם לנתונים המתקבלים ומתעדכנים באופן יומיומי כאשר הוא מבצע את הפעילות בביתו, מקום העבודה שלו, חדר כושר או בכל מקום שבו נוח לו להתאמן. הפיזיולוג וצוות השיקום מנתח את הנתונים, מעביר משוב על איכותו, מקבל התרעות על שינויים וחריגות מטווח התקין של המדדים הפיזיולוגיים וממשב את המטופל בהתאם. המערכות נמצאו יעילות ובטוחות לשימוש וקבלו את אישור משרד הבריאות לשימוש בקרב חולי לב (מראה מקום חוזר מנכ"ל משרד הבריאות שיקום מרחוק)[50][51][48].
- בנוסף לפעילויות אחרות מומלץ לבצע גם תרגילי גמישות לשיפור טווחי תנועה
- מומלץ לשלב את המתיחות להגדלת טווחי התנועה בזמן החימום או לאחר הפעילות
- חשוב לחזק את השרירים הסובבים את המפרק הפגוע
- יש להימנע מפעילות שמגבירה לחץ פלנטרי במקרים של שינויים בכף רגל סוכרתית
| רקע בריאותי | מצבים שיש לקחת בחשבון בביצוע פ"ג | המלצות ודגשים עיקריים לפ"ג |
|---|---|---|
| מחלות קרדיווסקולריות: מחלת עורקים כלילית |
|
|
| אנגינה במאמץ |
|
|
| אוטם שריר הלב |
|
|
| אי ספיקת לב |
|
|
| יתר לחץ דם (יל"ד) |
|
|
| שבץ מוחי |
|
|
| מחלת עורקים היקפית |
|
|
| מחלות נוירולוגיות: נוירופתיה היקפית |
|
|
| דפורמציה מכף הרגל |
|
|
| כיבים בכפות הרגלים/ קטיעה |
|
|
| נוירופתיה אוטונומית |
|
|
| מחלות עיניים: רטינופתיה לא שנשונית קלה-בינונית |
|
|
| רטינופתיה לא שגשוגית חמורה ורטינופתיה שנשונית לא יציבה |
|
|
| קטרקט |
|
|
| מחלות כליה: מיקרואלבומינוריה |
|
|
| נפרופתיה גלויה |
|
|
| מחלת כליה סופנית |
|
|
| מגבלות אורתופדיות: שינויים מבניים במפרקים |
| |
| ארטריטיס |
|
|
אחד העזרים הטכנולוגיים שיכולים לסייע בניטור בהתאמה אישית של הפעילות הגופנית ביחס לרמות הסוכר בדם הם חיישני סוכר רציפים, המאפשרים קריאה רציפה של רמות הסוכר בשכבת השומן התת-עורית, באמצעות, חיישן, מד סוכר רציף, CGM (Continuous Glucose Monitoring). המכשיר מחובר לגוף בנקודה אחת (לרוב בזרוע, בבטן או ברגל) ומדווח כל דקה עד 5 - בהתאם למכשיר - על רמת הסוכר במטרה להתריע מפני נפילות סוכר ולאפשר לחולה להתאים את התזונה והזרקת האינסולין לרמות הסוכר בגוף[52].
מכיוון שידוע כי מטופלים רבים הסובלים מסוכרת תלוית אינסולין נמנעים מלבצע פ"ג בשל החשש מירידה מסוכנת ברמות הסוכר בדם, המשאבות עם פונקציית CGM (ניטור סוכר רציף), מאפשרות לעקוב באופן רציף אחר רמות הסוכר בדם ובכך מסייעות בביצוע פ"ג בצורה בטוחה יותר ללא חשש. פורסמה הצהרת עמדה חדשה עם המלצות כיצד להיעזר בחיישני הגלוקוז, CGM ו-is CGM. לפני, בזמן ולאחר ביצוע פ"ג. המלצות אלו יכולות לשמש כמדריך התחלתי כיצד לבצע את ההתאמות הנדרשות כאשר מעבר למדריך הבסיסי יש לעשות התאמות אישיות לכל מטופל[52][53][54].
התרומה של תוכניות התערבות ברחבי העולם לפעילות גופנית לחולי סוכרת
חשיבותה של הפעילות הגופנית לטיפול בסוכרת וסיבוכיה, ידועה לקהילה הרפואית ומבוססת מדעית מזה שנים. לדוגמה, במחקרים גדולים ממדינות אחרות, כגון, סין Da Qing impaired Glucose Tolerance Diabetes[13], פינלנד, ה-Finnish Diabetes Prevention Study (DPS)[14], וארצות הברית, ה-(Diabetes Prevention Program (DPP[15], שינויים באורח חיים שכללו פעילות גופנית בעצימות בינונית, תרמו באופן ניכר למניעת התפתחות סוכרת מסוג 2[14]. השינוי באורח החיים במקרים מסוימים, היה יעיל יותר מטיפול תרופתי (מטפורמין)[15] והפעילות הגופנית אף נמצאה יעילה יותר מהתערבות תזונתית[13]. ברחבי העולם השתמשו עד היום במודלים שונים הכוללים מענה מקצועי רב-תחומי, ניהול ומעקב כגון, תוכנית ה-DPP בארצות הברית[15], המאפשרת טיפול ומעקב בקבוצות קטנות בהנחיית מאמנים בעלי הסמכה במקצועות הבריאות, הפיזיולוגיה של המאמץ, התזונה הקלינית, פסיכולוגיה התנהגותית או חינוך לבריאות. מודל נוסף שנבחן בפינלנד, DPS[14], כלל פגישות ייעוץ והנחיות לתזונה ופעילות גופנית תחת בקרה של הרופא המטפל. הנבדקים הונחו להעלות את רמת הפעילות הגופנית הכללית שלהם, בשילוב של מפגשים יזומים שכללו אימוני התנגדות מחזוריים מובנים עם תוכנית מותאמת אישית. במחקר הסיני[13], עודדו הרופאים והצוות הסיעודי במרפאות להעלות את רמת הפעילות הגופנית של משתתפי התוכנית לפחות שעה ביום או שעתיים עבור חולים מעל גיל 50 ללא מחלות רקע.
תוכניות פעילות גופנית במסגרת הקהילה לקבוצות הומוגניות מבחינת מאפיינים כמו גיל ומחלות כרוניות הן התערבויות מומלצות על ידי ארגון הבריאות העולמי לקידום פעילות גופנית. בנוסף להשפעה הבריאותית נמצא שתוכניות אלו הן ישימות ובעלות הענות ארוכת טווח יותר מאשר פעילות במסגרת אישית. עם זאת פעמים רבות תוכניות אלו אינן מצליחות ביישום ההנחיות המקובלות לפעילות גופנית ו/או בנוסף, לעיתים עלותן אינה זולה.
| לפני הפעילות |
|---|
|
| בזמן הפעילות |
|
| לאחר הפעילות |
|
על רקע זה בוצע מחקר הבודק את היעילות של תוכנית פעילות גופנית, המבוצעת במסגרת הקהילה, למשך 9 חודשים על איזון גליקמי וגורמי סיכון קרדיווסקולריים ב-124 חולי סוכרת מסוג 2 סך הכל, גיל ממוצע 7.20 ± 63.25. 85 חולים היוו קבוצת ביקורת המקבלים טיפול רגיל ו-39 משתתפים היוו את קבוצת המחקר אשר התאמנה על פי התוכנית של ה-Diabetes em Movimento בפורטוגל המבוססת על ההנחיות הבינלאומיות המקובלות לפ"ג לחולי סוכרת מסוג 2 ולמניעת נפילות. התוכנית כללה פעילות אירובית, התערות, שיווי משקל וגמישות, 3 פעמים בשבוע בימים שאינם עוקבים, 70 דקות כל אימון. האימונים בוצעו כמתחמי ספורט עירוניים הכוללים מסלולי ריצה מתאימים לכל מזג אוויר, מדשאות ואולמות לפעילות גופנית[55].
אביזרי הכושר שהשתמשו בהם היו אביזרים בעלות נמוכה כגון, כדורי כוח, כדורי פיטנס, משקוליות וכדומה. התוכנית כללה 5 מודלים שונים של פעילות גופנית כולל אימונים מתמשכים בעצימויות שונות, ואימוני HIIT כאשר כל תוכנית כללה את כל מרכיבי הכושר הגופני, בעצימות בינונית-קשה (17-12 על פי סולם בורג), באימונים השתתפו 30 מתאמנים, והם נוהלו על ידי מומחים מתחום הכושר הגופני ואחות. התוכנית נמצאה יעילה באיזון גליקמי, שומני הדם, לחץ הדם, מדדים אנתרופומטריים, וירידה בסיכון לפתח מחלת עורקים כלילית ב-10 השנים הבאות. ההיענות לתוכנית הייתה כ-80 אחוזים.
ה-DCEP (Diabetes Community Exercise and education Program), הוא מחקר אקראי מבוקר שעדיין מתקיים בניו זילנד, ובו מנסים לבדוק את היעילות ארוכת הטווח של תוכנית התערבות הכוללת פעילות גופנית וחינוך לחולי סוכרת. מטרת המחקר היא לבדוק מדדי בריאות כגון המוגלובין A1c, בריאות גופנית ואיכות חיים במעקב של שנה אצל המשתתפים במחקר, את העלות תועלת ולהעריך את היכולת והמחסומים ליישום התוכנית בשני אתרי מחקר שונים. 220 חולי סוכרת מעל גיל 35 גויסו ממרפאות מקומיות כאשר במשך 12 שבועות, כל מטופל משתתף פעמיים בשבוע במפגש שנוהל על ידי אחות ופיזיותרפיסטים. כל מפגש אורך 90 דקות וכולל 45 דקות של אימון גופני ו-45 דקות של הדרכות בנושאי בריאות רלוונטיים. האימון הגופני כולל חימום אירובי של כ-5 דקות, וחצי שעה של אימון מחזורי כוח ואירובי עם דגש על קבוצות שרירים גדולות ולסיום 5 דקות של תרגילי גמישות. עצימות האימון מותאמת באופן אינדיבידואלי ועל פי הקומורבידיות והאימון מבוסס על הנחיות מקובלות לפעילות גופנית. בסיום 12 השבועות מנפיקים מעין מכתב סיכום לרופא המטפל ולמטופל עצמו. המטופלים עצמם ממשיכים להגיע עוד פעמיים בשבוע לאימונים גופניים לשם תחזוקה. הנתונים יאספו ב-4 נקודות זמן, בכניסה למחקר, לאחר 12 שבועות ההתערבות, לאחר 6 חודשים מההתערבות (9 חודשים) ולאחר 12 חודשים מההתערבות[56].
הטמעת תוכניות התערבות במערך הרפואי לטיפול בחולי סוכרת בישראל - סקר מקצועות הבריאות בישראל
בסקר שנערך בקרב אנשי המקצוע מתחום הבריאות (רופאים, פיזיולוגים של המאמץ, פיזיותרפיסטים, מאמנים ומורים לספורט) נשאלו המשתתפים כיצד לדעתם יש להטמיע תוכנית לאומית לפעילות גופנית בקרב חולי סוכרת מסוג 2. על פי תוצאות הסקר נראה כי בישראל קיימת מודעות לחשיבות הפעילות הגופנית לבריאות החולים, עם 97.8 אחוזים מהמשיבים שציינו את הצורך לשלב את הפעילות הגופנית במערך הטיפול הכוללני בחולי סוכרת. המשיבים העידו ככלל כי הם רואים חשיבות בפ"ג לבריאותם של סוכרתיים ושפעילות גופנית צריכה להשתלב במערך הטיפול הרפואי, ללא הבדל משמעותי בין המקצועות של המשיבים.
תשתיות לאומיות והסברה:
מסקר מקצועות הבריאות, ניכר שיש צורך לתגבר ברמה לאומית ייעוץ רב תחומי לחולי הסוכרת (57.3 אחוזים) ועל תוכנית כזו להיות ממומנת ישירות על ידי קופות החולים בסל הבריאות (77.1 אחוזים). כמו כן יעילות ההסברה במערכת הבריאות. לחשיבותה של הפעילות הגופנית עבור חולי סוכרת בישראל נתפסת כלא מספקת, ובנוסף עולה כי 41.8 אחוזים ממשיבי הסקר בקיאים רק באופן חלקי בהמלצות המקובלות והעדכניות לפעילות גופנית לחולי סוכרת מסוג 2.
מרבית משיבי הסקר ציינו כי חשוב לתגבר את ההמלצות לפעילות תוך בקרה ומעקב מקרוב ומרחוק. בהתאם לתוצאות המחקר הנוכחי ובהמלצתנו, מערך טיפול רב תחומי צריך להיות ממומן בסל הבריאות והמסגרת המתאימה ביותר לכך על פי משיבי הסקר היא בשירותי קופות החולים (33 אחוזים) ו/או באופן עצמאי תוך ניטור וליווי צמוד מרחוק (32 אחוזים).
סיכום
קיימת חשיבות רבה להטמעת פעילות ואימון גופני כאמצעיים מרכזיים לשמירה על המאזן הגליקמי והבריאות הכללית בחולי סוכרת ובטרום סוכרתיים. ההמלצות ונקיטת אמצעי הזהירות הם אינדיבידואלים ומשתנים בהתאם לסוג הסוכרת, גיל, מגדר, רמת הפעילות והכושר הגופני, נוכחות של סיבוכי סוכרת שונים, מצב בריאותי ותפקודי כללי ובהתאם להעדפות ולצרכים האישיים של כל מטופל. יש לשלב פעילות גופנית יזומה אירובית ואימוני התנגדות משולבים עם מרכיבי כושר גופני נוספים לשימור הכושר הגופני והתפקוד, כמו גם להמליץ על הפחתת זמן ישיבה עם הפסקות יזומות של הישיבה באמצעות פעילויות שונות, תוך התאמה אישית למטופל על פי סדר יומו, ומצבו הקליני. קיימת חשיבות למסגרת מתאימה שתסייע לחולה הסוכרת לשנות התנהגות לאורח חיים בריא תוך קידום ואימוץ פעילות גופנית כחלק מאורח חיים זה. לשם כך קיימת חשיבות רבה לשילובם של אנשי מקצוע מתאימים, מוסמכים ומנוסים מתחום הרפואה, הפיזיולוגיה של המאמץ, התזונה הקלינית, קידום הבריאות, הפיזיותרפיה והכושר הגופני והאימון, כחלק ממערך הטיפול בחולים סוכרתיים. בהתחשב במודלים שכבר פותחו בעולם יחד עם הבנת הצרכים והמסגרות הטיפוליות השונות במדינת ישראל ניתן ליישם מודל רב תחומי הכולל תוכנית אינטגרטיבית לטיפול במחלת הסוכרת תוך שיתוף פעולה מובנה בין הרופא המטפל, פיזיולוג המאמץ, הדיאטנים הקליניים, פיזיותרפיסטים ומאמני כושר אשר עברו הכשרה ייחודית בתחום. מודל כזה ניתן לשלב במסגרת הקהילה וקופות החולים כחלק ממערך לאומי לטיפול ולהתמודדות עם מחלת הסוכרת בישראל.
חשוב לזכור - פעילות גופנית במערך הרפואי לטיפול בחולי סוכרת מסוג 2 בישראל
- שכיחותה של סוכרת מסוג 2 עולה בהתמדה ברחבי העולם וזאת במקביל לעלייה בהשמנה, היעדר פעילות גופנית ואורח חיים יושבני
- היעדר פעילות גופנית בחולים סוכרת מסוג 1 ומסוג 2 קשור בעלייה בתמותה מוקדמת. מאידך, שיפור הכושר הגופני האירובי וכח השריר קשורים בירידה בתמותה עקב מחלות קרדיווסקולריות ומכל סיבה שהיא
- ההנחיות לפעילות גופנית מיטבית כוללות הפחתת יושבנות ופעילות אירובית יזומה, כח, אימוני HIIT ואימונים נוספים, אשר נמצאו כבעלי ערך בריאותי מוסף כגון שיווי משקל, גמישות וקואורדינציה
- פעילות גופנית נמצאת בטוחה ויעילה כאשר היא מבוצעת בהתאמה אישית ובמסגרת משוב ובקרה של איש מקצוע מומחה בתחום
- המרשם לפעילות גופנית מותאמת אישית מבוסס על עקרון ה-FITT: תדירות, עצימות משך וסוג הפעילות המבוצעת בשבוע
- השילוב של פעילות אירובית עם פעילות כח נמצא יעיל יותר להורדת HbA1c מאשר כל אחת מהפעילויות המבוצעת בנפרד
- הערכה קלינית לפני תחילת תוכנית אימונים צריכה להתבצע על פי חומרת המחלה וסיבוכיה, רמת הפעילות המתוכננת, הכושר הגופני והניסיון הקודם באימון
- התוויית תוכנית האימונים דורשת התייחסות ספציפית ואמצעי זהירות עקב הסיכון לסיבוכי מחלת הסוכרת, כנון: מחלות קרדיווסקולריות, היפוגליקמיה, היפרגליקמיה, נוירופתיה היקפית ומרכזית, רטינופתיה ומחלות כליה
- לפעילות גופנית יתרונות בריאותיים גם לנשים הסובלות מסוכרת הריונית וגם לעובר
- חידושים טכנולוגים שונים הכוללים משאבות סוכר ושילוב פלטפורמה דיגיטלית לניטור מדדים פיזיולוגיים מרחוק, עשויים להעניק תשתית להתוויית תוכנית מותאמת אישית ותהליכי משוב ובקרה
- מומלץ לפתח מסגרת ייעודית לחולי סוכרת, הכוללת פעילות גופנית מפוקחת וייעוץ רב מקצועי לשינוי אורחות חיים, בדומה למסגרת שקיימת היום בישראל בתחום שיקום הלב
ביבליוגרפיה
- ↑ 1.0 1.1 Lee DC, Sui X, Church TS, & al. Changes in fitness and fatness on the development of cardiovascular disease risk factors: hypertension, metabolic syndrome, and hypercholesterolemia. Journal of the American College of Cardiology. 2012 Feb 14;59(7):665-72.
- ↑ 2.0 2.1 2.2 Sluik D, Buijsse B, Muckelbauer R, & al. Physical activity and mortality in individuals with diabetes mellitus: a prospective study and meta-analysis. Archives of internal medicine. 2012 Sep 24;172(17):1285-95.
- ↑ 3.0 3.1 3.2 3.3 Aune D, Norat T, Leitzmann M, & al. Physical activity and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis.
- ↑ 4.0 4.1 4.2 4.3 4.4 Colberg SR, Sigal RJ, Fernhall B, & al. Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care. 2010 Dec 1:33(12): e147-67.
- ↑ 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 Colberg, Sheri R & al. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.
- ↑ 6.0 6.1 6.2 6.3 6.4 Ryden L, Grant PJ, Anker SD, & al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). European heart journal. 2013 Oct 14;34(39):3035-87.
- ↑ 7.0 7.1 7.2 7.3 Dube MC, Lavoie C, Weisnagel SJ. Glucose or intermittent high-intensity exercise in glargine/glulisine users with T1DM. Medicine and science in sports and exercise. 2013 Jan 1;45(1):37־.
- ↑ 8.0 8.1 Boule NG, Haddad E, Kenny GP, & al. Effects of exercise on glycemic control and body mass in type 2 diabetes mellitus: a meta-analysis of controlled clinical trials. Jama. 2001 Sep 12;286(10):1218-27.
- ↑ 9.0 9.1 Sigal RJ, Kenny GP, Wasserman DH, & al. Physical activity/exercise and type 2 diabetes: a consensus statement from the American Diabetes Association. Diabetes care. 2006 Jun 1;29(6):1433-8.
- ↑ Goodyear LJ, Kahn BB. Exercise, glucose transport, and insulin sensitivity. Annual review of medicine. 1998 Feb;49(1):235-61.
- ↑ 11.0 11.1 Chimen M, Kennedy A, Nirantharakumar K, & aL What are the health benefits of physical activity in type 1 diabetes mellitus? A literature review. Diabetologia. 2012 Mar 1;55(3):54251.
- ↑ 12.0 12.1 Fujiwara, Shunsuke Eguchi, Hiroki Murayama &al. Relationship between diet/exercise and pharmacotherapy to enhance the GLP-1 levels in type 2 diabetes. Endocrinol Diabetes Metab. 2019 May 16:2(3).
- ↑ 13.0 13.1 13.2 13.3 X R Pan, G W Li, Y H Hu, & al. Effects of Diet and Exercise in Preventing NIDDM in People with Impaired Glucose Tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care, 1997 Apr;20(4):537-44.
- ↑ 14.0 14.1 14.2 14.3 Jaana Lindstrom, Anne Louheranta, Marjo Mannelin, The Finnish Diabetes Prevention Study (DPS): Lifestyle Intervention and 3-year Results on Diet and Physical Activity. Diabetes Care, 2003 Dec;26(12):3230-6.
- ↑ 15.0 15.1 15.2 15.3 William C Knowler, Elizabeth Barrett-Connor, Sarah E Fowler & al. Reduction in the Incidence of Type 2 Diabetes with Life- style Intervention or Metformin. N Engl J Med, 2002 Feb 7;346(6):393-403.
- ↑ American Diabetes Association. 3. Foundations of care and comprehensive medical evaluation. Diabetes Care. 2016 Jan 1:39 (Supplement 1): S23-35.
- ↑ 17.0 17.1 17.2 Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. American College of Sports Medicine., American Diabetes Association. Diabetes Care. 2010 Dec; 33(12): el47-67.
- ↑ 18.0 18.1 18.2 18.3 David L. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. European heart journal. 2020 Jan 1;41(2):255-323.
- ↑ 19.0 19.1 19.2 19.3 Hordern MD, Dunstan DW, Prins JB, & al. Exercise prescription for patients with type 2 diabetes and pre-diabetes: a position statement from Exercise and Sport Science Australia. Journal of Science and Medicine in Sport. 2012 Jan 1;15(1):25-31.
- ↑ 20.0 20.1 20.2 20.3 20.4 Mendes R, Sousa N, Barata JT. Physical activity and public health: recommendations for exercise prescription. Acta medica portuguesa. 2011;24(6):1025-30.
- ↑ 21.0 21.1 21.2 Tudor-lockec, craig cl, thyfaultjp, spence jc. a step-defined sedentary lifestyle index:< 5000 steps/day. applied physiology, nutrition, and metabolism. 2013;38(2):100-14.
- ↑ 22.0 22.1 22.2 22.3 Hansen d, peeters s, zwaenepoel b, verleyen d, wittebrood c, timmerman n, schotte m. Exercise assessment and prescrip־ tion in patients with type 2 diabetes in the private and home care setting: clinical recommendations from axxon (Belgian physical therapy association). Physical therapy. 2013 may 1;93(5):597-610.
- ↑ 23.0 23.1 פעילות גופנית במסגרת מניעה ראשונית ושניונית של סוכרת מאת האיגוד הקרדיולוגי בישראל והחברה לרפואת ספורט בישראל. ההסתדרות הרפואית בישראל, המועצה המדעית, האגף לאבטחת איכות. פרק 2012,4.
- ↑ Roxburgh BH, Nolan PB, Weatherwax RM, Dalleck LC. Is moderate intensity exercise training combined with high intensity interval training more effective at improving cardiorespiratory fitness than moderate intensity exercise training alone? Journal of sports science & medicine. 2014 Sep;13(3):702.
- ↑ Exercise and type 2 diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. American College of Sports Medicine., American Diabetes Association. Diabetes Care. 2010 Dec; 33(12): el 47-67.
- ↑ 26.0 26.1 26.2 26.3 Mendes r, sousa n, almeida a, subtil p, guedes-marques f, reis vm, themudo-barata jl. Exercise prescription for patients with type 2 diabetes—a synthesis of international recommendations: narrative review. British journal of sports medicine. 2016 nov 1;50(22):1379-81.
- ↑ 27.0 27.1 27.2 27.3 נייס ש, קונסטנטיני נ. מרשם אישי לאימון גופני ולבריאות. מהדורה שנייה. 2013. דפוס איילון ירושלים. פרק אימון לפיתוח הכושר הארובי
- ↑ Sonchan W, Moungmee P, Sootmongkol A. The Effects of a Circuit Training Program On Muscle Strength, Agility, Anaerobic Performance and Cardiovascular Endurance. International Journal of Medical, Health, Biomedical, Bioengineering and Pharmaceutical Engineering. 2017 Apr 1;11(4):170-3.
- ↑ Cauza E, Hanusch-Enserer U, Strasser B, Ludvik B, Metz-Schimmerl S, Pacini G, Wagner O, Georg P, Prager R, Kostner K, Dunky A. The Relative Benefits of Endurance and Strength Training On the Metabolic Factors and Muscle Function of People with Type 2 Diabetes Mellitus. Archives of Physical Medicine and Rehabilitation. 2005 Aug 1;86(8):1527-33.
- ↑ Tokmakidis Sp, ZoisCe, Volaklis Ka, Kotsa K, Touvra Am. The Effects of a Combined Strength and Aerobic Exercise Program On Glucose Control and Insulin Action in Women with Type 2 Diabetes. European Journal of Applied Physiology. 2004 Aug;92(4):437-42.
- ↑ Abate m, schiavone c, pelotti p, salini v. Limited joint mobility in diabetes and ageing: recent advances in pathogenesis and therapy. Int j immunopathol pharmacol 2010; 23:997-1003.
- ↑ Pan b, ge I, xun yq, chen yj, gao cy, han x, zuo Iq, shan hq, yang kh, ding gw, tian jh. Exercise training modalities in patients with type 2 diabetes mellitus: a systematic review and network meta-analysis. International journal of behavioral nutrition and physical activity. 2018 DEC;15(1): 72.
- ↑ Morrison s, colberg sr, mariano m, parson hk, vinik ai. Balance training reduces falls risk in older individuals with type 2 diabetes. Diabetes care. 2010 apr 1;33(4):748-50.
- ↑ De mettelinge tr, cambier d, calders p, van den noortgate n, delbaere k. Understanding the relationship between type 2 diabetes mellitus and falls in older adults: a prospective cohort study. Pios one. 2013 jun 25,•8(6): e67055.
- ↑ Mohtashami, s. Et al. "evaluation of balance in patients with diabetic peripheral neuropathy after a 4-week functional and balance exercise program." Arak medical university journal 16 (2013): 67-75J.
- ↑ Jacobson bh, thompson b, wallace t, brown I, rial c. Independent static balance training contributes to increased stability and functional capacity in community-dwelling elderly people: a randomized controlled trial. Clinical rehabilitation. 2011 jun;25(6):549-56.
- ↑ 37.0 37.1 Salsabili h, bahrpeyma f, forogh b, rajabali s. Dynamic stability training improves standing balance control in neuropathic patients with type 2 diabetes. Journal of rehabilitation research & development. 2011 oct 1;48(7).
- ↑ 38.0 38.1 Xiao cm, zhuang yc. Effects of tai chi ball on balance and physical function in older adults with type 2 diabetes mellitus. Journal of the american geriatrics society. 2015 jan;63(1):176-7.
- ↑ Ebrahimif, mahdavinejad rjalilyh. The effects of selected pilates exercises on muscle strength, balance and hbalc in female patients with diabetes type 2. Journal of exercise science and medicine. 2015 sep 23;7(2):251-65.
- ↑ 40.0 40.1 40.2 Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes care, 2016, 39.11:2065-2079.
- ↑ https://www.diabeteshealth.com/exercise-often-raises-blood-glucose-in-type-1-diabetes/
- ↑ http://www.diabetesincontrol.com/insulin-pump-use-and-exercise-strategies/
- ↑ Yardley je, kenny gp, perkins ba, riddell me, malcolm j, boulay p, khandwala f, sigal rj. Effects of performing resistance exercise before versus after aerobic exercise on glycemia in type 1 diabetes. Diabetes care. 2012 apr 1;35(4):669-75.
- ↑ Eckel rh, grundy sm,zimmet pz. The metabolic syndrome. The lancet. 2005 apr 16;365(9468):1415-28.
- ↑ Snowling nj, hopkins wg. Effects of different modes of exercise training on glucose control and risk factors for complications in type 2 diabetic patients: a meta-analysis. Diabetes care. 2006 nov 1;29(11):2518-27.
- ↑ 46.0 46.1 Shahar j, hamdy o. Medication and exercise interactions: considering and managing hypoglycemia risk. Diabetes spectrum. 2015 feb 1;28(1):64-7.
- ↑ 47.0 47.1 47.2 Doi, 5. A., Furuya-Kanamori, L., Toft, E., Musa, O. A., Mohamed, A. M., Clark, J., & Thalib, L. (2020). Physical activity in pregnancy prevents gestational diabetes: A meta-analysis. Diabetes Research and Clinical Practice, 168,108371.
- ↑ 48.0 48.1 אמות מידה לשיקום לב מרחוק - חוזר משרד הבריאות
- ↑ 49.0 49.1 49.2 Ebert, T., Stepan, H., Schrey, S., Kralisch, 5., Hindricks, J., Hopf, L.,... & Bliiher, M. (2014). Serum levels of irisin in gestational diabetes mellitus during pregnancy and after delivery. Cytokine, 65(2), 153-158.
- ↑ Dor-Haim, H" Katzburg, S., & Leibowitz, D. (2019). A novel digital platform for a monitored home-based cardiac rehabilitation program. J Vis Exp, 146, e59019.
- ↑ Katzburg, S., Dor-Haim, H., Weiss, A.T., & Leibowitz, D. (2019). Detection of unexpected ischaemia due to left main disease during tele-rehabilitation using 12-lead electrocardiogram monitoring: a case report. European Heart Journal-Case Reports, 3(2), ytz073.
- ↑ 52.0 52.1 Moser O, Riddell MC, Eckstein ML, Adolfsson P, Rabasa-Lhoret R, van den Boom L, Gillard P, Norgaard K, Oliver NS, Zaharieva DP, Battelino T. Glucose management for exercise using continuous glucose monitoring (CGM) and intermittently scanned CGM (isCGM) systems in type 1 diabetes: position statement of the European Association for the Study of Diabetes (EASD) and of the International Society for Pediatric and Adolescent Diabetes (ISPAD) endorsed by JDRF and supported by the American Diabetes Association (ADA). Diabetologia. 2020 Dec;63(12):250120־.
- ↑ Jaklevic, Mary Chris. New Guidance for Type 1 Diabetes Continuous Glucose Monitoring Use During Exercise. JAMA, 2021, 325.3:211-212.
- ↑ Mendes R, Sousa N, Reis VM, Themudo-Barata JL. Implementing low-cost, community-based exercise programs for middle-aged and older patients with type 2 diabetes: what are the benefits for glycemic control and cardiovascular risk? Inter- national journal of environmental research and public health. 2017 Sep;14(9):1057.
- ↑ Implementing Low-Cost, Community-Based Exercise Programs for Middle-Aged and Older Patients with Type 2 Diabetes: What Are the Benefits for Glycemic Control and Cardiovascular Risk? - Int J Environ Res Public Health. 2017 Sep; 14(9): 1057.
- ↑ Hale, Leigh, et al. Protocol fora randomized controlled trial to evaluate the effectiveness of the diabetes community exercise and education programed (DCEP) for long-term management of diabetes. BMJ open, 2019,9.2: e025578.
המידע שבדף זה נכתב על ידי
- ד"ר איילת גלעדי, המכון לשיקום לב ומניעת מחלות לב, המרכז הרפואי קפלן, רחובות
- איתי נולדפרב, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב. מנחה תחום החינוך הגופני, דרכא בתי ספר. המכללה האקדמית סמינר הקיבוצים, הפקולטה למדעים
- ד"ר חורש דור-חיים, מרכז O2, אגף אד"מ לקדום בריאות ורפואת ספורט, קוסל קמפוס אדמונד ספרא, האוניברסיטה העברית


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק