מניעת שעלת
מתוך ויקירפואה
| שם הספר: תדריך חיסונים | ||
|---|---|---|
|
| ||
| מאת | משרד הבריאות, שירותי בריאות הציבור, המחלקה לאפידמיולוגיה, ירושלים | |
| שם הפרק | תרכיבים נגד אסכרה, פלצת ושעלת (אסלולריים) | |
| תחום | חיסונים | |
| סימוכין | אגף לאפידמיולוגיה | |
| תאריך פרסום | 9 בינואר 2014, עדכון ספטמבר 2020 | |
| קישור | באתר משרד הבריאות | |
| תאריך עדכון | פברואר 2016 | |
המניעה העיקרית של השעלת מבוססות על מתן חיסון ראשוני בגיל הילדות בתרכיב DTaP ומתן מנות דחף בכיתה ב' או גיל 7-8 שנים ובכיתה ח' או גיל 13-14 שנים[1] בתרכיב Tdap.
למניעת שעלת נדרשים גם אמצעי פיקוח שלהלן :
ניטור התחלואה
- דיווח בהקדם על המחלה הקלינית מהרופאים המטפלים ללשכות הבריאות, ומלשכות הבריאות לאגף לאפידמיולוגיה של משרד הבריאות .
- איבחון מעבדתי לפחות בחלק מהמקרים הקליניים, אך בלי לעכב את יתר הפעולות.
אימות האבחנה מבוסס על בדיקות בקטריולוגיות (בידוד החיידק), מולקולריות (PCR) וסרולוגיות.
הגברת פעולות החיסון נגד שעלת
- הקפדה על מתן 4 מנות של סדרת החיסון הראשוני נגד שעלת ומנות דחף בכיתה ב' או גיל 7-8 שנים ובכיתה ח' או גיל 13-14 שנים[1] במסגרת התוכנית השיגרתית, על מנת להגיע לכיסוי מירבי.
- בעת ריבוי מקרי שעלת:
- ברמה ארצית
הקפדת-יתר על שיגרת החיסונים נגד שעלת ועל מתן החיסונים במועד המוקדם האפשרי. מומלץ על תחילת החיסון לא יאוחר מגיל חודשיים, אך אם ילד בן פחות מחודשיים מבקר בטיפת חלב מכל סיבה שהיא, וכאשר גילו (6 שבועות ויותר) ומצב בריאותו מאפשרים מתן חיסונים, אין לדחות מתן החיסון עד גיל חודשיים, ויש לחסן את המועמד לחיסון באותו ביקור.
כמו כן, מומלץ על רווח זמן של 6 שבועות בין 3 המנות הראשונות, תוך הקפדה על מתן מנת דחף לא לפני גיל 12 חודשים ועל המרווח בין המנה השלישית לבין מנת הדחף של 6 חודשים לפחות .
בנסיבות מיוחדות ולפי הודעה של האגף לאפידמיולוגיה ניתן להתחיל את סדרת החיסון הראשוני נגד שעלת בכל התינוקות במדינה בגיל 6 שבועות עם צמצום רווח הזמן בין 3 המנות הראשונות ל-4 שבועות (רווח הזמן המינימלי המותר), תוך הקפדה על מתן מנת דחף לא לפני גיל 12 חודשים ועל המרווח בין המנה השלישית לבין מנת הדחף של 6 חודשים לפחות . - ברמה מקומית (כגון, התפרצות המחלה בכפר, ישוב, קיבוץ, שכונה וכדומה)
מומלץ לשקול כל אירוע לגופו של עניין, ולאחר התייעצות עם האגף לאפידמיולוגיה לנקוט בצעדים הבאים:- התחלת סידרת החיסון הראשוני נגד שעלת בגיל 6 שבועות .
- צמצום רווח הזמן בין 3 המנות הראשונות ל-4 שבועות (רווח הזמן המינימלי המותר) תוך הקפדה על מתן מנת הדחף לא לפני גיל 12 חודשים ועל המרווח בין המנה השלישית לבין מנת הדחף של 6 חודשים לפחות .
- ברמה ארצית
דרכי מניעה במגעים הדוקים[2]
- מתן סדרת החיסון הראשוני והשלמת המנות החסרות של סדרת החיסון הראשוני נגד שעלת במגעים מתחת לגיל 7 שנים ומתן מנת דחף בגיל בית ספר (כיתה ב' או גיל 7-8 שנים וכיתה ח' או גיל 13-14 שנים) בתרכיבים המתאימים לגיל המועמד.
הערה: החיסון נגד שעלת יינתן גם למגעים עם תולדות המחלה בעבר[3] - טיפול אנטיביוטי מונע - לפי שיקול הרופא המטפל, במטרה לצמצם העברה משנית.
- הטיפול מומלץ לכל המגעים ההדוקים (כגון, בני בית/ מעון/ גן ילדים) בלי להתחשב בגיל או במספר מנות החיסון שקיבלו בעבר.
הטיפול אינו מומלץ כשיגרה למגעי כיתה/ בית ספר/ קייטנה וכדומה, אך יש לשקול מתן טיפול אנטיביוטי מונע למגעים ההדוקים של החולה, במיוחד בעת התפרצות המחלה במקומות אלה (2 מקרים או יותר). - מתן טיפול אנטיביוטי מונע דורש גישה פרטנית בכל מקרה ומקרה.
על הרופא המטפל לבחור את סוג התרופה, לקבוע את משך מתן התרופה, להתחשב בהתוויות מיוחדות ובהוריות נגד למתן התרופה בהתאם לעלון היצרן . - ההחלטה על צורך בטיפול אנטיביוטי מונע למגעי חולה שעלת אמורה להתבסס על יכולתו של החולה להדביק בעת המגע ועל טיב המגע (הסיכון להעברת הזיהום מאדם לאדם).
- משך תקופת ההדבקה אצל חולי שעלת (infectious period) מוגדר בספרות הרפואית כ-21 יום מאז תחילת השיעול, אך החולה נחשב מדבק מאז תחילת התקופה הקטרלית של המחלה, עוד לפני הופעת השיעול.
יחד עם זאת, תקופת ההדבקה עלולה להשתנות בהתאם לגיל החולה, מצב חסינותו וקבלת הטיפול באנטיביוטיקה מתאימה.
החולה נחשב כלא מדבק 5 ימים לאחר מתן אנטיביוטיקה מתאימה.
לדוגמה: תינוק שלא מחוסן ולא מטופל ע"י אנטיביוטיקה מתאימה עלול להדביק את המגעים במשך כ-6 שבועות מאז תחילת מחלתו.
לעומת זאת, ילד או מבוגר שחוסן בעבר ולא קיבל טיפול תרופתי עלול להדביק כשבועיים בלבד. - הטיפול נחשב יעיל ביותר כאשר הוא ניתן תוך 3 שבועות מעת החשיפה לחולה שעלול להדביק. עם זאת, יש לשקול מתן הטיפול עד 6 שבועות מעת החשיפה למגעים המשתייכים לקבוצת סיכון כגון, תינוקות עד גיל שנה, אנשים עם דיכוי במערכת החיסון או עם מחלת ריאות כרונית.
- התרופות האנטיביוטיות המומלצות לטיפול מונע:
- תרופות הבחירה
- Erythromycin (קבוצת מקרולידים) למתן דרך הפה. במשך 7-14 ימים.
- Azithromycin (קבוצת מקרולידים) למתן דרך הפה. במשך 5 ימים. שמות מסחריים של התרופה בישראל Azenil ו-250 Zeto[4].
- Clarithromycin (קבוצת מקרולידים) למתן דרך הפה במשך 7 ימים. שמות מסחריים של התרופה בישראל Klaridex, Klacid, Karin.
- תרופה חלופית: (Trimethoprim sulfamethoxazole (TMP-SMX למתן דרך הפה במשך 14 ימים[5].
- TMP-SMX מומלץ למגעי חולה שעלת עם רגישות יתר לתרופות הבחירה או למגעים עם חוסר יכולת ליטול תרופות הבחירה מכל סיבה שהיא .
- כמו כן, מומלץ להשתמש TMP-SMXs כאשר קיימת עמידות החיידק שבודד בחולה שעלת לאנטיביוטיקה מסוג מקרולידים .
- שם מסחרי של התרופה בישראל Resprim ,Diseptyl.
- הטיפול מומלץ לכל המגעים ההדוקים (כגון, בני בית/ מעון/ גן ילדים) בלי להתחשב בגיל או במספר מנות החיסון שקיבלו בעבר.
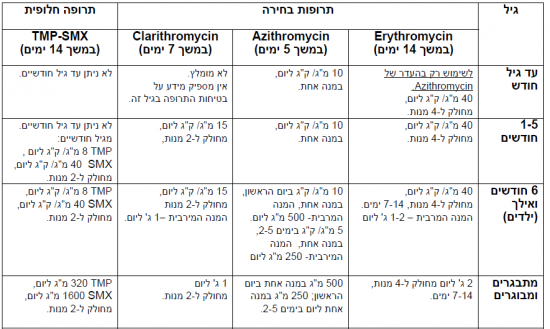 טיפול אנטיביוטי מונע למגעי חולה שעלת בהתאם לגיל וסוג התכשיר האנטיבקטריאלי[6]
טיפול אנטיביוטי מונע למגעי חולה שעלת בהתאם לגיל וסוג התכשיר האנטיבקטריאלי[6]- מתן טיפול מונע שעלת לאחר חשיפה של עובדי בריאות [7]:
- עובדי בריאות שנחשפו לשעלת ויטפלו בקבוצות סיכון גבוהה לשעלת קשה (ילודים מאושפזים ונשים הרות) צריכים לקבל טיפול אנטיביוטי מונע לאחר חשיפה.
- עובדי בריאות שנחשפו לשעלת ולא צפוי שיטפלו בקבוצות סיכון גבוה לשעלת קשה יכולים לבחור בין טיפול מונע לבין מעקב למשך 21 ימים אחרי החשיפה לשעלת וטיפול בתחילת סימנים ותסמינים של שעלת
- מתן טיפול מונע שעלת לאחר חשיפה של עובדי בריאות [7]:
הערות שוליים
- ↑ 1.0 1.1 ראו סעיף 4, עמוד 5 DTaP.
- ↑ הגדרת "מגע הדוק":
- מגע פנים אל פנים עם חולה סימפטומטי עם שיעול, נזלת.
- שהייה בקרבת המקום באותו חדר עם חולה סימפטומטי לפחות שעה אחת.
- מגע עם הפרשות פה או אף של חולה שעלת כגון, דרך שימוש בסכו"מ החולה, נשיקה, בדיקה רפואית, לרבות אף ולוע, פעולות החיאה מפה לפה.
- ↑ מומלץ לחסן נגד שעלת גם את הילדים עם תולדות של מחלת השעלת בעבר שאובחנה קלינית ומעבדתית, לרבות אישור מעבדתי על בידוד החידק או PCR חיובית, מכיוון שמשך החסינות לאחר המחלה אינו ידוע, אך ידוע שהחסינות דועכת במשך הזמן.
- ↑ יש לשקול תרופה חלופית בחולים עם מחלות לב הכוללות:
- הארכת מרווח ה - QT באק"ג, היסטוריה של torsades de pointes, תסמונת הארכת QT מולדת, bradyarrhythmia ואי ספיקת לב בלתי מאוזנת.
- מטופלים הנוטלים תרופות הידועות כמאריכות את מרווח ה- QT.
- מטופלים עם הפרעות תומכות הפרעות קצב מתמשכות, כגון : היפוקלמיה או היפומגנזמיה, קצב לב איתי (bradycardia) או מטופלים המקבלים תרופות אנטי-אריטמיות מקבוצה 1A או dofetilide, amiodarone, sotalol, quinidine, procainamide) III) - ראה עלון היצרן לרופא
- ↑ יש להעדיף תכשיר אנטיבקטריאלי לאנשים עם חסר G6PD.
- ↑ יש לעיין בעלון היצרן לגבי הוריות נגד למתן כל תכשיר אנטיבקטריאלי.
- ↑ הנחיות אלה מתייחסות גם לעובדי בריאות שכבר חוסנו ע"י Tdap (על פי ACI)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק 