האבחון והטיפול ברמות ליפופרוטאין (a) מוגברות בישראל - נייר עמדה
|
| |
|---|---|
| האבחון והטיפול ברמות (Lipoprotein(a מוגברות בישראל | |
| 250px | |
| האיגוד המפרסם |
|
| קישור | באתר הר"י |
| תאריך פרסום | מרץ 2024 |
| יוצר הערך |
|
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – ליפופרוטאין
מבוא
מידע רב הצטבר בנוגע לתפקיד של Lipoprotein(a) (Lp(a)) בהתפתחות מחלות לב וכלי דם משנית לטרשת העורקים והיצרות המסתם האאורטלי. עדויות אלו - מכניסטיות, אפידמיולוגיות, הדמייתיות וגנטיות, תומכות בקשר סיבתי בין Lp(a) ומחלות לב וכלי דם, הניעו את הפיתוח של תרופות חדשניות המפחיתות באופן סלקטיבי את רמות ה-(Lp(a, ונמצאות כעת בשלבים מתקדמים של מחקר קליני.
מספר ניירות עמדה פורסמו בשנה האחרונה על ידי גופים בינלאומיים מובילים ובהם דיון מקיף בנושאים שונים הקשורים ל-Lp(a) כולל פתוגנזה, אפידמיולוגיה, גנטיקה, שיטות מדידה, קשר לתחלואה, ריבוד סיכונים וטיפולים נוכחיים ועתידיים. להעמקה בהיבטים השונים הקשורים ל-(Lp(a. הקוראים מופנים לבחינת ניירות עמדה אלו[1][2][3].
במסמך הנוכחי נסקור בקצרה את המידע הקיים לגבי Lp(a), אך נתמקד בהיבטים הקשורים למדידת רמות Lp(a) והגישה הטיפולית באנשים עם רמת Lp(a) מוגברת במטרה ליצור אחידות בשיטות המדידה, ההתוויות לביצוע הבדיקה ודיווח התוצאות.
סקירה - Lipoprotein(a)
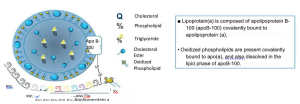
Lp(a) הוא חלבון שומני אשר מורכב מיחידה דמוית LDL (Low Density Lipoprotein) המכילה כולסטרול וחלבון APO-B, אשר מקושרת בקשר דיסולפידי לחלקיק ייחודי המכונה apo(a). חלקיק זה מורכב ממבנה שרשראות הנקראות Kringles (מסוג IV ו-V) ואזור פרוטאזה לא פעילה, אשר להן מבנה הומולוגי בחלקו לפלזמינוגן.
Kringle domains - אזורים חלבוניים המתקפלים בצורת לולאות ולהם תפקיד כחלבונים מקשרים, לרוב בחלבוני מערכת הקרישה. השם Kringle לקוח מהדמיון למאפה צפון אירופאי בעל שם דומה.
חלקיק זה תואר לראשונה בשנת 1963 על ידי Kara Berg, פרופ' לגנטיקה רפואית מנורווגיה, אולם במיוחד בשני העשורים האחרונים הוכח במחקרים אפידמיולוגים וגנטיים נרחבים כי לרמת Lp(a) בדם יש קשר עצמאי חזק, הנראה כסיבתי, להתפתחות מחלות לב וכלי דם - בעיקר מחלת לב כלילית אך גם למחלת כלי דם היקפית, שבץ מוחי והיצרות מסויידת של המסתם האאורטלי. ל-Lp(a) נטייה לדבוק בפלאק הטרשתי ולחדור לדפנות כלי הדם. הוא בעל השפעות פתוגניות משולבות: פרו-אטרוגניות עקב ריבוי כולסטרול (חלקיק דמוי LDL), השפעות מעודדות דלקת והסתיידויות בכלי הדם, עם שקיעה של oxidized phospholipids. בנוסף, משוער כי ל-(Lp(a השפעות מעודדות קרישיות-יתר המיוחסות למבנה ההומולוגי של (apo(a לפלזמינוגן, עם עיכוב שפעול של פלזמינוגן ופירוק קרישי דם. אולם ההשפעות הפרו-תרומבוטיות פחות מבוססות במחקרים בבני אדם. כמו כן, על אף שבעבודות תצפיתניות נצפתה[4] עלייה קלה בסיכון למאורעות תרומבואמבוליים ורידיים במטופלים עם Lp(a) מוגבר, קשר זה לא הוכח כנסיבתי בעבודות גנטיות.
רמת Lp(a) בדם נקבעת בעיקר גנטית. פולימורפיזמים ווריאנטים גנטיים בגן ל-LPA הקשורים לרמה גבוהה של Lp(a) שכיחים יותר באנשים עם תחלואה קרדיווסקולרית, ובניגוד לכך, וריאנטים גנטיים הקשורים לרמות Lp(a) נמוכות (כדוגמת מוטציות loss-of-function של LPA) נצפו כקשורות לשכיחות נמוכה של תחלואה ממחלות לב וכלי דם. רמת Lp(a) נמצאת ביחס הפוך לאורך שרשראות ה-Kringles (type IV2). ב-(apo(a ישנה וריאביליות גדולה בין אנשים שונים, עם יותר מ 40 איזופורמים שונים, כתלות במספר החזרות של KIV2. רוב האנשים הם הטרוזיגוטיים לשני איזופורמים שונים, ושיעור ההפרשה מהכבד של איזופורמים גדולים של (Lp(a הוא איטי יותר. לעומת זאת, הרמה של Lp(a) אצל כל אדם נשארת יציבה בדרך כלל לאורך החיים, ואינה מושפעת במידה רבה מאורחות חיים, תזונה, סביבה וטיפול תרופתי קיים.
משמעות קלינית והגישה הטיפולית באנשים עם רמת Lp(a) גבוהה
בהיעדר טיפולים ייעודיים להפחתה משמעותית של רמות Lp(a), באנשים בהם נמדדת רמה גבוהה של Lp(a) יש להסביר את חשיבות מרכיבי אורחות חיים בריאים - הימנעות מעישון, תזונה בריאה המבוססת על עקרונות התזונה הים תיכונית, פעילות גופנית סדירה ושמירה על משקל גוף תקין. בנוסף, יש להעצים איזון וטיפול בגורמי סיכון קרדיווסקולריים אחרים, כגון הפחתת רמות LDL-C, יתר לחץ דם ורמות סוכר בדם, זאת בכדי להפחית את הסיכון האבסולוטי להתפתחות מחלות לב וכלי דם. הטיפול ברמות LDL-C מוגברות צריך להתבצע בהתאם לקווים המנחים המקובלים.
על אף שסטטינים אינם מפחיתים רמות Lp(a) ואף עשויים להעלות במעט את רמת ה-Lp(a), היתרון בהפחתת סיכון קרדיווסקולרי על ידי הפחתת הכולסטרול בעזרת סטטינים משמעותי הרבה יותר מההשפעה הקלה על רמת ה-Lp(a). מעכבי PCSK9, בניגוד לסטטינים, מפחיתים בכ-20–25 אחוזים את רמת ה־Lp(a), ובעבודות מחקר (post hoc) עם נוגדנים מונוקלונאליים נצפה כי מטופלים אשר להם הייתה רמת (Lp(a גבוהה בדם נמצאו בדרגת סיכון קרדיווסקולרי גבוהה יותר והטיפול במעכבי PCSK9 הפחית את דרגת הסיכון במידה רבה יותר, מאשר מטופלים עם רמות (Lp(a שאינן מוגברות. למרות זאת, מעכבי PCSK9 אינם טיפול רשום להפחתת (Lp(a והסיכון הכרוך בו. ניאצין במינון גבוה גם כן יכול להפחית רמות (Lp(a כ-15–20 אחוזים כתלות במינון, אך עבודות מחקר מבוקרות בעבר לא הצליחו להדגים הפחתה בתחלואה קרדיווסקולרית עם תוספת של ניאצין לסטטין, ולכן הטיפול בניאצין אינו מומלץ באופן שגרתי (וגם לא זמין בארץ). במקרים של רמות קיצוניות של (Lp(a ומחלה טרשתית פרוגרסיבית תחת טיפול תרופתי אופטימלי, ניתן לשקול גם ביצוע lipoprotein aphaeresis שהוכח כיעיל.
בתהליכי פיתוח מתקדמים (מחקרי פאזה 2 ו-3) נמצאות תרופות הניתנות בהזרקה במנגנוני RNA Interference כנגד (apo(a, אשר להן יכולת הפחתה של כ 70–90 אחוזים מרמות (Lp(a. תרופות אלו נבחנות כעת במחקרים קליניים מבוקרים במטופלים עם מחלה קרדיווסקולרית מוכחת, ערכי LDL-C מאוזנים תרופתית עם סטטינים, ורמות (Lp(a מוגברות, בכדי לבחון האם הפחתת רמות (Lp(a תוביל להפחתת סיכון קרדיווסקולרי במטופלים בהם ערכי LDL-C מאוזנים תרופתית, ובכדי להבין מהי מידת ה-(Lp(a שצריך להפחית בכדי שיהיה יתרון קליני משמעותי בהפחתת תחלואה.
סוגיה נוספת שאינה ברורה דיה היא מקום הטיפול באספירין במניעה ראשונית במטופלים עם רמות (Lp(a גבוהות. על אף שניתוח רטרוספקטיבי של מחקרים מבוקרים עם אספירין במניעה ראשונית (כדוגמת WHS ו-ASPREE) מרמזים על יתרון קליני מסוים בטיפול מונע באספירין במטופלים עם רמות (Lp(a גבוהות (או פולימפורפיזמים הקשורים לרמה גבוה), דעת מסמך העמדה האירופאי הנוכחי היא כי בשלב זה הנתונים אינם תומכים באופן גורף במתן אספירין רק על סמך רמות (Lp(a בלבד.
סקירה מקיפה על Lp(a) והשלכותיו על סיכון קרדיווסקולרי פורסמה ב-JAMA[4][5].
מדידת רמות Lipoprotein(a)
ערכי Lp(a) והקשר לתחלואה
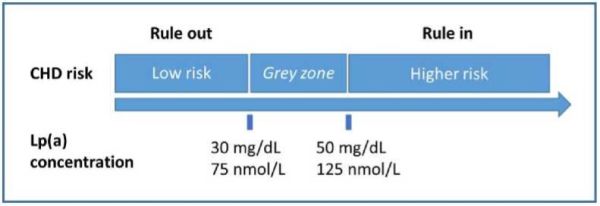
טווח הערכים של Lp(a) רחב, ובניגוד לרמת LDL-C אינו בעל התפלגות נורמלית באוכלוסייה, אלא מוטה (צידוד חיובי - skewed distribution). הערכים נעים בין 0.1< עד מעל 300 מיליגרם לדציליטר (0.2 עד 750 ננומול לליטר). כ-25–30 אחוזים מהאוכלוסייה יהיו בעלי רמה בדם שהיא מעל הגבול העליון המקובל של טווח הנורמה בתבחיני הבדיקה (לרוב 30 מיליגרם לדציליטר, כ-70–75 ננומול לליטר) וכ-20 אחוזים מהאוכלוסייה הכללית מעל הסף המקובל כמגביר סיכון קרדיווסקולרי למרות גורמי סיכון מסורתיים מאוזנים (50 מיליגרם לדציליטר, כ-125 ננומול לליטר).
מאגר המידע UK Biobank ובו נתונים על רמת Lp(a) של קרוב לחצי מיליון אנשים בגילאי ביניים, הדגים קשר המשכי, כמעט ליניארי, בין רמות Lp(a) לבין עלייה בתחלואה קרדיווסקולרית, כבר מרמות נמוכות מהסף הנחשב כגבול העליון של טווח הנורמה באוכלוסייה )5). האיגוד האירופאי (EAS - European Atherosclerosis Society) ממליץ להכליל ערך Lp(a) מעל 50 מיליגרם לדציליטר או 125 ננומול לליטר כמגדיר סיכון קרדיווסקולרי מוגבר, ערך מתחת ל-30 מיליגרם לדציליטר או 75 ננומול לליטר כשולל סיכון הכרוך ב-Lp(a), וערכי ביניים 30–50 מיליגרם לדציליטר ו-75–125 ננומול לליטר כ-"אזור אפור" מבחינת הגדרת הסיכון הכרוך ב-Lp(a). אנשים בעלי רמות גבוהות-מאד של Lp(a) (מעל 180 מיליגרם לדציליטר או 430 ננומול לליטר, או מעל אחוזון 99 באוכלוסייה) הם בעלי סיכון קרדיווסקולרי מוגבר לאורך החיים בדומה למטופלים עם היפרכולסטרולמיה משפחתית (FH - Familial Hypercholesterolemia) הטרוזיגוטית. בחלק ממחקרי הסטטינים (כדוגמת JUPITER Study) הודגם כי רמת Lp(a) מוגברת קשורה לעלייה בסיכון הקרדיווסקולרי גם באנשים עם רמות LDL-C נמוכות תחת טיפול תרופתי.
CHD, coronary heart disease
שיטות מדידה של Lp(a)
מדידת רמות (Lp(a היא מאתגרת. ישנה וריאביליות בתבחיני הבדיקות ל-(Lp(a הנמצאים בשימוש קליני, בעיקר עקב המבנה של (apo(a והשונות במספר החזרות של שרשראות Kringle type IV2. התבחינים משתמשים לרוב בנוגדנים המזהים אפיטופים על פני ה-(apo(a. נוגדנים אלו הם לרוב פוליקלונליים ועלולים לזהות אפיטופים שונים על פני החלקיק ולכן לגרום להערכת חסר או יתר של רמת (Lp(a כתלות בגודל האיזופורמים השונים של (Lp(a. אחת הדרכים להתמודד עם בעיה זאת היא להשתמש בקליברטורים שונים לגדלים שונים של איזופורמים של (apo(a. קיימות בעולם מספר קבוצות מחקר אשר עובדות ליצירת סטנדרטיזציה בבדיקות המעבדה ל-(Lp(a. השאיפה היא כי תבחיני הבדיקה לא יהיו רגישים להבדלים בגודל האיזופורמים של (apo(a. קיים חוסר אחידות בהצגת תוצאות המדידות של (Lp(a היות שהן מוצגות על ידי המעבדות הרפואיות הן ביחידות מיליגרם לדציליטר המייצגות את המסה של מולקולות ה-Lp(a), והן ביחידות מולאריות - ננומול לליטר, המייצגות ריכוז, מספר חלקיקים, ללא קשר למשקל מולקולרי. לא[6] קיים פקטור המרה אחיד בין היחידות לאור השונות בין תבחיני המדידה, ויחס ההמרה המקובל נע בין 2.5-2 במעבר בין מיליגרם לדציליטר לננומול לליטר, אך הוא אומדן בלבד. ההמלצה המקובלת היא כי מדידת Lp(a) תבוצע ותדווח ביחידות מולאריות (ננומול לליטר) במידת האפשר, היות שמדידת ריכוז מולארי "עוקפת" את ההטרוגניות בגודל יחידות ה-apo(a) המשפיעה על מדידת המסה. בהתאם להמלצות של IFCC Medicine (International Federation of Clinical Chemistry and Laboratory) מומלץ להשתמש בשיטה שמציגה עקיבות לחומר כיול Lp(a)-SRM2B (Reference Material) בהתאם לסטנדרטיזציה שהוגדרה על ידי גופים רגולטורים,(WHO Expert Committee on Biological Standardization) ולדווח ביחידות של ננומול לליטר. אין פקטור המרה מדויק המאפשר לתרגם תוצאות של Lp(a) מיחידות של מיליגרם לדציליטר ליחידות של ננומול לליטר ולכן המדידה חייבת להתבצע עם כייל שעבורו הוגדרו יחידות של ננומול לליטר[6].
מה משפיע על רמת Lp(a)
רמת Lp(a) נקבעת בעיקרה (90-70 אחוזים) על פי הוריאביליות הגנטית בגן ל-LPA. כאמור, פולימורפיזמים גנטיים הגורמים לחזרה של שרשראות מסוג Kringle-IV2 מסבירים חלק משמעותי מהוריאביליות הגנטית ברמות Lp(a), כאשר קיים יחס הפוך בין הביטוי של שרשראות אלו לרמה של Lp(a) בדם (מספר שרשראות נמוך יותר, איזופורמים קטנים יותר של (apo(a, הפרשה מהירה יותר מהכבד, ורמה גבוהה יותר בדם). קיימת גם וריאביליות אתנית, והרמה של Lp(a) באוכלוסייה השחורה האמריקאית היא גבוהה יותר (אין עדיין מידע מספק לגבי התפלגות הרמות בקרב קבוצות אתניות בישראל). כמו כן הרמה בדם גבוהה מעט יותר בנשים עם עליית הגיל (10-5 אחוזים) עקב המנופאוזה, וישנה עלייה ברמת (Lp(a באנשים עם הפרעה משמעותית בתפקוד הכלייתי (ותסמונת נפרוטית). בעבודות מחקר נמצא קשר בין רמה נמוכה של Lp(a) לבין היארעות סוכרת. המכניזם לקשר זה אינו ברור, והתוצאות של עבודות מחקר גנטיות בהקשר זה אינן אחידות. קשר זה ייבחן במחקרי התרופות להפחתת Lp(a). בנוסף, קיים קשר בין תהליכים דלקתיים לרמות Lp(a) ומספר עבודות הדגימו בעבר עלייה ברמות Lp(a) במצבים דלקתיים חריפים (acute phase) וכרוניים, ולכן יש לקחת זאת בחשבון בעת תזמון הבדיקה (לדוגמה ביצוע הבדיקה בקבלה לאשפוז עם אירוע חריף ולא לאחר יומיים שלושה), אם כי המשמעות הקלינית אינה ברורה דיה.
מדידת הכולסטרול LDL המוצגת בבדיקות המעבדה בחישוב עקיף כוללת בתוכה גם את הכולסטרול בחלקיקי (Lp(a. בעבר, הוערך כי כולסטרול מהווה כ־30-40 אחוזים מהמסה של Lp(a), אך נמצא כי ישנה וריאביליות רבה, ולכן מומלץ לא להשתמש בתיקון מספרי של LDL-C על ידי הפחתת הערכת כולסטרול בחלקיקי (Lp(a.
במי מומלץ למדוד רמות Lp(a)
הקווים המנחים של האיגודים האירופאיים לקרדיולוגיה (ESC - European Society of Cardiology) וטרשת עורקים (EAS), ממליצים החל משנת 2019 לבצע בדיקת דם לרמות Lp(a) לפחות פעם אחת במהלך החיים לכלל האוכלוסייה הבוגרת, בכדי לזהות אנשים עם רמות (Lp(a גבוהות אשר נמצאים בסיכון קרדיווסקולרי מוגבר (דרגת התוויה Class IIa, level of evidence C).
שילוב רמת Lp(a) בתהליך הערכת סיכונים עשוי לשפר את יכולת ריבוד הסיכונים, במיוחד באנשים אשר יימצאו עם רמות (Lp(a גבוהות. כאמור, רמת Lp(a) גבוהה-מאד מציבה המטופל בסיכון לאורך החיים לפתח תחלואה קרדיווסקולרית בדומה לדרגת הסיכון באנשים עם היפרכולסטרולמיה משפחתית הטרוזיגוטית (FH). בנוסף, בדומה ל-FH, לאור דפוס הורשה אוטוזומלי קו-דומיננטי (אם כי מדובר ב-complex trait), זיהוי אדם עם רמה גובהה-מאד של Lp(a) מאפשר לבצע סקירה של קרובי משפחה דרגה ראשונה לזיהוי מקרים נוספים עם רמת Lp(a) גבוהה, הנמצאים גם כן בסיכון קרדיווסקולרי מוגבר (Cascade screening). במחקר שבוצע, זיהוי מטופלים עם רמת Lp(a) מעל אחוזון 99 באוכלוסיית המחקר, איפשר לבצע רהקלסיפיקציה של סיכון קרדיווסקולרי לדרגת סיכון גבוהה יותר ב-31 אחוזים ו-63 אחוזים מהמשתתפים במחקר, על פי מחשבוני מניעה ראשונית (SCORE) ושניונית (SMART), בהתאמה[7].
השאיפה היא כי בעתיד רמת Lp(a) תימדד במקביל לביצוע בדיקת הדם הראשונה לפרופיל השומנים בכל מטופל. אולם עדיין קיימים מספר חסמים לביצוע הבדיקה באופן נרחב באוכלוסייה. חסמים אלו כוללים בין השאר:
- מודעות נמוכה של מטפלים ומטופלים לגבי משמעות בדיקת Lp(a)
- היעדר אופציות טיפוליות קיימות להפחתה משמעותית של רמות Lp(a) בדם, והוכחה חד משמעית שהורדת רמות בדם תפחית תחלואה קרדיווסקולרית
- היעדר סטנדרטיזציה בתבחינים לביצוע הבדיקה ואחידות ביחידות המדידה
- חסמים מצד מערכת הבריאות - השלכות כלכליות כתוצאה מהרחבת נגישות הבדיקה לכלל המעבדות הביוכימיות הקליניות, וביצוע הבדיקה באוכלוסיות נרחבות. להעמקה בהיבטים של מדידת Lp(a) מבחינת אספקטים של בריאות הציבור, מופנים הקוראים למראה מקום מספר 7. לאור הנתונים לעיל, בשלב הנוכחי יש לשקול ביצוע בדיקת רמות Lp(a) במיוחד בקבוצות המטופלים הבאות:
- היסטוריה משפחתית (או אישית) של תחלואה קרדיווסקולרית בגיל צעיר
- רמות Lp(a) מוגברות משמעותית בקרוב משפחה מדרגה ראשונה
- כאשר יש מחלה טרשתית פרוגרסיבית, ללא גורמי סיכון משמעותיים ידועים נוספים, ו/או תחת טיפול תרופתי אופטימלי
- לצורך רהקלסיפיקציה של דרגת הסיכון במטופלים עם רמת סיכון גבולית בין סיכון בינוני לגבוה
- באנשים עם היפרכולסטרולמיה ניכרת עם ערכי LDL-C מעל 190 מיליגרם לדציליטר או חשד להיפרכולסטרולמיה משפחתית
רמה גבוהה של כולסטרול בחלקיקי Lp(a) עשויה לתרום לרמת LDL-C גבוהה, ומהווה אבחנה מבדלת להיפרכולסטרולמיה משפחתית מונוגנית במטופלים עם LDL-C גבוה, ואף סיבה אפשרית לחוסר תגובה מספקת לטיפול בסטטינים, ולכן מומלצת בדיקת רמת Lp(a) במצבים אלו.
כמו כן, במטופלים עם תחלואה קרדיווסקולרית, או כאלו המוגדרים כדרגת סיכון גבוהה-מאד, מדידת (Lp(a יכולה להגדיר בצורה טובה יותר מטופלים אשר להם יהיה יתרון נוסף בטיפול תרופתי במעכבי PCSK9.
סיכום המלצות אבחנתיות וטיפוליות ל-Lipoprotein(a)
| המלצה | דרגת המלצה
Class of recommendation |
| בדיקות מעבדה: | |
| מומלץ שבדיקת Lp(a) תבוצע בשיטה שאינה תלויה בגודל האיזופורמים של apo(a), ומציגה עקביות לחומר כיול Lp(a)-SRM2B (reference material) בהתאם לסטנדרטיזציה שהוגדרה על ידי גופים רגולטוריים (WHO Expert Committee on Biological Standardization) | חזקה |
| מומלץ כי תוצאות רמות Lp(a) ידווחו ביחידות מדידה מולריות: ננומול/ליטר (nmol/l) | |
| אין פקטור המרה מדויק המאפשר לתרגם תוצאות של Lp(a) מיחידות של מיליגרם/דציליטר ליחידות ננומול/ליטר, ולכן על המדידה להתבצע עם כייל שעבורו הוגדרו יחידות ננומול/ליטר. | |
| מדידת Lp(a) אינה דורשת צום. | |
| לצורך הערכת סיכון קרדיווסקולרי, סביר להגדיר ערכי Lp(a) מעל 50 מיליגרם/דציליטר או 125 ננומול/ליטר כערכי סף הקשורים לסיכון קרדיווסקולרי מוגבר, וערכי ביניים 30–50 מיליגרם/דציליטר ו-75–125 ננומול/ליטר כ"אזור אפור" מבחינת הגדרת הסיכון הכרוך ב-Lp(a). | |
| התוויות לביצוע הבדיקה: | |
| האיגודים האירופיים לקרדיולוגיה וטרשת עורקים (EAS/ESC), כמו גם החברה הקנדית לקרדיולוגיה (CCS) והפדרציה האירופאית לכימיה קלינית ורפואה מעבדתית (EFLM), תומכים בביצוע בדיקת דם לרמות Lp(a) באופן אוניברסלי, אחת בחיים, לכלל האוכלוסייה הבוגרת. אף על פי כן, גופים מדעיים אחרים (כגון NLA, AHA) מציעים בשלב זה להשתמש בבדיקת Lp(a) בצורה סלקטיבית יותר בקבוצות מטופלים בסיכון. זאת היות שעדיין קיימים חסמים אפשריים לביצוע הבדיקה באופן נרחב באוכלוסייה, הכוללים בין השאר היעדר סטנדרטיזציה בשיטות המעבדה ונגישות מוגבלת לתבחיני הבדיקה במעבדות הקליניות, היעדר אופציות טיפוליות משמעותיות להפחתת רמות Lp(a) הנמצאות בתהליכי פיתוח, והיעדר הוכחה חד משמעית שהורדת רמות Lp(a) תפחית תחלואה קרדיווסקולרית. | |
| מומלץ לשקול ביצוע בדיקת דם לרמות Lp(a) לכל אדם בוגר פעם אחת בחיים, בכדי לזהות אנשים עם רמות Lp(a) גבוהות המעמידות אותם בסיכון קרדיווסקולרי מוגבר. | בינונית |
| זיהוי רמות Lp(a) גבוהות מאוד מעל 180 מיליגרם/דציליטר או 430 ננומול/ליטר, יאפשר לאתר מטופלים בדרגת סיכון קרדיווסקולרי מוגבר לאורך חייהם בדומה למטופלים עם היפרכולסטרולמיה משפחתית הטרוזיגוטית. | חזקה |
מומלץ לשקול ביצוע בדיקת דם לרמות Lp(a) באוכלוסייה הבוגרת כחלק מהערכת סיכון לפתח מחלות לב וכלי דם במטופלים עם:
|
חזקה |
| טיפול תרופתי: | |
| באנשים עם רמת Lp(a) גבוהה (מעל 50 מיליגרם/דציליטר או 125 ננומול/ליטר), יש לאתר ולטפל בשלב מוקדם ובאופן מקיף בכל גורמי הסיכון הקרדיווסקולריים, ולעודד שמירת אורחות חיים בריאים | חזקה |
| במטופלים המוגדרים במחשבוני הערכת סיכון כבעלי דרגת סיכון גבולי בין סיכון בינוני לגבוה - רמת Lp(a) מוגברת יכולה לשמש כגורם מעצים סיכון (risk-enhancing factor) בעד תחילת טיפול תרופתי מונע | חזקה |
| במטופלים המוגדרים במחשבוני הערכת סיכון כבעלי דרגת סיכון "גבוהה" או "גבוהה מאד" - רמת Lp(a) מוגברת יכולה לשמש כגורם מעצים סיכון (risk enhancing factor) בעת שקילת טיפול אינטנסיבי יותר ו/או משולב להפחתת LDL-C | חזקה |
| במטופלים בעלי רמת Lp(a) מוגברת, המוגדרים במחשבוני הערכת סיכון כבעלי דרגת סיכון "גבוהה מאד", והם עם ערכי LDL-C מעל 70 מיליגרם/דציליטר או non-HDL-C מעל 100 מיליגרם/דציליטר, תחת טיפול מקסימלי נסבל בסטטין פוטנטי ואזטרול, מומלץ לשקול להוסיף טיפול תרופתי במעכבי PCSK9 | חזקה |
| במטופלים העוברים אירועים קרדיווסקולריים חוזרים בטווח קצר, והם בעלי רמת Lp(a) מוגברת, אשר להם ערכי 55–70 LDL-C מיליגרם/דציליטר תחת טיפול מקסימלי נסבל בסטטין פוטנטי ואזטרול, מומלץ לשקול טיפול תרופתי במעכבי PCSK9 | בינונית |
| ניתן לשקול שימוש באספירין כמניעה ראשונית, במטופלים בוגרים עם רמת Lp(a) מוגברת משמעותית וגורמי סיכון קרדיווסקולריים נלווים, או עם עדות לטרשת עורקים תת-קלינית בבדיקות הדמיה, אם אין סיכון מוגבר לדמם. מומלץ שתהליך קבלת ההחלטות בנושא זה יהיה בשיתוף עם המטופל לאחר מתן הסבר על יתרונות וסיכונים הכרוכים בטיפול (shared decision making) | בינונית |
| לא מומלץ להוסיף טיפול בניאצין (Niacin) בכדי להפחית סיכון קרדיווסקולרי, במטופלים עם (Lp(a מוגבר המטופלים בסטטין | לא מומלץ |
| טיפול הורמונלי חלופי עם אסטרוגן ופרוגסטרון, אשר עשוי להפחית רמות (Lp(a, אינו מומלץ בנשים פרי/פוסט-מנופאוזליות בכדי להפחית סיכון קרדיווסקולרי | לא מומלץ |
ביבליוגרפיה
- ↑ Kronenberg F, Mora S, Stroes ESG, et al. Lipoprotein(a( in atherosclerotic cardiovascular disease and aortic stenosis: a European Atherosclerosis Society consensus statement. Eur Heart J. 2022; 43(39(:3925-3946
- ↑ Reyes-Soffer G, Ginsberg HN, Berglund L, et al.; American Heart Association Council on Arteriosclerosis, Thrombosis and Vascular Biology; Council on Cardiovascular Radiology and Intervention; and Council on Peripheral Vascular Disease. Lipoprotein(a): A Genetically Determined, Causal, and Prevalent Risk Factor for Atherosclerotic Cardiovascular Disease: A Scientific Statement From the American Heart Association. Arterioscler Thromb Vasc Biol. 2022; 42(1 (:e48-e60
- ↑ Wilson DP, Jacobson TA, Jones PH, et al. Use of Lipoprotein(a( in clinical practice: A biomarker whose time has come. A scientific statement from the National Lipid Association. J Clin Lipidol. 2022 Sep- Oct;16(5):e77-e95
- ↑ 4.0 4.1 Duarte Lau F, Giugliano RP Lipoprotein(a( and its Significance in Cardiovascular Disease: A Review. JAMA Cardiol. 2022; 7(7(:760-769
- ↑ Patel AP, Wang M, Pirruccello JP, et al. Lp(a) (Lipoprotein(a)) Concentrations and Incident Atherosclerotic Cardiovascular Disease: New Insights from a Large National Biobank. Arterioscler Thromb Vasc Biol. 2021; 41(1):465-474
- ↑ 6.0 6.1 Langlois M, Nordestgaard BG, Langsted A, et al. European Atherosclerosis Society (EAS) and the European Federation of Clinical Chemistry and Laboratory Medicine (EFLM) Joint Consensus Initiative. Quantifying atherogenic lipoproteins for lipid-lowering strategies: consensus-based recommendations from EAS and EFLM. Clin Chem Lab Med. 2020;58(4):496-517
- ↑ Catapano AL, Daccord M, Damato E, et al. How should public health recommendations address Lp(a) measurement, a causative risk factor for cardiovascular disease (CVD)? Atherosclerosis. 2022; 349:136-143


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק