ניתוח בריאטרי - היבטים כירורגיים - Bariatric surgery - surgical aspects
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של המעי הדק | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – ניתוח בריאטרי
חולה המעמיס על עצמו קלוריות יתר על המידה, מנצל רק חלק מהכמות לצורכי המטבוליזם היומי, והשאר נותר בגוף כמאגרי שומן. הגדלת הרקמה השומנית גורמת להשמנת יתר. מחלה זו היא מעין התמכרות לאוכל. הסיבה לה אינה ברורה. ייתכן שחולים אלה אינם מסוגלים לצרוך כראוי את הקלוריות שבמזון, מצב הגורם להם לרעב קלורי מתמיד, ולכן לאכילה כפייתית. מקצתם אינם מסוגלים כנראה לנצל את הטירוקסין שבתאים. מבחינה מטבולית, יאובחנו בחולים אלה עלייה ביצירת השומנים, ירידה בתצרוכת שלהם ועלייה ביצירת הסוכרים האנדוגניים, ממצא המאפיין מצב מטבולי של רעב. כלומר, חולים אלה מורעבים מטבולית בעודם ניזונים. ירידה ברגישות השרירים לאינסולין גורמת לעלייה בדרישה לאינסולין. הפרשת יתר של אינסולין גורמת היפוגליקמיה, וזו גורמת לגירוי מערכת העצבים המרכזית ולתחושת רעב. אין הוכחות לתיאוריה של שינויים בספיגת המזון במעי בחולים שמנים. חולים שמנים ישנים יותר ועוסקים פחות בפעילות גופנית. לשמנים יש גם מנהגי אכילה שונים, וכן בעיות נפשיות.
השמנת יתר חולנית מוגדרת כמשקל עודף של 45 ק"ג מעל המשקל האידיאלי או מכפלת המשקל האידיאלי. המשקל האידיאלי נקבע לפי טבלאות משקל וגובה. הגדרה מקובלת אחרת היא לפי חישוב ה- BMI (Body Mass Index) - מסת הגוף המחושבת על-ידי חלוקת המשקל בק"ג בגובה במטרים בריבוע.
להשמנה דרגות שונות:
- עודף משקל - מסת גוף מעל 25 BMI
- השמנה - מסת גוף מעל 30 BMI
- השמנת יתר חולנית - מסת גוף מעל 35 BMI עם מחלות נלוות או מסת גוף מעל 40 BMI
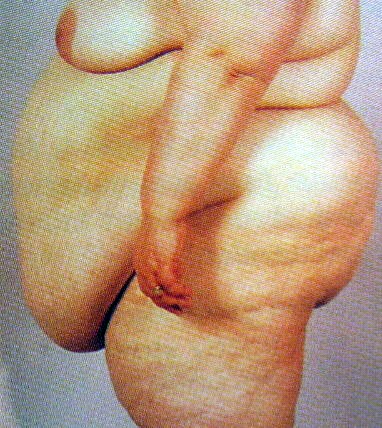
- השמנת יתר חולנית קיצונית - מסת גוף מעל BMI 50; השמנת יתר חולנית קיצונית ביותר - מסת גוף מעל 60 BMI (תמונה 3.4)
כ-3% מאוכלוסיית ישראל סובלים מהשמנת יתר חולנית. השמנת יתר תורמת להתפתחות מחלות נלוות, כגון: יתר לחץ דם, סוכרת ומחלות לב. שיעורי ההשמנה בארץ ובעולם הולכים ועולים בקצב מסחרר, עד כדי כך שיש המכנים את תופעת ההשמנה כמגפה. כ-1.7 מיליארד אנשים בעולם סובלים מהשמנה, ומתוכם 300 מיליון סובלים מהשמנת יתר. תופעת ההשמנה חמורה מאוד בארצות הברית - שני שליש מהאוכלוסיה סובלים מעודף משקל, מחציתם סובלים מהשמנה, 23 מיליון סובלים מהשמנת יתר ו-8 מיליון מהשמנת יתר חולנית. בארץ הערכת משרד הבריאות כי כ-600,000 איש סובלים מהשמנה וכ-200,000 איש סובלים מהשמנת יתר חולנית. תחלואות נלוות להשמנת יתר מביאות לתמותה של 2.5 מיליון איש בשנה ברחבי העולם. תוחלת החיים של החולים הסובלים מהשמנה נמוכה באופן משמעותי מכלל האוכלוסיה. אדם בן 25 הסובל מהשמנת יתר חולנית צפוי לחיות 12 שנים פחות מאדם רזה בן גילו.
הסיבוכים הקשורים בהשמנת יתר הם רבים. מחלות קרדיו-וסקולריות, יתר לחץ דם, התקפי לב ואירועים מוחיים שכיחים יותר בחולים אלה מאשר באוכלוסייה הכללית. נפח הדם גדול יותר בשמנים, דבר הגורם לעלייה בתפוקת הלב, להיפרטרופיה של שריר הלב, לטכיקרדיה, ולבסוף לכישלון הלב. שכיחות יתר של הפרעות בנשימה, תת-אוורור, ועלייה ברמת הפחמן הדו-חמצני גורמים לחולה לתסמונת פיקוויק (Pick-Wick syndrome) - הירדמות בכל מצב. שכיחות יתר של דלקות ורידים ודליות ושל מחלות כיס המרה, שאתות בקיבה, שינויים בכבד ושחמת הכבד, סוכרת, בעיות אורתופדיות קשות, כגון אוסטאוארטריטיס ומחלות עמוד השדרה והברכיים, אף הם מאפיינים שמנים, וכן שכיחות יתר של שאתות ממאירות באנדומטריום, ובעיות פסיכו-סוציאליות.
גישות רבות מוצעות לטיפול בהשמנת יתר הכוללות דיאטה דלת קלוריות, תרופות, שינויים התנהגותיים וספורט. עם זאת, הגישה היחידה שהוכחה כיעילה לאורך זמן כטיפול בהשמנת יתר חולנית היא ניתוח.
- חולים המועמדים לטיפול כירורגי בהשמנת יתר
- מטופלים עם ערך BMI מעל 40 או מטופלים עם ערך BMI מעל 35 הסובלים ממחלות הקשורות בהשמנה: סוכרת, יתר לחץ דם, עודף שומנים בדם, תשניק נשימה בשינה, מחלת לב, קוצר נשימה, כאבי גב, כאבים בפרקי הברכיים, הפרעה בפוריות וכדומה.
- חולים שניסו לפחות 5 שנים לרדת במשקל באמצעים אחרים.
- חולים בלא מחלות מטבוליות או אנדוקריניות.
- חולים שמוכנים לעמוד בניתוח ביודעם מהם הסיכונים הכרוכים בו ומהן תופעות הלוואי.
- חולים בלא מחלות נפשיות.
- חולים בלא סיפור של התמכרות לאלכוהול או לסמים.
טיפול כירורגי
יש כמה שיטות כירורגיות לטיפול בהשמנת יתר: הגישות לניתוחים אלה מתחלקות לגישות לפרוסקופיות ולגישות פתוחות. הגישה הלפרוסקופית היא המקובלת כיום על רוב העוסקים בכירורגיה באריטרית.
לפרוסקופיה
הגישה הלפרוסקופית לחלוקת הקיבה נעשתה מקובלת, ויותר מנתחים משתמשים בה לביצוע ניתוחים אלו.
בעשור האחרון, השימוש בטכניקה לפרוסקופית (זעיר פולשנית) בניתוחים בריאטריים הוריד משמעותית את התחלואה שלאחר הניתוח. מספר ניתוחים להורדה במשקל פותחו במהלך 50 השנים האחרונות: 1. הצרת קיבה בטבעת - בהצרת קיבה מתקינים טבעת מתכווננת סביב חלקה העליון של הקיבה ויוצרים כיס קיבה קטן. את הטבעת ניתן למלא בנוזל וכך לצמצם את קוטר המוצא אל עבר יתרת הקיבה. בניתוח זה מושגת הגבלה ביציאת המזון מהכיס הקיבתי, האוכל גורם למתיחה של דופן הכיס הקטן ולתחושה של שובע. 2. שרוול קיבה - בניתוח שרוול קיבה יוצרים קיבה בצורת שרוול בגודל של כ-50 סמ"ק, כך מגבילים את כמות האוכל לעשירית מנפח ארוחה רגילה. ניתוח זה גם מפחית את רמת הורמון הרעב גרלין שמקורו בקיבה וכך מושגת תחושת שובע.
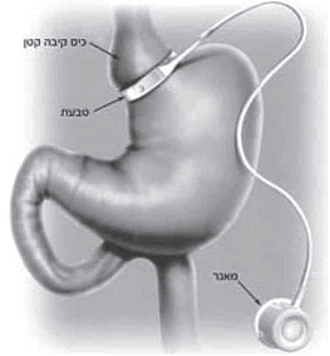
הצרת קיבה בטבעת (Laparoscopic Adjustable Gastric Banding)
הצרת קיבה מבוצעת באופן לפרוסקופי. בניתוח זה מתקינים טבעת מתכווננת סביב החלק העליון של הקיבה. בניתוח זה נוצר כיס קיבה קטן בנפח 20 סמ"ק ומעבר צר אל עבר החלק הגדול של הקיבה (איור 6.4) . כשישה שבועות לאחר הניתוח מנפחים את הטבעת באמצעות הזלפת נוזל דרך מאגר תת עורי המחובר אל הטבעת. באופן זה ניתן להדק את הטבעת ולהקטין את קוטר המעבר. על-ידי הוצאת נוזל מהמאגר ניתן לשחרר את הטבעת ולהגדיל את המעבר דרכה. הוספת הנוזל או הוצאתו מבוצעת במרפאה או תחת שיקוף ברנטגן ואינה מצריכה הרדמה. התקנת הטבעת בניתוח הצרת קיבה יוצרת תחושת שובע מוקדמת ומסייעת בהקטנת כמות המזון הנצרך. יתרונה של שיטה זו היא שהקיבה נשארת שלמה ואין השקות בין הקיבה למעיים, כך שלמעשה נמנעים מירב הסיבוכים המיוחסים לניתוחים הבריאטריים האחרים. יתרונות נוספים הם: החלמה מהירה, פחות כאבים באופן משמעותי, צלקות זעירות עם תוצאה אסתטית יפה. הטבעת ניתנת לכוונון ולפיכך ניתן להתאים את קוטרה לכל מטופל מבלי להצטרך לניתוח נוסף. הוצאת כל הנוזל מהטבעת מנטרלת את האפקט שלה כך שניתן לבטל את הניתוח מבלי לנתח בשנית. ניתוחים אלה אינם גורמים לתת ספיגה. חסרונות השיטה: בניתוח הצרת קיבה החיסרון המשמעותי הוא שניתן לאכול מזונות רכים עתירי קלוריות כמו שוקולד או גלידה, העוברים בקלות דרך הטבעת. כמו כן תיתכן החלקה של הטבעת מצב המחייב ניתוח חוזר לפרוסקופי או פתוח להחזרת הטבעת למקומה. החלקה של הטבעת מתרחשת בפחות מ-5% מהמנותחים ומופיעה לרוב לאחר הקאות ממושכות. כדי להימנע מהקאות יש לווסת את קוטר הטבעת. אכילה מהירה מדי או בליעה של מזון ללא לעיסה מספקת תסתום את הטבעת.
שרוול קיבה
אחד הניתוחים הלפרוסקופים החדשים לטיפול בהשמנת יתר הוא שרוול קיבה. מדובר בניתוח המקטין את הקיבה לנפח של כ-50 סמ"ק ואינו משנה את שאר מערכת העיכול. מכאן, אין בו את חסרונות הניתוחים המשרים תת ספיגה במעי. בניתוח שרוול קיבה מסיר המנתח כ-75% מנפח הקיבה ויוצר קיבה חדשה בצורת צינור המשכי לוושט, המבוסס על העקומה הקטנה של הקיבה. מחקרים מעידים כי בעקבות הניתוח יורדת באופן משמעותי רמתו של הורמון הרעב גרלין שמקורו בקיבה. החולים מעידים כבר ביום שלאחר הניתוח על תחושה חדשה של שובע, ובנוסף מוגבל נפח קיבתם לארוחות של 50 סמ"ק, מה שתורם לירידה ניכרת במשקל. בניתוח שרוול קיבה נצפית ירידה של כ-60% ויותר מעודף המשקל. מחקרים מראים שאותם חולים שמצליחים להטמיע את השינוי בכמות המזון הנצרך ומסגלים לעצמם אורח חיים בריא הכולל פעילות גופנית - הם אלה שהופכים לסיפור הצלחה. ניתוח שרוול קיבה מתאים לחולים הסובלים מהשמנת יתר חולנית עם ערכי BMI מעל 40 או מעל 35 עם מחלות נלוות להשמנה. בניתוח לא מבוצעת השקה של מעי וכך נמנע הסיכון לדלף ולהיצרות או כיב בהשקה. הניתוח מתבצע באופן לפרוסקופי באמצעות חתכים קטנים בעור כך שהתוצאה הקוסמטית טובה ונמנעים סיבוכים של זיהום פצע ושל הופעת בקע בצלקת הניתוחית. גם הכאבים מופחתים באופן משמעותי בהשוואה לניתוחים פתוחים ונצפית חזרה מהירה לאורח חיים רגיל ולמעגל העבודה.
באוקטובר 2004 פורסם מחקר מקיף (Meta-analysis) הסוקר את כל המחקרים שבוצעו בשנים האחרונות. מטרת המחקר הייתה לקבוע את השפעת הטיפול הניתוחי על מידת הירידה במשקל, על התמותה הסב-ניתוחית ועל ארבעה סיבוכים עיקריים של השמנת יתר: סוכרת, היפרליפידמיה, יתר לחץ-דם ודום נשימה בשינה. המאמר סקר את תוצאות 136 מחקרים, שכללו 22,094 חולים שנותחו כטיפול במחלתם. התוצאות בעקבות הניתוח מבחינת הירידה במשקל: כלל החולים איבדו בממוצע 61.2% ממשקלם העודף, החולים שעברו הצרת קיבה עם טבעת איבדו בממוצע 47.5% ממשקלם העודף, החולים שעברו מעקף קיבה איבדו בממוצע 61.6% ממשקלם העודף, החולים שעברו גסטרופלסטיה איבדו בממוצע 68.2% ממשקלם העודף והחולים שעברו מעקף תריסריון איבדו בממוצע 70.1% ממשקלם העודף. התמותה ב-30 ימים הראשונים לאחר הניתוח הייתה: 0.1% בפרוצדורות המגבילות את נפח הקיבה: גסטרופלסטיה או הצרת קיבה עם טבעת, 0.5% לאחר מעקף קיבה ו-1.1% לאחר הניתוחים המשרים תת ספיגה מסוג מעקף תריסריון. ההשפעה על תחלואות נוספות: לאחר הניתוח ב: 76.8% מהחולים ערכי הסוכר חזרו להיות תקינים וב-86% היה שיפור בסוכרת. שיפור בהיפרליפידמיה נצפה בכ-70% מהחולים. 61.7% החלימו מיתר לחץ-הדם ממנו סבלו וב-78.5% יתר לחץ-הדם השתפר. 85.7% מהחולים החלימו מדום נשימה בשינה ואצל 83.6% מהחולים מצב זה השתפר.
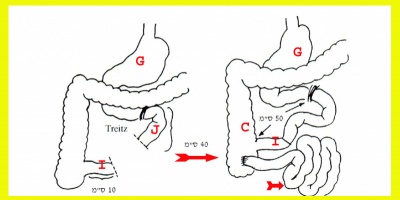
מעקף ג׳ג׳ונואיליאלי (Jejuno-Ileal bypass) לפי Scott
בניתוח זה יש לנתק את הג'ג'ונום כ-40 ס"מ מהרצועה על שם טריץ (Trietz), ואת האילאום כ-10 ס"מ מהמסתם האילאוצקלי, ולבצע השקה בין הג'ג'ונום הקריבני לבין האילאום שנשאר מחובר לצקום. את הקטע הנותר (רוב המעי הדק) יש לסגור בקצה המקורב ולבצע השקה של הקצה המרוחק אל הצקום או אל כל מקום אחר בכרכשת. את החלק הקריבני יש לקבע בעזרת כמה תפרים לצקום, כדי למנוע התפשלות (איור 7.4). ניתוח זה נזנח בשנים האחרונות ובמקומו באו ניתוחי הקטנת הקיבה. הסיבוכים המוקדמים השכיחים הם: זיהומים בפצע הניתוח - 4%; תרומבופלביטיס - 4%; תסחיף ריאתי - 2%; תמותה ניתוחית -5%-2%.
- הסיבוכים המאוחרים כוללים
- שלשולים - בין 4 ל-10 פעמים ביום, צואה מימית הניתנת להקלה באמצעות דיאטה מתאימה ותרופות.
- שינויים מטבוליים: היפוקלמיה, היפוקלצמיה, היפומגנזמיה וחמצת מטבולית, בהן יש לנקוט טיפול מונע
- ירידה בחלבוני הדם, בייחוד אלבומין, ועלייה מפצה (קומפנסטורית) של הגלובולינים.
- בצקות וחולשה על רקע של חוסר בחלבונים. הפרעות בספיגת הסוכרים והפחתה ניכרת בספיגת השומנים.
- נשירת שיער ב-10% מהחולים.
- ב-5% מהחולים ניתן למצוא כאבי פרקים או דלקות פרקים, המגיבים היטב לאנלגטיקה.
- אבני אוקסלט בשתן שכיחות ב-23%-10% מהחולים. הסיבה להיווצרותן נעוצה בכך שהקלציום הקושר את האוקסלט במעי ומונע את ספיגתו נקשר בחולים אלה לשומנים המופרשים בצואה, ולכן חלק גדול יותר של האוקסלט נספג ומופרש בשתן כקלציום אוקסלט.
- שינויים שומניים בכבד, שהם הפיכים עם הזמן. ב-5% מהחולים ניתן למצוא אי-ספיקת כבד, המגיבה לטיפול בדיאטה עשירה בחלבונים.
- תוצאות
לניתוחים אלה ערך היסטורי בלבד והם אינם מבוצעים כיום מכיוון שהטכניקות החדשות הן בעלות יעילות דומה עם פחות סיבוכים ותמותה. חשוב להכיר ניתוח זה מכיוון שבין החולים שלנו עדין נמצא חולים שעברו ניתוח בטכניקה זו.
החולים יורדים במשקלם ב-35% בשנה הראשונה, אך רובם חדלים מכך לאחר מכן. מלבד הירידה במשקל ניכרים בחולים אלה ירידה ברמת התלת-גליצרידים והכולסטרול בנסיוב, ירידה בלחץ הדם, הקלה במצב הסוכרתי, שיפור בכאבי המפרקים, עקב הקטנת הלחץ עליהם, ושיפור ניכר בנשימה. כמו-כן יחול שיפור במצבם החברתי של החולים.
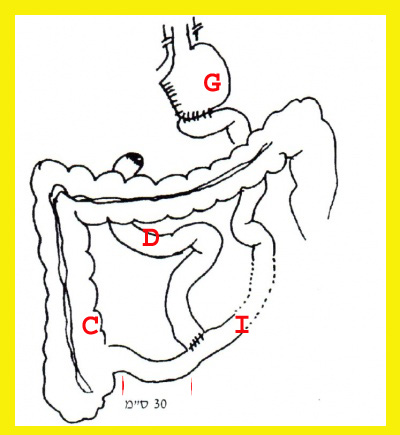
Bilopancreatic bypass
בניתוח זה יש לנתק את הקיבה מהתריסריון על-ידי אנטרקטומיה, ולהוסיף לה גם וגוטומיה. יש לנתק את הג'ג'ונום כ-50 ס"מ מהרצועה על שם טריץ (Trietz) ולחבר את הג'ג'ונום הקריבני לאילאום קצה לצד, כ-30 ס"מ מהמסתם האילאוצקלי. עקב ניתוח זה מיצי המרה והלבלב באים במגע עם המזון לטווח קצר בלבד, ולכן אין עיכול וספיגה של מרבית המזון. מעקף זה משאיר את התריסריון בסיסי תמיד, לכן אין דיכוי של הפרשת החומצה בקיבה. כדי למנוע יצירת כיב פפטי בקיבה עקב ההפרשה המוגברת של החומצה בקיבה, יש לבצע כריתה של האנטרום וגם וגוטומיה (איור 8.4).
תוצאות הניתוחים הללו, לפי המחברים שניסו שיטה זו, זהות לאלה שבשיטה הקודמת, ואולם שיעור הסיבוכים לאחר ניתוחים אלה הוא נמוך יותר. יתרונם הבולט הוא שאין כמעט שלשולים.
הניתוח הקודם והניתוח הזה אינם מקובלים כיום כניתוח סטנדרטי לטיפול בהשמנת יתר, ובמקומם מומלצים הניתוחים להקטנת הקיבה.
ניתוחים להקטנת הקיבה
העיקרון בניתוחים אלה הוא הקטנת הקיבה לכ-10% מגודלה. כך מסוגלים החולים לאכול כמויות קטנות בלבד, שלאחריהן הם חשים מלאות ואינם מסוגלים להמשיך לאכול. עיקרון נוסף הוא ליצור מעבר קטן ביותר בין הקיבה למעי על-ידי יצירת פתח של 0.5 ס"מ בין הקיבה למעי, ובכך להשהות את מעבר המזון מהקיבה למעי, דבר שימנע מהחולה לאכול בלא הרף. עקרונות אלו משלימים זה את זה, ואין אחד מהם יכול לעמוד בפני עצמו.
- מבחינה טכנית יש שתי גישות לניתוחים אלה
- מעקף קיבתי (Gastric bypass)
- חלוקה קיבתית (Gastric partition)
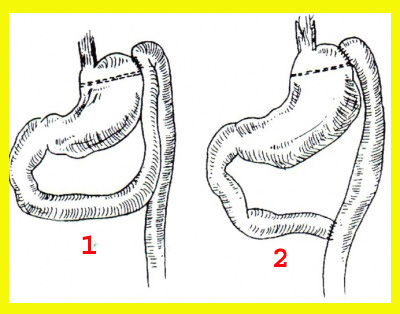
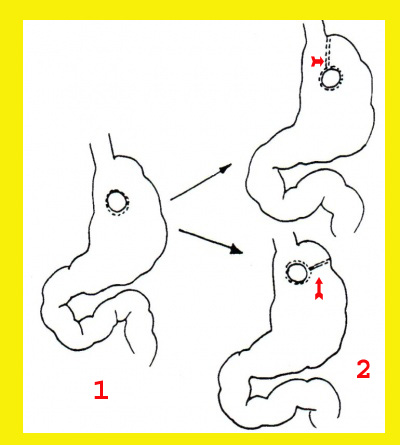
מעקף קיבתי: בניתוח זה יש ליצור מהקיבה שני כיסים על-ידי מכלב (Stapler). קו ההפרדה הוא מגובה ה-Gastroesophagial junction לעבר כיפת הקיבה, ובתוך כך נוצר כיס עליון שאינו גדול מ-10% מגודל הקיבה. מכיוון שבמקצת החולים הסיכות עלולות להשתחרר עם הזמן, יש מנתחים המפרידים בין שני חלקי הקיבה על-ידי חיתוך בין שני חלקי הקיבה, והוספת שורת תפרי משי בשני הקצוות. לאחר מכן יש לבצע פיום בין הג'ג'ונום לבין הכיס העליון של הקיבה. קוטר הפיום לא יהיה גדול מ-5.0 ס"מ. הג'ג'ונום מובא לקיבה כלולאה או כזרוע יחידה בשיטת Roux en-Y (איור 9.4).
חלוקה קיבתית: בשיטה זו יש לחצות את הקיבה בעזרת המכלב. כך נוצרים שני כיסים, כמתואר בשיטה הקודמת, אלא שבשיטה זו הפתח להמשכיות מערכת העיכול נוצר על-ידי הוצאת שתי סיכות מהמכלב לפני ביצוע הפעולה. הוצאת הסיכות מאפשרת יצירת פתח בקוטר מתאים בין שני חלקי הקיבה. הבעיה בשיטה זו היא שבמשך הזמן הסיכות מתרופפות והפתח גדל. לכן, יש הממליצים להוסיף שורת תפרים מעל לקו הסיכות.
גישה חדשנית יותר היא פתיחת פתח בדופן הקדמית והאחורית של הקיבה בעזרת המכלב. מפתח זה, בעזרת מכלב מסוג אחר, סוגרים בקיבה כיס קטן. הפתח בקיבה נעשה בצמוד לעקומה הקטנה, וכך נעשה מעבר המזון מהכיס למעי איטי מאוד (איור 10.4).
- ניתוחים אלה מאופיינים ב
- ירידה במשקל של 25%-20%.
- שיעור סיבוכים הנמוך במידה ניכרת מהשיעור בניתוחים הקודמים ומאפשר חיי יום-יום תקינים.
- אזופאגיטיס עקב רפלוקס.
- תסמונת מלורי-וייס (Mallory-Weiss) עקב הקאות חוזרות.
- חוסר ירידה במשקל במידה הרצויה עקב:
- השארת כיס עליון גדול מדי.
- פתח גדול מדי בין שני חלקי הקיבה.
- פתיחת קו הסיכות.
ראו גם
- לנושא הקודם: מעקפי מעיים בלוקים בהיפרליפידמיה - Intestinal bypass for hyperlipidemia treatment
- לנושא הבא: שחפת המעיים - Tuberculous enteritis
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הקיבה והתריסריון
- לפרק הבא: כירורגיה של התוספתן
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק