דלקת לבלב כרונית - Chronic pancreatitis
הופניתם מהדף פנקראטיטיס כרונית לדף הנוכחי.
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הלבלב | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – דלקת לבלב
מחלה זו מאופיינת בנזק מתמשך ובלתי הפיך לרקמת הלבלב, הכולל ירידה בתפקוד הלבלב והרס אנטומי שלו. בחולים אלה ניתן לראות שתי צורות קליניות:
- חולים עם התקפים גליים
- כאבים קבועים שאינם שוככים עם הזמן
האטיולוגיה אינה ברורה. לא הוכח כי יש מעבר מדלקת חדה של הלבלב לדלקת כרונית. ידוע שהמחלה שכיחה יותר:
- בשתיינים
- בחולים במחלות דרכי המרה
- בלוקים בתריסיות יתר
- בחולים במחלות הקשורות באיבוד רב של ציסטאין וליזין
רוב החולים בדלקת לבלב כרונית באירופה ובאמריקה הם שתיינים. ידוע שאלכוהול גורם נזק ישיר לרקמת הלבלב וכמו-כן לבצקת ולחסימה של הסוגר. עקב כך נגרמות ללבלב בצקת ודלקת. אלא שתיאוריה זו אין בה כדי להסביר את השינויים האנטומיים ברוב החולים, ובכללם חסימות בצינורות התוך-לבלביים, התרחבות בצורת אגמים קטנים, או שרשרת של אגמים שלפניהם היצרות של צינור הלבלב ובתוכם נוצרות אבנים.
תסמינים קליניים
- התקפים חוזרים של כאבי בטן
- ירידה במשקל
- סוכרת
- צואה שומנית (Steatorrhea)
אבחנה
- במעבדה ניתן למצוא:
- שומנים בצואה
- עקומת העמסת סוכר פתולוגית.
- במקצת החולים - צהבת חסימתית וערכי עמילאזה מוגברים.
- בבדיקת ההפרשה מהלבלב, על-ידי שאיבה של נוזל הלבלב לאחר גירוי על-ידי סקרטין או מזון, נראית ירידה בהפרשת הלבלב וכן ירידה בכמות האנזימים המופרשים.
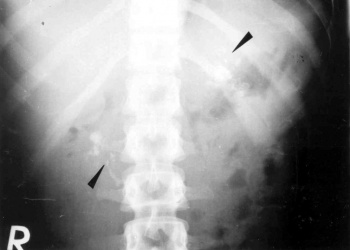
- בצילום בטן סקירה ניתן לראות ב-50% מהחולים הסתיידויות באזור הלבלב (תצלום 6.9).
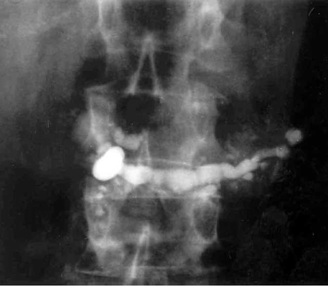
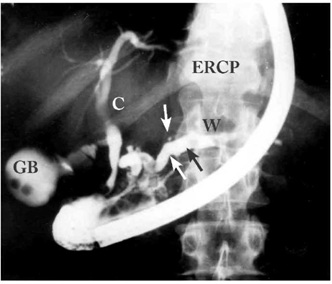
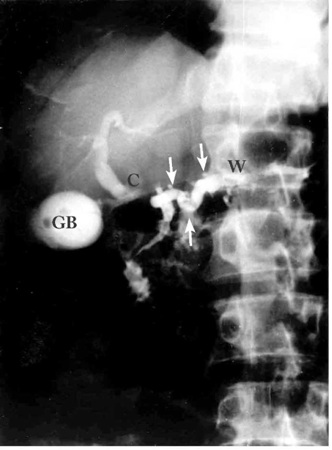
- ב-ERCP (Endoscopic retrograde cholangiopancreatography) אפשר להדגים פתולוגיות אחדות. אפשר להבחין כי צינור הלבלב כולל היצרויות והתרחבויות לסירוגין (תצלום 7.9), ואפשר להדגים אבנים בתוך צינור הלבלב (תצלומים 8.9 ו-9.9).
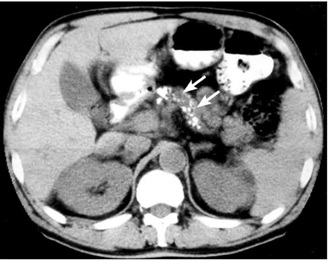
. - בטומוגרפיה ממוחשבת ייראו אבנים כהסתיידויות בתוך הלבלב (תצלום 10.9).
- בעל-שמע (אולטרה-סאונד) של כיס המרה יוכח או יישלל קיומן של אבנים בדרכי המרה.
טיפול כירורגי בדלקת כרונית של הלבלב
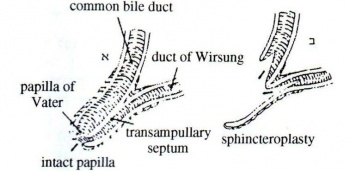
בחולים הלוקים באבני כיס מרה ובהתקפים חוזרים של דלקת לבלב יש לכרות את כיס המרה. בכל החולים הללו יש לבצע כולאנגיוגרפיה תוך-ניתוחית. אם יש אבנים בדרכי המרה או מעבר מופרע לתריסריון, יש לפתוח את צינור המרה המשותף, להוציא ממנו את האבנים בשיטות המקובלות ולסוגרו על נקז-T אם יש היצרות של הפפילה, או אבן תקועה שאינה ניתנת לשליפה, יש הממליצים לבצע ספינקטרופלסטיקה או כולדוכודואודנוסטומיה (השקה בין צינור המרה המשותף לדואודנום).
בחולים שבהם דלקת הלבלב אינה קשורה באבנים בדרכי המרה מטרת הטיפול היא להקל על הכאב, הנגרם על-ידי התרחבות דרכי הלבלב. ניקוז דרכי הלבלב יאפשר הקלה בלחץ ובכאב.
ניתוחים שמרניים מקובלים
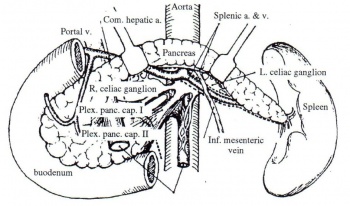
כריתת המרירה כטיפול מונע בדלקת הלבלב, גם אם לא נמצאו בה אבנים, היא ניתוח מקובל כטיפול המונע התקפים בעתיד. כריתת העצבים הספלנכניים, כריתת גנגליון הצליאק (Celiac gangelionectomy) (איור 8.9), כריתת חלקית של העצבוב הסימפטטי בבית החזה ובמותן (Thoracolumbar sympathectomy), וכריתת עצבי התועה, הוצעו כניתוחים להקלת הכאב בחולים בדלקת לבלב כרונית. התוצאות המדווחות בספרות הן שונות, ההקלה היא זמנית ושיעור החזרות גבוה.
בחולים שבהם השינויים הרנטגניים הנראים מתבטאים בהרחבה של צינור הלבלב לכל אורכו או בהיצרות של הפפילה, מומלץ לבצע ספינקטרופלסטיקה ויש המוסיפים אף כריתת המחיצה (Septectomy) שבין צינור הלבלב וצינור המרה בפפילה, על מנת להרחיב את הפתח לניקוז הלבלב. כ-50% מהחולים נהנים מניתוח זה ומספרים על הפחתה ניכרת בכאבים.
ניתוחי הלבלב
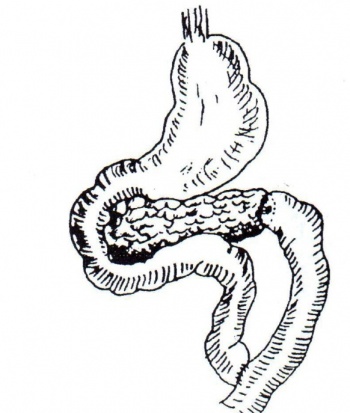
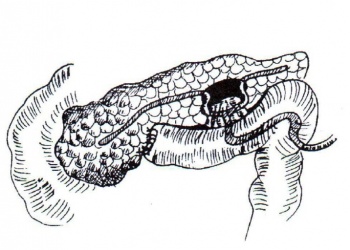
ב-1954 הציעו Zolinger-Du-Val, כל אחד בנפרד, לפתור את בעיית ניקוז הלבלב בחולים בדלקת לבלב על-ידי כריתת הטחול וזנב הלבלב, והשקת קצה הלבלב לתוך לולאת מעי דק, בשיטת Roux en-y. כך מושגת דקומפרסיה רטרוגרדית של הצינור על-שם וירסונג. המנתחים האלה דיווחו על 80% הצלחה לאחר הניתוחים הללו, אך הניקוז הרטרוגרדי לא התאים בכל המקרים (איור 9.9).
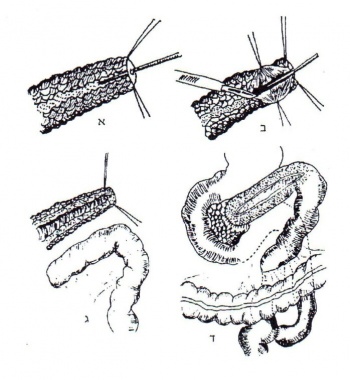
ב-1957 הציעו Gillberg ו-Puestow לנקז את כל המערכת האקסוקרינית על-ידי פתיחה אורכית של גוף הלבלב והצינור על-שם וירסונג, לאחר כריתת זנב הלבלב והטחול, וביצוע השקה צדדית ארוכה של צינור הלבלב ללולאת מעי דק (איור 10.9).
ב-1960 הציעו Partington- Rochell לבצע ניתוח זה בלא כריתת הטחול וזנב הלבלב, אלא על-ידי ניקור הלבלב, זיהוי צינור הלבלב הראשי, פתיחתו וביצוע השקה בינו ללולאת מעי. כך הוקטן הסיכון הניתוחי. ניתוח זה נחשב גם בימינו לניתוח הבחירה לדלקת לבלב כרונית, בתנאי שהתמונה השלטת היא שרשרת אגמים. בניתוח זה אפשר להשיג עד מהרה שיפור ניכר והטבה לטווח ארוך ב-85% מהחולים (איור 11.9).
Clagett-Priestly הציעו גישה תוקפנית ונועזת יותר, ששמה את הדגש על השינויים הפתולוגיים הקשים המופיעים לעתים בדלקת הלבלב וברקמת הלבלב עצמה, גם מחוץ לצינורות הניקוז. הם הציעו לבצע במקרים קשים כריתת לבלב שלמה או תת-שלמה. מנתחים שניסו שיטה זו הראו שהיא מועדפת לטיפול בדלקת לבלב כרונית. שיטה זו כרוכה כמובן בתמותה ותחלואה בשיעור בלתי מבוטל, ובהופעת סוכרת ותת-ספיגה, אך היא יעילה בבלימה רדיקלית של הכאבים ושל סיבוכי המחלה.
Child-Pry ב-1965 ביצעו ניתוחים מבוקרים יותר של כריתת 95% מהלבלב, כתחליף לכריתה הרדיקלית. על-ידי ניתוח זה משמרים את התריסריון, ונמנע הצורך לבצע השקות וכריתות מיותרות. ניתוחים אלה שמורים לחולים, שבהם נכשלו ניתוחים אחרים.
משתמע מכך, שבמרבית מקרי דלקת הלבלב ניתוחי הניקוז הפנימי ודקומפרסיה לבלבית הם עדיין הפתרון המועדף. סוג הניתוח ייקבע כאמור על-פי הממצא הפתולוגי וההפרעה הניקוזית בצינורות הלבלב, כפי שהודגמו לפני הניתוח.
בחולים הסובלים מדלקת הלבלב, שבהם אין כל פתולוגיה הנראית לעין בדרכי המרה, בגוף הלבלב ובמערכת המנקזת של הלבלב, יש הממליצים לבצע, לאחר 3 התקפים, פנקריאטוגרפיה תוך-ניתוחית על-ידי הזרקת חומר ניגוד דרך הפפילה, או בדיקור ישיר של גוף הלבלב במחט דקה. ברם, יש מקרים שבהם גם בגישה זו אין מגלים כל פתולוגיה. בחולים אלה מומלץ לבצע כריתה עיוורת של המרירה ולהסתפק בכך. מנתחים אחרים ממליצים לבצע בחולים אלה פתיחה של התריסריון וסקירה מדוקדקת של הפפילה, בהנחה שהיצרות הסוגר עקב פיברוזיס או אבן קטנה התקועה בפטמה עלולה להיגרם גם בלא התרחבות הצינורות המנקזים. ב-85% מחולים אלו אפשר למצוא אבנים קטנות בצואה. לפיכך, יש הממליצים לבצע ספינקטרופלסטיקה בכל החולים הללו, וכן ספטקטומיה (Septectomy - כריתת המחיצה בפפילה על-שם ואטר). ניתוח זה מביא בחולים אלה להקלה בכאבים (איור 12.9).
טבלה 2.9 מסכמת את הניתוחים המתוארים לדלקת לבלב כרונית חוזרת.
| Operative treatment for chronic relapsing pancreatitis :טבלה 2.9 | |||
|---|---|---|---|
| I. | Indirect | ||
| Biliary tract | |||
| 1. | Cholecystectomy | ||
| 2. | Biliary intestinal anastomosis | ||
| 3. | Transduodenal spincteroplasty | ||
| Gastro intestinal diversion | |||
| 1. | Gastroenterostomy | ||
| 2. | Pyloric exclusion | ||
| 3. | Partial Gastrectomy Nerve interruption | ||
| Sympathectomy | |||
| a. | Thoracolumbar | ||
| b. | Splanchniectomy | ||
| II. | Direct | ||
| Drainage of cysts Anastomosis | |||
| 1. | Longitudinal pancreatojejunostomy (Peustow) | ||
| 2. | Diversion, following distal Pancreatectomy(Du-Val) | ||
| Resection | |||
| 1. | Radical distal pancreatectomy (95%) | ||
| a. | Distal pancreatectomy (limited to the tail) | ||
| b. | Distal Roux en-y | ||
| c. | Distal Pancreatogastrostomy | ||
| 2. | Pancreatoduodenectomy | ||
| 3. | Total pancreatectomy | ||
טבלה 3.9 מסכמת את הניתוחים המתוארים בחולים תסמיניים עם אבנים בלבלב.
| Operation for pancreatolithiasis :טבלה 3.2 | |
|---|---|
| 1. | Transgastric transjejunal T-tube drainage of Wirsung duct (איור 13.9) |
| 2. | Distal pancreatectomy |
| 3. | Subtotal pancreatectomy |
| 4. | Longitudinal pancreatojejunostomy |
| 5. | Pancreaticoduodenectomy |
| 6. | Total pancreatectomy |
| 7. | Splanchinectomy |
ראו גם
- לנושא הקודם: מורסה בלבלב - Pancreatic abscess
- לנושא הבא: חבלות בלבלב - Pancreatic trauma
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של כיס המרה ודרכי המרה
- לפרק הבא: כירורגיה של הכבד
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק