המדריך לטיפול בסוכרת - דיסליפידמיה סוכרתית - Diabetic dyslipidemia
הופניתם מהדף Cholesterol in diabetes לדף הנוכחי.
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | פרופסור רונן דורסט | |
| שם הפרק | דיסליפידמיה סוכרתית | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 614 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – דיסליפידמיה בסוכרת
טרשת העורקים, על ביטוייה השונים, היא סיבה עיקרית לתחלואה ולתמותה בחולי סוכרת. לחולים סוכרתיים פרופיל שומנים אופייני המהווה גורם סיכון משמעותי לתחלואה קרדיווסקולרית. במחקר ה-UKPDS (United Kingdom Prospective Diabetes Study) נמצא כי שני הגורמים בעלי התרומה הגדולה ביותר לסיכון לתחלואה כלילית בחולי סוכרת הם רמת LDL-כולסטרול (Low Density Lipoprotein Cholesterol) ורמת HDL-כולסטרול (High Density Lipoprotein Cholesterol)[1].
פתוגנזה
לחולי סוכרת ולחולים עם תסמונת מטבולית הפרעה אופיינית בשומני הדם. דיסליפידמיה סוכרתית מתאפיינת ברמה גבוהה של טריגליצרידים, רמה נמוכה של HDL-כולסטרול ועלייה מתונה ברמות LDL. בנוסף, חלקיקי ה-LDL הם קטנים וצפופים (Small, dense LDL), דבר ההופך אותם לאתרוגניים יותר. לכן, ברמות דומות של LDL, חולים סוכרתיים נוטים יותר לפתח טרשת עורקים[1].
שינויים אלה נובעים, כנראה, כתוצאה מתנגודת לאינסולין. התנגודת לאינסולין מגבירה שחרור חומצות שומן חופשיות מרקמת השומן והפרשת חלקיקי שומן טרשתיים כדוגמת חלקיקי VLDL העשירים בטריגליצרידים מהכבד. בנוסף, הסוכרת מאיטה את סילוק החלקיקים הטרשתיים מהדם, מגבירה את הקטבוליזם של חלקיקי HDL וגורמת לחלקיקי ה-LDL הנוצרים להיות קטנים וצפופים[2].
הטיפול להורדת רמת LDL-כולסטרול בחולי סוכרת
סוכרת כשוות ערך למחלה כלילית
הצורך בטיפול תרופתי להורדת רמת LDL-כולסטרול נגזר מהערכת הסיכון להתפתחות מחלה כלילית: ככל שהסיכון גבוה יותר, ערך המטרה של LDL-כולסטרול נמוך יותר. במחקרים רבים, שבהם נערך מעקב אחרי עשרות אלפי נבדקים ובהם הושוו חולי סוכרת ללא מחלה כלילית לחולים ללא סוכרת שעברו אוטם שריר הלב, נמצא כי לא היה הבדל בשיעורי תחלואה ותמותה מאירועים כליליים בין שתי הקבוצות. זאת ועוד, בחולי סוכרת המפתחים מחלה כלילית שיעורי אי ספיקת הלב והתמותה גבוהים יותר מאשר בחולים עם מחלה כלילית ללא סוכרת, דבר המדגיש את חשיבות המניעה הראשונית בחולים אלה[1].
שינוי הרגלי חיים
שינוי אורח חיים מומלץ מאוד ללוקים בסוכרת על מנת לשלוט ברכיבים של התסמונת המטאבולית המאפיינת את המחלה: השמנת יתר, השמנה בטנית, יתר לחץ דם ודיסליפידמיה. יש לעודד את החולים להפסיק לעשן, לעודד פעילות גופנית ולקיים דיאטה מתאימה. מטא-אנליזה הראתה כי פעילות גופנית אירובית ופעילות משולבת אירובית ואימוני כח (Resistance training) משפרת תנגודת לאינסולין, מורידה לחץ דם ומסייעת להפחתה במשקל. האיגוד האמריקאי לסוכרת ממליץ על 150 דקות שבועיות של פעילות אירובית בעוצמה בינונית מחולקת לשלוש פעמים[3] במהלך השבוע. למותר לציין, כי אין עבודות עם תוצרים קליניים המראים שיפור בפרוגנוזה עקב פעילות גופנית. ברם, אין כל ספק כי האפקט הבריאותי של הורדה במשקל, לחץ דם ושיפור התנגודת לאינסולין מטיבים עם החולים. אחד הקשיים בהמלצה על התערבות בדיאטה הוא שאין מחקר עם תוצאים קליניים לגבי היעילות של דיאטות שונות לחולי סוכרת. האיגוד הקרדיולוג, האמריקאי מדגיש את החשיבות של הפחתה בשומנים רווים וכולסטרול. עבודות אחרות מדגישות דווקא את החשיבות של דיאטות דלות פחמימות המקטינות את הדרישה לאינסולין, ועל ידי כך משפרות את מדדי הסוכרת[4]. יש להגביל שתיית אלכוהול על שום שהיא נוטה להעלות רמות טריגליצרידים.
הורדת רמת LDL-כולסטרול והפחתת הסיכון לתחלואה כלילית בחולי סוכרת
ברוב המכריע של המחקרים שבדקו את השפעת הורדת רמת LDL-כולסטרול בחולי סוכרת השתמשו בסטטינים. במחקר ה-CARDS בו נבדקה השפעת אטורבסטטין במינון 10 מ"ג (מיליגרם) על כ-3,000 חולי סוכרת ללא מחלה כלילית נמצאה ירידה משמעותית בסיכון לפתח אירועים כליליים במעקב של כארבע שנים, עם (Number needed to treat (NNT של 31. התועלת שבטיפול לא הייתה תלויה בערך ה-LDL-כולסטרול הבסיסי ונצפתה גם בחולים עם ערכי ה-LDL-כולסטרול של פחות מ-120 מ"ג/ד"ל (מיליגרם/דציליטר) ללא טיפול[5]. השפעת סטטינים על חולי סוכרת מסוג 2 נבדקה במטא-אנליזה שכללה כ-18,000 חולים. המחקר הראה כי הורדה של 1 מ"מול (מילימול) של LDL הייתה בקורלציה לירידה יחסית של 9 אחוזים בתמותה וירידה של 21 אחוזים בתחלואה קרדיווסקולרית[6]. במחקר Heart Protection study נכללו כ-6,000 חולי סוכרת, מתוכם כ-3,000 ללא מחלה כלילית. במחקר זה נמצאה ירידה משמעותית בסיכון לתחלואה כלילית, עם NNT של 18 בחולי סוכרת עם מחלה כלילית ו-24 בחולים ללא מחלה כלילית עם טיפול בסימבסטטין במינון 40 מ"ג במשך כחמש שנים. השפעת סטטינים על תחלואה ותמותה בחולי סוכרת מסוג 1 לא נבדקה במחקר פרוספקטיבי גדול. במטא-אנליזה של 14 מחקרים פרוספקטיביים נכללו 1,466 חולי סוכרת מסוג 1 (615 מתוכם במחקר Heart Protection study) והירידה בסיכון לתחלואה כלילית בקרבם הייתה דומה לזו שנצפתה בחולי סוכרת מסוג 2. במחקר רטרוספקטיבי על כ-24,000 חולי סוכרת מסוג 1 בשבדיה, נצפתה ירידה של 22 אחוזים בסיכון לאוטם שריר הלב וירידה של 44 אחוזים בתמותה בקרב אלה שטופלו בסטטינים[7].
הצטברו עדויות כי טיפול בסטטינים עלול להעלות מעט את הסיכון לפתח סוכרת. במטא-אנליזה שבדקה את השפעת הסטטינים על למעלה מ-90,000 מטופלים ב-13 מחקרים נמצא כי טיפול בסטטינים העלה במעט את הסיכון לפתח סוכרת[7]. עלייה קלה זו בסיכון לפתח סוכרת הייתה נמוכה בהרבה מהתועלת של הטיפול במניעת מחלות לב וכלי דם: טיפול ב-255 מטופלים במשך 4 שנים הביא למקרה אחד נוסף של סוכרת אך מנע יותר מ-5 אירועים כליליים. במטא-אנליזה נוספת נמצא כי יחסית לטיפול מתון בסטטינים, טיפול אינטנסיבי היה כרוך בעלייה קלה בסיכון לפתח סוכרת[8]. גם כאן, התועלת שבטיפול אינטנסיבי הייתה גדולה מהנזק: טיפול אינטנסיבי בסטטינים ב-500 מטופלים במשך שנה עלול לגרום למקרה סוכרת אחד, בעוד שעל מנת למנוע אירוע קרדיווסקולרי די לטפל ב-155 מטופלים. המנגנון בו סטטינים מעלים את הסיכון לפתח סוכרת, אינו ידוע - סטטינים עשויים להגביר את התנגודת לאינסולין, כמו גם להפחית הפרשת אינסולין מהלבלב[7].
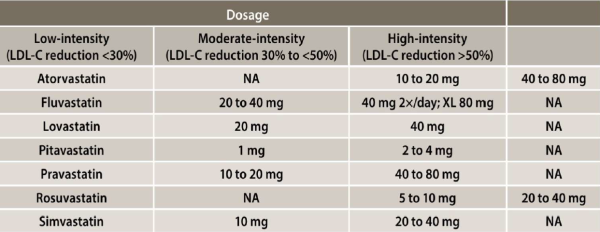
המידע לגבי יעילות תרופות להורדת ערך הכולסטרול שאינן סטטינים במניעת תחלואה ותמותה בחולי סוכרת מוגבל יותר בהיקפו. במחקר ה-IMPROVE-IT, תוספת של אזטימיב לסימבסטטין, שהביאה לירידה ברמת ה-LDL-כולסטרול מ-68 לכ-54 מ"ג לד"ל, הביאה לירידה של 7 אחוזים בתחלואה הקרדיווסקולרית, שהיתה בולטת יותר בחולי סוכרת[9].
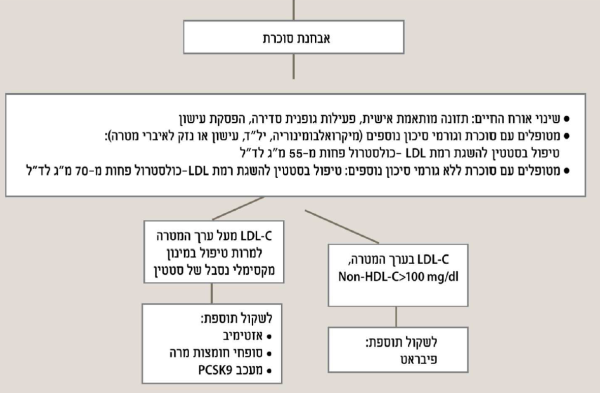
התפרסמו שני מחקרים בנושא מניעה שניונית של תרופות מקבוצת חוסמי PCSK9. במחקרים הוכללו חולים עם מחלה קרדיווסקולרית מוכחת. התרופות יעילות ביותר בהורדה של LDL, עד ל-50 אחוזים מערך הבסיס, ואף הוכחו כיעילות בהפחתת תחלואה ותמותה קרדיווסקולריות[10][11]. תת-אנליזה של מחקרים אלו בחולים סוכרתיים הראתה יעילות דומה בהפחתת תחלואה בחולים סוכרתיים ולא סוכרתיים[12]. בניגוד לסטטינים, עד כה אין עדות כי חוסמי PCSK9 מעלים את השכיחות של סוכרת במטופלים. מטא-אנליזה של 20 מחקרים בחוסמי PCSK9 הדגימה עלייה קלה של 5 מ"ג% (מיליגרם אחוז) בסוכר בדם בצום, אך ללא עלייה בשכיחות של סוכרת[13]. נתונים אלה משתקפים בהנחיות האיגודים הרפואיים השונים וגרמו לאיגודים רפואיים שונים להחשיב את מחלת הסוכרת כשוות ערך למחלה כלילית בעת חישוב הסיכון לתחלואה ולתמותה ממחלות לב[14]. לאחרונה התפרסמו ההנחיות החדשות של האיגודים האמריקאים והאירופאים לטיפול בכולסטרול. האיגוד האמריקאי ממליץ להתחיל טיפול אמפירי בסטטינים בחולים סוכרתיים ללא התחשבות בגורמי הסיכון הנוספים[14][15]. האיגודים האירופאים מגדירים חולי סוכרת עם פגיעה באיברי מטרה (מיקרואלבומינוריה, נוירופתיה, רטינופתיה) ו/או 3 גורמי סיכון לטרשת עורקים, או סוכרת מסוג 1 מעל ל-20 שנה כחולים בסיכון גבוה מאוד[14]. חולים סוכרתיים ללא פגיעה באיברי מטרה, אך עם לפחות גורם סיכון אחד נוסף, או עם משך סוכרת של 10 שנים מוגדרים בחולים בסיכון גבוה[14][16]. הנחיות ישראליות מעודכנות שפורסמו לאחרונה מאמצות את ההמלצות האירופאיות לגבי הערכות הסיכון ויעדי הטיפול בחולי סוכרת. בחולים עם סיכון גבוה מאוד ההנחיות מגדירות יעד טיפול של LDL פחות מ-55 מ"ג/ד"ל ובחולים בסיכון גבוה פחות מ-70 מ"ג/ד"ל[16]. ערך מטרה נוסף שהוגדר הוא Non-HDL Cholesterol, המבטא את המאזן שבין החלקיקים האתרוגניים לבין החלקיקים האנטי-אתרוגניים. במספר מחקרים נמצא כי ערך זה משקף את רמת הסיכון לתחלואה כלילית בצורה טובה יותר מערך ה-LDL-כולסטרול[2]. ערך המטרה של non-HDL cholesterol בחולים בסיכון גבוה מאוד הוא 70 מ"ג/ד"ל ובסיכון גבוה 100 מ"ג/ד"ל. הפחתת ערך ה-non-HDL cholesterol יכולה להיות מושגת על ידי הורדת רמת ה-LDL-כולסטרול, הורדת רמת הטריגליצרידים המושגת על ידי פעילות גופנית ואיזון הסוכרת.
בעבר הקרוב, מחקרים התערבותיים בחולים סוכרתיים לאיזון סוכר לא הראו יתרון בהפחתה של אירועי טרשת עורקים. ברם, התפרסמו תוצאות מחקרים עם אנלוגים של 1-GLP, המצביעים על יתרון במניעת תחלואה הקשורה בטרשת בחולים עם סוכרת[17]. על כן ההנחיה של איגודי הסוכרת היא להעדיף טיפול ב-1-GLP בחולים סוכרתייים עם עדות לטרשת עורקים בעיקר אם הם סובלים מעודף משקל[18][19].
הטיפול להורדת רמת טריגליצרידים והעלאת רמת HDL-כולסטרול בחולי סוכרת
למרות היעילות הגדולה של הטיפול בסטטינים, הרי שגם חולי סוכרת המטופלים בתרופות אלו נותרים בסיכון גבוה לתחלואה כלילית[20]. נתונים אלה הביאו לחיפוש גורמי סיכון נוספים שטיפול בהם עשוי להקטין את הסיכון השיורי. אחד מגורמים אלה הוא הדיסליפידמיה הסוכרתית, המתאפיינת ברמות גבוהות של טריגליצרידים וברמות נמוכות של HDL-כולסטרול.
טריגליצרידים כגורם סיכון למחלה כלילית
השאלה בדבר היות רמה גבוהה של טריגליצרידים גורם סיכון עצמאי לתחלואה כלילית הייתה שנויה במחלוקת במשך שנים רבות. רבים סברו כי רמה גבוהה של טריגליצרידים אינה גורם סיכון עצמאי אלא סמן בלבד לנוכחות גורמי סיכון אחרים. במטא-אנליזה גדולה שכללה כ-260 אלף נבדקים ב-29 מחקרים שונים, נמצא כי רמה גבוהה של טריגליצרידים היוותה גורם סיכון משמעותי ועצמאי[21]. רמת טריגליצרידים מהווה גורם סיכון משמעותי לאירועים כליליים גם בנבדקים המטופלים בסטטינים ושרמת ה-LDL-כולסטרול שלהם נמוכה מ-70 מ"ג/ד"ל[22].
פיבראטים כטיפול בדיסליפידמיה מטבולית
הפיבראטים הם מהתרופות הראשונות שנכנסו לשימוש כטיפול בדיסליפידמיה, אך גם לאחר יותר מחמישה עשורים יעילותם עדיין שנויה במחלוקת. הם גורמים לירידה ברמת הטריגליצרידים ולעלייה ברמת ה-HDL-כולסטרול. במחקרים שקדמו לעידן הסטטינים נמצאה ירידה בשכיחות האירועים הכליליים בנבדקים שטופלו בפיבראט לעומת אלה שטופלו בפלצבו. מחקרים חדשים יותר, בהם ניתן הפיבראט כתוספת לסטטין, לא הצליחו להדגים השפעה מיטיבה של הפיבראטים על תחלואה ותמותה. עם זאת, יש לציין כי כאשר מנתחים את תוצאות מחקרי הפיבראטים, עולה כי בתת הקבוצה של המטופלים עם דיסליפידמיה מטבולית אופיינית (רמה גבוהה של טריגליצרידים ורמה נמוכה של HDL-כולסטרול), נראה כי יש תועלת לטיפול בפיבראטים, גם באותם מטופלים המקבלים סטטינים[23]. בעת טיפול משולב יש לזכור כי השילוב של פיבראטים עם סטטינים נושא עימו סיכון מסוים לתופעות לוואי, בייחוד באוכלוסיה מבוגרת או עם הפרעה בתפקוד הכלייתי. עם זאת, באוכלוסיה ללא גורמי סיכון אלה, הסיכון אינו גדול.
חומצות שומן מסוג אומגה 3 כטיפול בדיסליפידמיה מטבולית
חומצות שומן מסוג אומגה 3 יכולות להביא לירידה משמעותית ברמת הטריגליצרידים כאשר הן ניתנות במינונים גבוהים של 4-2 גרם ליום[24]. עד לאחרונה לא היו מחקרים שהראו יעילות של טיפול בחומצות שומן בהקטנת תחלואה קרדיווסקולרית. כזה הוא מחקר VITALS שפורסם לאחרונה על שימוש בחומצת שומן אומגה 3 והראה כי לא הייתה יעילה בהקטנת תחלואה לבבית. ברם, לאחרונה פורסם מחקר ה-REDUCE IT שבדק שימוש ב-icosapent בחולים עם מחלה קרדיווסקולרית או חולים סוכרתיים. icosapent הוא דריבט סינטטי של EPA, שהיא אחת מחומצות השומן מקבוצת האומגה 3. מחקר זה הראה כי שימוש בתכשיר זה, שהוא תכשיר פרמקולוגי עם כמות מדודה של חומצת השומן, מקטין תחלואה קרדיווסקולרית[25]. התכשיר עדיין אינו זמין לשימוש קליני.
סיכום
חולי סוכרת נמצאים בסיכון מוגבר ביותר לתחלואה ולתמותה ממחלות לב וכלי דם. גורם הסיכון העיקרי למחלות לב וכלי דם בחולי סוכרת הוא הדיסליפידמיה. טיפול מוקדם ואינטנסיבי בגורם סיכון זה, על ידי שילוב של שינוי באורח החיים, סטטינים במינון המביא את רמת LDL-כולסטרול לערך המטרה ולעתים תרופות נוספות, מביא לירידה משמעותית בתחלואה ובתמותה בחולי סוכרת. המלצות האיגודים הישראליים לטיפול בהיפרליפידמיה, כולל בחולי סוכרת, פורסמו לאחרונה והן מסוכמות באלגוריתם הטיפולי[16].
חשוב לזכור - דיסליפידמיה סוכרתית
- כל חולה סוכרת נמצא בסיכון מוגבר לפתח אירועים קרדיווסקולריים
- בכל חולה סוכרת יש לטפל בשינוי אורח החיים: תזונה מותאמת, פעילות גופנית סדירה והפסקת עישון
- בכל חולה סוכרת מסוג 2 יש לטפל בסטטין
- יעד הטיפול הראשוני הוא רמת LDL-כולסטרול נמוכה מ-70 מ"ג לד"ל בחולים בסיכון נמוך, ו-55 מ"ג לד"ל בחולים בסיכון גבוה
- בחולים שלא הניעו לערך המטרה של LDL-כולסטרול עם טיפול במינון המקסימלי הנסבל של סטטין, ניתן להוסיף טיפול באזטימיב, בסופחי חומצות מרה או מעכבי PCSK9
- בחולים שלא מניעים לערך מטרה עם סטטינים ואזטרול ניתן לשלב טיפול בתרופה מקבוצת חוסמי ה-PCSK9
- חולים סוכרתיים וטרשת עורקים נהנים מטיפול בתרופות אגוניסטיות ל-1-GLP המונעות אירועים קרדיווסקולריים
- למרות שאין טיפולים שהוכחו כיעילים קלינית בהפחתת טריגליצרידים, ניתן לשלב פיברטים בטיפול התרופתי על מנת להקטין רמות אלו
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 Szalat A, Durst R, Leitersdorf E. Managing dyslipidaemia in type 2 diabetes mellitus. Best Pract Res Clin Endocrinol Metab. 2016;30(3):431-44
- ↑ 2.0 2.1 Ginsberg HN. Insulin resistance and cardiovascular disease. J Clin Invest. 2000;106(4):453-8
- ↑ Colberg SR, Sigal RJ, Fernhall B, Regensteiner JG, Blissmer BJ, Rubin RR, et al. Exercise and type 2 diabetes: the American College of Sports Medicine and the American Diabetes Association joint position statement executive summary. Diabetes Care. 2010;33(12):2692-6
- ↑ Shai I, Schwarzfuchs D, Henkin Y, Shahar DR, Witkow S, Greenberg I, et al. Weight Loss with a Low-Carbohydrate, Mediterra- nean, or Low-Fat Diet. New England Journal of Medicine. 2008;359(3):229-41
- ↑ Colhoun HM, Betteridge DJ, Durrington PN, Hitman GA, Neil HA, Livingstone SJ, et al. Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicentre randomised placebo-controlled trial. Lancet. 2004;364(9435):685-96
- ↑ Cholesterol Treatment Trialists C, Kearney PM, Blackwell L, Collins R, Keech A, Simes J, et al. Efficacy of cholesterol-lowering therapy in 18,686 people with diabetes in 14 randomised trials of statins: a meta-analysis. Lancet. 2008;371(9607):117-25
- ↑ 7.0 7.1 7.2 Sattar N, Preiss D, Murray HM, Welsh P, Buckley BM, de Craen AJ, et al. Statins and risk of incident diabetes: a collaborative meta-analysis of randomised statin trials. Lancet. 2010,375(9716):735-42
- ↑ Preiss D, Seshasai SR, Welsh P, Murphy SA, Ho JE, Waters DD, et al. Risk of incident diabetes with intensive-dose compared with moderate-dose statin therapy: a meta-analysis. JAMA. 2011;305(24):2556-64
- ↑ Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P, et al. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. New England Journal of Medicine. 2015;372(25):2387-97
- ↑ Sabatine MS, Giugliano RP, Keech AC, Honarpour N, Wiviott SD, Murphy SA, et al. Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. New England Journal of Medicine. 2017,376(18):!713-22
- ↑ Schwartz GG, Steg PG, Szarek M, Bhatt DL, Bittner VA, Diaz R, et al. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med. 2018;379(22):2097-107
- ↑ Sabatine MS ,Leiter LA, Wiviott SD, Giugliano RP, Deedwania P, De Ferrari GM, et al. Cardiovascular safety and efficacy of the PCSK9 inhibitor evolocumab in patients with and without diabetes and the effect of evolocumab on glycaemia and risk of new-onset diabetes :a prespecified analysis of the FOURIER randomised controlled trial. Lancet Diabetes Endocrinol. 2017;5(12):941-50
- ↑ de Carvalho LSF, Campos AM, Sposito AC. Response to Comment on de Carvalho et al. Proprotein Convertase Subtilisin/ Kexin Type 9 (PCSK9 (Inhibitors and Incident Type 2 Diabetes: A Systematic Review and Meta-analysis With Over 96,000 Pa- tient-Years. Diabetes Care 2018;41:364-367. Diabetes Care. 2018;41 (4):e70-e1
- ↑ 14.0 14.1 14.2 14.3 Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). European Heart Journal. 2019;41(1):111-88
- ↑ Grundy Scott M, Stone Neil J, Bailey Alison L, Beam C, Birtcher Kim K, Blumenthal Roger S, et al. 2018 AHA/ACC/AACVPR/ AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol. Journal of the Ameri- can College of Cardiology. 2019;73(24):e285-e350
- ↑ 16.0 16.1 16.2 Cohen H, Durst R, Avizohar O, Elis A, Arbel Y, Bornstein N, et al. [Updated Israeli Guidelines for the Treatment of Dyslipid- emia 2020]. Harefuah. 2021;160(1):38-44
- ↑ Nauck MA, Quast DR, Wefers J, Meier JJ. GLP-1 receptor agonists in the treatment of type 2 diabetes - state-of-the-art. Molecular Metabolism. 2021;46:101102
- ↑ Cosentino F, Grant PJ, Aboyans V, Bailey CJ, Ceriello A, Delgado V, et al. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force for diabetes, pre-diabetes, and cardiovas- cular diseases of the European Society of Cardiology (ESC) and the European Association for the Study of Diabetes (EASD). European Heart Journal. 2019;4l(2):255-323
- ↑ Davies MJ, D'Alessio DA, Fradkin J, Kernan WN, Mathieu C, Mingrone G, et al. Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia. 2018;61(12):2461-98
- ↑ Fruchart JC, Sacks F, Hermans MP, Assmann G, Brown WV, Ceska R, et al. The Residual Risk Reduction Initiative: a call to action to reduce residual vascular risk in patients with dyslipidemia. Am J Cardiol. 2008,102(10 Suppl):1K-34K
- ↑ Sarwar N, Danesh J, Eiriksdottir G, Sigurdsson G, Wareham N, Bingham S, et al. Triglycerides and the risk of coronary heart disease: 10,158 incident cases among 262,525 participants in 29 Western prospective studies. Circulation. 2007;115(4):450-8
- ↑ Miller M, Cannon CP, Murphy SA, Qin J, Ray KK, Braunwald E. Impact of Triglyceride Levels Beyond Low-Density Lipopro- tein Cholesterol After Acute Coronary Syndrome in the PROVE IT-TIMI 22 Trial. Journal of the American College of Cardiology. 2008;51(7):724-30
- ↑ Lee M, Saver JL, Towfighi A, Chow J, Ovbiagele B. Efficacy of fibrates for cardiovascular risk reduction in persons with ath- erogenic dyslipidemia: a meta-analysis. Atherosclerosis. 2011;217(2):492-8
- ↑ Pownall HJ, Brauchi D, Kilinc C, Osmundsen K, Pao Q, Payton-Ross C, et al. Correlation of serum triglyceride and its reduc- tion by omega-3 fatty acids with lipid transfer activity and the neutral lipid compositions of high-density and low-density lipoproteins. Atherosclerosis. 1999,T43(2):285-97
- ↑ Bhatt DL, Steg PG, Miller M, Brinton EA, Jacobson TA, Ketchum SB, et al. Cardiovascular Risk Reduction with Icosapent Ethyl for Hypertriglyceridemia. New England Journal of Medicine. 2019;380(1):11-22
המידע שבדף זה נכתב על ידי פרופסור רונן דורסט, המרכז הרפואי אוניברסיטאי הדסה, ירושלים. יושב ראש החברה הישראלית למניעה וטיפול בטרשת עורקים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק